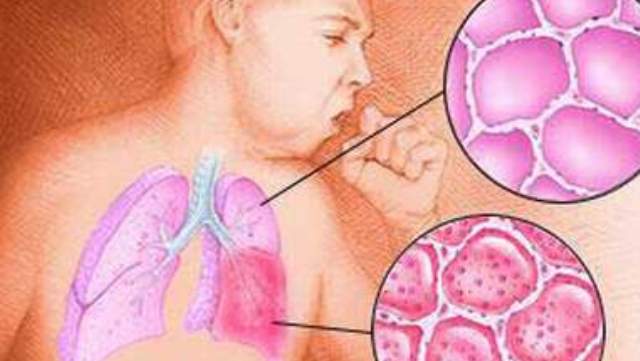
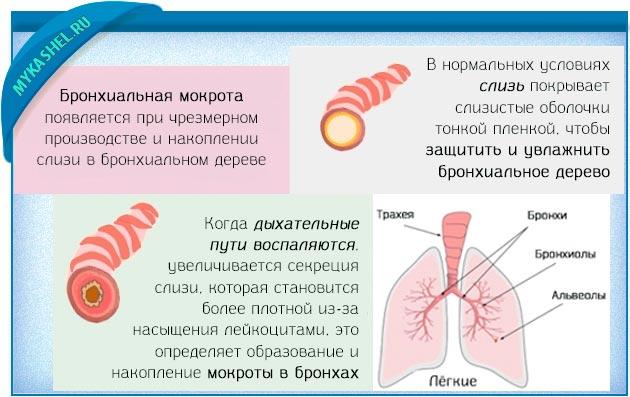
Мокрота – видоизмененная слизь, которая вырабатывается железистыми клетками слизистых бронхов и легких. Слизь увлажняет слизистые, а благодаря движениям ворсинок эпителия воздухоносных путей постепенно выводится из легких.
В норме ежедневно у взрослого в дыхательных органах образуется до 150 мл слизи. При попадании инфекции в дыхательную систему у взрослых и детей могут развиваться воспалительные процессы, которые проявляются изменением характеристик слизи.
Мокрота является одним из самых первых признаков воспалительных заболеваний органов дыхания у взрослых и детей. Характеристики патологических выделений в комплексе с другими клиническими проявлениями дают возможность врачу установить предварительный диагноз.
- Количество мокроты
- Запах мокроты
- Характер мокроты
- Цвет мокроты
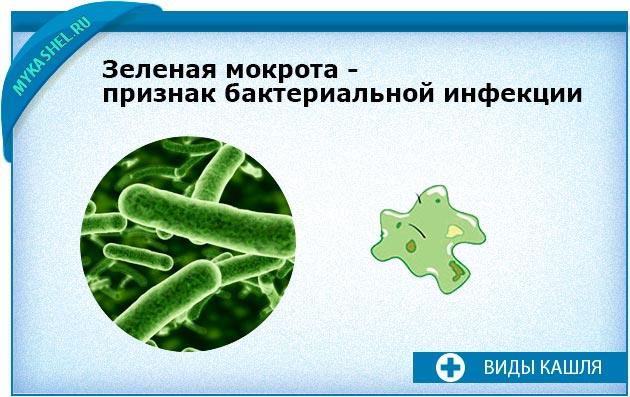
Зеленая слизь
Зеленая слизь почти всегда указывает на инфекционно-вирусные, воспалительные заболевания верхних и нижних дыхательных путей. Это опасный и грозный диагностический признак. О каких же недугах приходится говорить:
- Бронхит гнойного характера.
Представляет собой воспалительно-дегенеративное заболевание нижних дыхательных путей (бронхов). Как и следует из названия, имеет место гнойный процесс. Причины возникновения подобной болезни множественны. Наиболее часто имеет место сочетание двух факторов.
В первую очередь, это проникновение в бронхиальные структуры патогенной флоры. Наиболее часто речь идет о стафилококках, стрептококках либо герпетическом возбудителе. Попасть в дыхательные пути микроорганизмы могут во время оперативного вмешательства при интубации трахеи, в результате контакта с инфицированными лицами и т.д.
Симптоматика весьма характерна. Цвет мокроты при бронхите гнойного генеза всегда зеленый или желтовато-зеленый с вкраплениями, имеют место боли при дыхании, интенсивный кашель. Отграничить бронхит от пневмонии и трахеита можно только посредством проведения объективных исследований. «На глаз» поставить диагноз и, тем более, верифицировать его попросту невозможно.
- Трахеит гнойного характера.
Имеет много неспецифических признаков, типичных для бронхита. Поэтому отличить один недуг от другого не представляется возможным. Кашель при трахеите усиливается по утрам, гнойная мокрота при кашле отходит активнее. Она отличается густотой, плохо отхаркивается.
- Зеленый цвет мокроты при кашле может быть при бактериальной пневмонии.
Это разновидность воспаления легких. Этиологически бактериальная пневмония развивается в результате воздействия на эпителий легких золотистого стафилококка, клебсиеллы, бледной спирохеты, стрептококка зеленящего и некоторых других инфекционных возбудителей. Возможна грибковая природа (грибы-кандиды).
Причины те же, что и у бронхита. Однако симптоматика куда более выражена. Отмечаются интенсивные боли при дыхании, одышка, удушье, тяжесть за грудиной, сильный кашель, в первый момент — непродуктивный. Однако сказанное не всегда верно.
В некоторых клинических ситуациях, особенно, если затронут небольшой сегмент легкого, симптомокомплекс — стертый, неявный. Это делает пневмонию не только тяжелым, но и смертельно опасным недугом.
- Туберкулез в фазе ремиссии. В данном случае имеет место нормальный физиологический процесс отхождения экссудата после прохождения специфического курса терапии. Опасности указанное состояние не несет, напротив, это благоприятный прогностический признак течения патологического процесса.
- Муковисцидоз. Системное заболевание, характеризующееся поражением органов дыхательной системы, пищеварительного тракта. Считается аутоиммунной, генетической патологией.
- Гайморит. Отоларингологическое заболевание. Развивается в результате воспаления пазух носа и окружающих анатомических структур.
- Бронхоэктатическая болезнь.
- Абсцесс (фурункулез) легочных структур.
Как ускорить выведение мокроты
Использование сиропов, таблеток, драже, пастилок для рассасывания позволит начать продуктивно отхаркиваться. В лечении коронавирусной инфекции применяются такие группы препаратов:
- муколитики — Амброксол, средства экстрактами солодки, алтея, например, Мукалтин. Необходимы для разжижения мокроты при прочном сцеплении густого, плотного секрета со слизистыми дыхательных путей;
- мукокинетики — Бромгексин и аналоги. Помогают активизировать реснитчатый эпителий при продуктивной мокроте для ускорения ее отхождения из дыхательных путей.
Использование противокашлевых препаратов (Бронхолитина, Либексина) практикуется достаточно редко. Они лишь облегчают состояние больного при сухом, лающем кашле за счет воздействия на кашлевой центр. При подозрении на присоединение бактериальной инфекции в лечебные схемы включаются антибиотики — макролиды, защищенные клавуланатами полусинтетические пенициллины, линкозамиды, цефалоспорины. Противовирусные средства почти не применяются, так как у многих отсутствует доказательная база терапевтической эффективности.
Внимание! При коронавирусе врачи не рекомендуют разжижать мокроту с помощью ингаляций, так как в воздухе будет образовываться аэрозоль, насыщенный вирусными частицами.
Скопление мокроты в дыхательных путях при коронавирусе становится благоприятной обстановкой для роста и размножения болезнетворных бактерий и патогенных грибков. Формируются инфекционные очаги, из которых микроорганизмы потоком крови разносятся во внутренние органы. Поэтому с первых дней лечения врачи назначают пациентам препараты с мукокинетическим и муколитическим действием.
Желтая слизь
Желтый цвет мокроты возможен при следующих заболеваниях и состояниях:
- Пневмония либо бронхит. Цветной показатель экссудата далеко не всегда варьируется в пределах зеленого оттенка. Мокрота может быть чисто желтой, иметь лимонный оттенок и т.д. В любом случае, имеет место бактериальное поражение нижних дыхательных путей, в том числе трахеи. Как уже было отмечено, отграничить их исключительно посредством первичных рутинных мероприятий невозможно. Требуется инструментальная диагностика. Речь может идти и о так называемой эозинофильной пневмонии.
- Если наблюдается лишь небольшое количество слизи, которая встраивается в структуру мокроты, может отмечаться поражение печеночных структур. Желчь выходит в окружающие ткани, окрашивая их в желтый оттенок. В таком случае нужно обратить внимание цвет склер глаз и кала.
- Синусит и иные поражения верхних дыхательных путей и носоглотки. В данном случае мокрота как таковая отсутствует. Отходит большое количество желтой слизи из носа. Отхаркивается она же, когда стекает по задней стенке носоглотки в дыхательные пути.
- Бронхоэктатическая болезнь. Характеризуется выходом многослойного гнойного экссудата.
- Сидероз. Профессиональный недуг, для которого типично окрашивание мокроты в желтый цвет по причине воздействия на организм соединений железа. В такой ситуации клиническая картина ограничивается кашлем.
Характеристика отделяемого
Мокрота является отделяемым при отхаркивании патологическим секретом трахеобронхиального дерева. Это густая вязкая слизь с примесью слюны и жидкости, вырабатываемой оболочкой полости носа и его придаточными пазухами. Она существенно отличается от нормального секрета трахеобронхиального дерева, продуцируемого железами крупных бронхов.
Постоянно присутствующая в дыхательных путях здорового человека мокрота выполняет следующие функции:
- задерживает и нейтрализует инфекционных агентов, включая коронавирусы;
- препятствует проникновению частиц пыли в дыхательные пути.
Нормальная слизь прозрачная, содержит макрофаги и лимфоциты — клетки, ответственные за иммунный ответ организма. После внедрения коронавирусов изменяется ее и качественный, и количественный состав. Мокрота сгущается, прочно крепится к стенкам носоглотки, трахеи, гортани, бронхов. Теперь в ней мало иммунных клеток, но много посторонних примесей:
- патогенов;
- продуктов распада тканей, образующихся во время острого течения воспалительного процесса;
- слущенных клеток эпителия;
- компонентов крови.
Меняется цвет трахеобронхиального секрета. Окраска откашливаемой мокроты зависит от характера примесей. В ней могут присутствовать прожилки крови, гной.
Полезная информация Цвет мокроты является важным диагностическим признаком, позволяющим установить стадию воспалительного процесса при коронавирусной инфекции.
Коричневые выделения
Коричневые выделения обуславливаются выходом крови в полость дыхательных путей, однако за время до эвакуации гематологическая жидкость успевает окислиться и приобрести коричневый, ржавый оттенок. Это неблагоприятный признак, часто указывающий на сложные заболевания.
Среди них:
- Бронхиты, пневмонии с застойным течением. Как правило, коричневая мокрота появляется при гнойном расплавлении легочной ткани.
- Тромбоэмболия артерий.
- Раковые поражения легких и нижних дыхательных путей.
- Туберкулез в активной фазе. Почти всегда сопровождается выходом застарелой, окислившейся крови.
- Буллы легких (полости, заполненные атмосферным воздухом). Встречаются, преимущественно, у детей. Имеют врожденный характер.
- Гангрена нижних дыхательных путей.
- Пневмокониоз. Попадание в легкие угольной или металлической пыли.
Наконец, речь может идти и о сравнительно безобидных состояниях, вроде сильного кашля, который привел к разрыву капилляров. Нужно провести тщательное обследование.
Подробнее о причинах появления крови в мокроте читайте здесь.
Причины появления
Основным фактором окрашивания мокроты в ржавый цвет является никотиновая зависимость. Происходит разрыв наименее крупных кровеносных сосудов, капилляров и выведение незначительного соотношения крови. Учитывая, что ее объемы незначительны, жидкость на 100% успевает окислиться, став оксидом железа, а точнее ржавчиной. Еще один предрасполагающий фактор может заключаться в увеличении степени проницаемости капилляров. Чем длительнее стаж , тем более интенсивным окажется процесс.
Развиваться ржавая мокрота может под влиянием следующих состояний:
- Пневмония, или воспаление легких. Выраженный рефлекс провоцирует разрыв мелких кровеносных структур и выведение незначительного количества жидкости в тканевые структуры бронхов. Результатом становится окисление крови и приобретение ею коричневатого или даже ржавого цвета.
- Бронхит, который по клинической картине схож с воспалением легких. Для уточнения диагноза рекомендуется пройти диагностику, в частности, флюорографию и рентген грудной клетки.
- Онкология. Ржавая мокрота идентифицируется преимущественно на первичных этапах. При этом, чем дальше от центральной области расположено злокачественное новообразование, тем меньше крови будет выделяться. Поэтому не редки случаи, когда секрет обнаруживают на поздних этапах, если опухоль еще небольшая.
- Бронхоэктатическая болезнь. Идентифицируют при проникновении значительного количества гноистых масс и окислившейся крови в область бронхов. Экссудат имеет многосоставной характер и будет включать в себя некоторое количество слоев гноя и крови – именно они в итоге окрашивают секрет.
Кроме того, ржавая мокрота может оказаться следствием отека легких. Патология диагностируется редко, чаще всего ей свойственно выделение свежей жидкости, поэтому ее оттенок может быть более ярким.
Розовая мокрота
Розовая мокрота почти всегда указывает на заболевания, которые сопровождаются отхождением свежей крови. Как и в предыдущем случае, приходится говорить о сложных заболеваниях, часто потенциально летальных.
Можно говорить о:
- Туберкулезе на поздних стадиях. На ранних этапах кровь отходит небольшими каплями (т.н. кровохаркание) либо прожилками. В тяжелых же случаях имеет место отхождение розовой мокроты, по структуре похожей на малиновый пудинг или желе.
- Раке легкого на ранних стадиях. Для него типично развитие неоплазмы в структуре бронхов или легких (из эпителиальной ткани). Чем ближе к центру располагается опухоль, и чем крупнее ее размеры, тем активнее кровотечение.
Розовая мокрота может быть также при трахеите. Виновником симптома способен оказаться банальный разрыв сосуда в носу или структуре дыхательных путей.
О чём сигнализирует ржавая мокрота?
Мокрота представляет собой экссудат, который имеет слизистый либо другой характер.
Она постепенно накапливается в структурах бронхиального дерева в процессе развития какой-либо патологии органов дыхательной системы.
По медицинской статистике, выделение, имеющее коричневый цвет, наблюдается примерно у 5-8% пациентов, которые проходят обследование у пульмонолога.
При проведении дифференциальной диагностики заболевания особое значение имеет характер болезнетворного состояния человека.
Это обуславливается тем, что по цвету выделений и проявлению сопутствующей симптоматики специалист может точно определить заболевание.
У курильщика
Люди, которые ежедневно выкуривают по несколько сигарет, относятся к группе риска. Ведь их организмы чаще подвергаются развитию патогенного симптома.
Обычно пульмонологи объясняют появление ржавой мокроты во время кашля разрывами мелких кровеносных сосудов, а также капилляров, в результате чего выделяется незначительное количество крови.
Её объём незначителен, поэтому в случае отсутствия в бронхах большого количества слизистого секрета, гематологическая жидкость быстро проходит процесс окисления, превращаясь в оксид железа (ржавчину).
При пневмонии
Пневмония – воспаление лёгких, протекающее на ранней стадии.
Интенсивный кашель часто является причиной разрыва одновременно нескольких мелких кровеносных сосудов и капилляров и, соответственно, выделения в ткани бронхов незначительного количества гематологической жидкости.
Беспокойство у человека вызывает то, что кровь быстро окисляется, обретая коричневый оттенок, напоминающий ржавчину.
Прозрачная слизь
Прозрачная слизь при кашле отмечается наиболее часто. Имеет место развитие одного из следующих патологических процессов:
- Острое респираторное заболевание. Для ОРЗ или ОРВИ по новой классификации типичен слабый кашель. По ночам он усиливается, развивается забивающий рефлекс с отхождением большого количества прозрачного экссудата. Сопровождается процесс повышением температуры тела до фебрильных отметок или ниже, болями в костях, головной болью, симптомами общей интоксикации (головокружение, слабость, чувство ватности тела) и т.д. Опасности подобный процесс не несет.
- Рак легкого. Прозрачная мокрота встречается редко. Наиболее часто в рамках начального этапа патологии имеет место пенистая мокрота белого цвета при кашле.
- Патологии сердца. Сопровождаются отхождением белесой мокроты.
- Бронхиальная астма. Развивается наиболее часто по аллергическим и аутоиммунным причинам.
Как уже было сказано, прозрачная мокрота считается наиболее физиологичной (условно говоря). Почти всегда заболевания, которые сопровождаются указанным признаком, не несут непосредственной опасности для жизни (к счастью).
Стекловидная мокрота
Бронхоэктатическая болезнь или эмфизема, аллергический трахеит — вот еще некоторые заболевания, для которых типично появление стекловидного экссудата.
Стекловидная мокрота прозрачного оттенка почти всегда сопровождает бронхиальную астму. Астматический процесс наиболее часто развивается в результате аллергического поражения организма.
Ход патологического процесса сопровождается одышкой, удушьем по причине стеноза дыхательных путей (бронхов). Не всегда астма имеет аллергическую природу.
Возможно вирусное происхождение недуга. Болезнь характеризуется интенсивным кашлем, удушьем. Носит приступообразный характер. Обостряется в осеннее и весеннее время года.
Речь идет о потенциально летальном заболевании, которое развивается в результате бронхоспазма.
Несколько реже стекловидная мокрота проявляется как итог течения острой респираторной вирусной инфекции (симптомы и особенности течения патологии уже рассмотрены выше).
Черная и серая
Черная и серая мокрота встречаются сравнительно редко (не более 5% всех клинических ситуаций). Имеет место воспалительно-дегенеративный процесс, поражающий нижние дыхательные пути. Но это не всегда аксиоматично.
Приходится говорить о следующих патологических и физиологических процессах:
- Мокрота может окрашиваться в темные оттенки (серый и черный) в результате попадания в нижние дыхательные пути красящих компонентов и пигментов при употреблении Колы, крепкого черного чая, кофе, шоколада. Это временное явление, не требующее специализированного лечения.
- Черные и серые оттенки слизистого экссудата нередко развиваются у лиц, чья профессиональная деятельность сопряжена с работой с красящими веществами, в том числе при вдыхании угольной пыли, частичек железа и т.д.
- Черная слизь или слизь серого цвета обильно отходит у пациентов, длительно курящих. Это так называемый кашель курильщика, которым страдает каждый второй человек, злоупотребляющий табаком. Как правило, подобный симптом указывает на приличный «стаж» табакокурения.
- Туберкулез, гангрена, рак. Все названные заболевания в активной, запущенной фазе.
Методы диагностики заболеваний по цвету мокроты
Диагностикой проблемы должен заниматься специалист-пульмонолог и / или фтизиатр.
Самостоятельно рекомендуется отхаркнуть мокроту в чистую емкость из прозрачного материала (стекло или пластмассу). По характеру и цвету экссудата можно судить о типе болезнетворного процесса.
Часто речь идет о:
- Слизистой мокроте, которая наиболее часто отходит при острых респираторных заболеваниях.
- Жидкой прозрачной мокроте. Почти всегда указывает на течение инфекционно-воспалительных процессов в бронхах или легких.
- Розоватом цвете мокроты, который указывает на свежее кровотечение при пневмониях, туберкулезе, раке легких и иных схожих опасных для жизни состояниях.
- Зеленая мокрота либо желто-зеленый экссудат указывают на гнойные процессы в нижних дыхательных путях, в ходе которых возможен расплав эпителиальной ткани.
- Стекловидная мокрота отходит при ХОБЛ.
В целом же, обследования — прерогатива специалиста.
Цвет мокроты имеет большое диагностическое значение. Тем не менее, для постановки и верификации диагноза нужно пройти целый комплекс инструментальных и лабораторных исследований.
Источник: pneumoniae.net
Стадии крупозного воспаления легких
Патологический процесс протекает в 4 стадии:
- Первая стадия длится 1-3 дня. Для нее характерен отек легких, гиперемия кровеносных сосудов. Полости заполнены жидкостью, которая выделяется сосудами.
- Вторая стадия также длится 1-3 дня. За это время наблюдается кровоизлияние в легком. Затем в нем начинает формироваться зернистая структура.
- Третья стадия длится 2-6 дней. Для нее характерно увеличение концентрации лейкоцитов в крови. Легкое имеет зернистую консистенцию.
- Четвертая стадия. Здесь под действием лейкоцитов наблюдается разжижение экссудата, он частично рассасывается, а ржавая мокрота при пневмонии во время кашля отходит.
Мокрота ржавого оттенка свойственна для последней стадии болезни, которая протекает от 2 до 5 дней. этой патологии свойственно острое начало.
Подробнее о мокроте, которая выделяется при пневмонии, можно будет узнать из видео:
Чтобы понять, имеется у пациента крупозная пневмонии, врач должен вначале опросить его на наличие посещающих симптомов. Кроме мокроты ржавой окраски, у пациента могут присутствовать следующие признаки:
- подъем температурных показателей до отметки 39 градусов и выше;
- чувство озноба;
- болевой синдром в боку или животе;
- сильный кашель;
- учащенное дыхание;
- лихорадка, которая проявляется покраснение щеки со стороны пораженного легкого;
- учащенное сердцебиение.
Указанные симптомы очень часто принимают за бронхит. Поэтому для точной постановки диагноза врач назначает клиническое исследование крови. При воспалении легких присутствует зернистость нейтрофилов, увеличение СОЭ, повышенная свертываемость и лейкоцитоз. При исследовании мочи также будут отмечены патологические изменения. Получить максимально точный результат можно при рентгенологической диагностике.
Если мокрота выделяется в незначительном количестве, и она прозрачного цвета, то повода для беспокойства нет — так работают естественные системы очистки бронхов от загрязнений, поступающих в них вместе с воздухом. Если же мокрота отходит в большом количестве, и она имеет определенный окрас, то это указывает на поражение бронхов или легких. В том случае, если в отделяющемся бронхиальном секрете содержится гной, это говорит о том, что воспаление приняло хроническую форму.
Что такое мокрота?
Мокрота состоит из секрета желез крупных бронхов и трахеи, слизи из носовых пазух и слюны ротовой полости. Она считается патологическим секретом, и ее тщательное обследование может много рассказать про заболевание, вызвавшее ее выделение.
Слизь из желез крупных бронхов и трахеи вырабатывается в количестве 100 мл. Эта жидкость проглатывается и испаряется во время дыхания. Трахеобронхиальный секрет не только смачивает слизистую дыхательных путей, но и оказывает очищающее действие. Он способен уничтожать болезнетворные микробы, удалять из дыхательных путей инородные частицы.
Если изучить состав нормальной слизи, то там будет обнаружено небольшое количество макрофагов и лимфоцитов, то есть тех клеток, которые ответственны за иммунную защиту организма. Внешне слизь должна быть прозрачной, жидкой, без запаха и не распадаться на слои при отстаивании. Кислотно-щелочное равновесие либо нейтральное, либо щелочное.
Любой процесс в легких, бронхах, трахее вызывает изменение мокроты. Она может становиться густой и тягучей, и тогда появляется сухой кашель. Если начать лечение отхаркивающими средствами или просто пить много жидкости, то слизь станет жидкой и кашель перейдет в продуктивный.
Главный признак, благодаря которому человек без медицинского образования может заподозрить у себя какое-либо заболевание – это цвет откашливаемой слизи.
Мокрота при кашле бывает следующих цветов:
- Желтой.
- Белой.
- Зеленой мокротой.
- Коричневой.
- Гнойной.
- Розовой или с прожилками крови.
Важно! Некоторые изменения в мокроте являются следствием неопасных заболеваний легочной системы, но такие, как гной или отделяемый секрет с кровью говорят о неотложном состоянии, при котором нужно срочно обращаться к врачу.
Кашель с желтой мокротой
Кашель с желтой мокротой часто беспокоит курильщиков со стажем, у которых есть симптомы хронического бронхита. Главный признак – выделение мокроты и кашель на протяжении больше 3 месяцев в течение двух лет.
Хронический бронхит развивается вследствие влияния смол на слизистую бронхов и трахеи. Смолы поступают во время курения. Часто отхождение мокроты наблюдается утром. После першения, с несколькими сильными кашлевыми толчками откашливается комок желтой мокроты. Вентиляция легких снижается за счет большого количества секрета в дыхательных путях, так формируется хроническая обструктивная болезнь легких. Слизь теряет свои бактерицидные и защитные свойства и становится местом размножения микроорганизмов. При обострении инфекционного воспаления секрет может менять цвет на желто-зеленый, то есть появляется гнойный компонент.
Зеленая мокрота при кашле
Слизь зеленого цвета, как было сказано выше, появляется при остром инфекционном процессе. Зеленую окраску она принимает за счет гнойного компонента, то есть лейкоцитов – клеток иммунной системы.
Чаще всего отделяемое не имеет однородного зеленого цвета, оно может быть слизистым с зелеными прожилками или желто-зеленым.
Слизистая мокрота с гноем при наличии повышения температуры, продуктивного кашля, интоксикации говорит об остром бронхите. Отхождение мокроты при этом заболевании затруднено в начале процесса, так как слизь трудноотделяемая. С развитием болезни мокрота лучше откашливается. Количество ее небольшое.
Желтая с зеленым слизь больше характерна для обострения хронического бронхита. Пациента беспокоит подъем температуры до субфебрильных цифр, влажный кашель. В анамнезе может быть курение или работа в пыльных условиях.
Про пневмонию следует думать, когда у больного присутствуют следующие симптомы:
- Кашель с отделением мокроты зеленого, ржавого цвета или с прожилками крови.
- Одышка в покое.
- Боль в грудной клетке.
- Повышение температуры тела выше 39 °C.
- В легких мелкопузырчатые хрипы и крепитация (хруст).
Также зеленый секрет откашливается, когда при гайморите гнойная слизь с пазух носа стекает в трахею.
Гнойная мокрота при кашле
Интенсивно зеленая слизь с гнилостным запахом называется гнойной. Такой симптом говорит о тяжелом хроническом заболевании дыхательной системы.
Патология, при которой появляется кашель с гнойной мокротой:
- Абсцесс легкого.
- Гангрена легкого.
- Бронхоэктатическая болезнь.
Абсцесс и гангрена легкого – это два инфекционных процесса, которые сопровождаются разрушением легочной ткани. Только абсцесс – это ограниченный процесс, а гангрена – распространенный на легочную долю или целый орган.
При абсцессе легкого гной начинает выделяться после вскрытия гнойника и начала его дренирования бронхом. Этот процесс сопровождается улучшением состояния больного, падением температуры тела и уменьшением симптомов интоксикации. Мокрота при вскрытии абсцесса отходит «полным ртом». Гной имеет густую консистенцию, и ослабленный больной может им давиться. При отстаивании мокроты появляются три слоя:
- Верхний – пенистый, то есть слизистый со взвесью гноя.
- Средний – мутный, состоящий из слюны со слизью.
- Нижний – этот части легочной ткани, сгустки гноя, он имеет серый или коричневый цвет.
Отделяемое издает резкий гнилостный запах, такой же исходит из ротовой полости пациента.
Гангрена легкого может быть следствием абсцесса, встречается очень редко. К гнойной мокроте, как при абсцессе может присоединяться легочное кровотечение или кровохарканье.
Бронхоэктатическая болезнь характеризуется расширением просвета бронха с формированием полости – бронхоэктаза. Там скапливается слизь, которая впоследствии инфицируется, превращаясь в гной. Мокрота отходит преимущественно с утра и в положении, оптимальном для дренирования бронхоэктаза. Если собрать мокроту в емкость, то она при отстаивании делится на два слоя:
- Верхний – слизистый и жидкий, большую часть которого составляет слюна.
- Нижний – гной с участками эпителия.
Кроме кашля с мокротой, пациенты жалуются на высокую температуру, усталость, повышенную утомляемость. Бронхоэктатическая болезнь считается генетическим заболеванием, и избавиться от него можно только хирургическим путем.
Кашель с белой мокротой
Белая слизь – это признак вирусной инфекции. Помимо кашля, больного беспокоит утомляемость, повышенная температура тела, не более 38 °C, насморк, головная боль. Симптомы обычно проходят в течение недели.
Еще белая мокрота является признаком бронхиальной астмы. Слизь при этой патологии густая, стекловидная. Симптоматика характеризуется приступами удушья, когда в бронхах развивается отек, просвет перекрывается густой слизью. После окончания приступа развивается кашель с густой белой мокротой. Часто больные страдают от приступов с 1 ночи до 5 утра.
Бронхиальной астмой болеют как взрослые, так и дети. Вследствие хронического течения пациенты требуют постоянного лечения.
Коричневая (ржавая) мокрота при кашле
Наиболее часто ржавое отделяемое встречается при крупозной пневмонии, когда поражается вся доля легкого. Ржавая слизь начинает откашливаться на 2-3 сутки после острого начала заболевания. Свой цвет она приобретает за счет просачивания в альвеолы эритроцитов. Гемоглобин начинает распадаться, и мокрота приобретает коричневый или ржавый цвет.
Еще ржавый секрет появляется при острой сердечной недостаточности по левожелудочковому типу. В результате этого формируется отек легких, при котором больной отхаркивает ржавую или розовую пенистую мокроту.
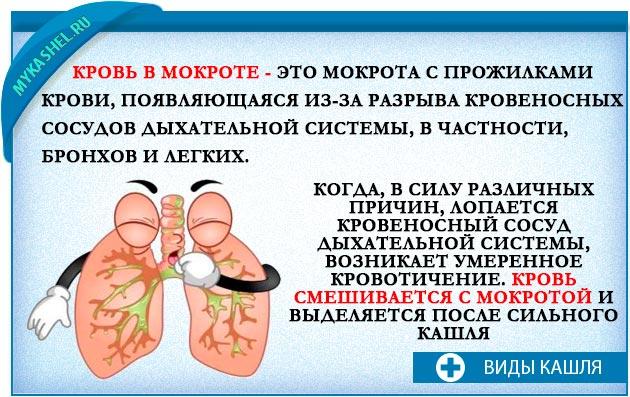
Мокрота с кровью
Кровь в мокроте при кровохарканье выглядит как нити красного цвета на фоне белой слизи.
Состояние сопровождает следующие патологии:
- Бронхогенный рак легкого, тот, что растет в просвет бронха.
- Туберкулез.
Рак легкого протекает длительно без явной клиники. Когда появляется симптоматика, процесс бывает довольно запущенным.
Клиника рака легкого, растущего в просвет бронха следующая:
- Кашель сначала сухой, далее появляется скудная слизь желтого или белого цвета. При распаде опухоли в откашливаемом содержимом будут определяться прожилки крови.
- Субфебрильная температура тела.
- Резкое снижение веса, не связанное с изменением интенсивности питания.
- Беспричинная усталость, снижение работоспособности и повышенная утомляемость.
- Боль в грудной клетке.
- Увеличенные лимфатические узлы.
Важно! При наличии перечисленных симптомов нужно обратиться к онкологу и пройти обследование. Чем раньше будет выставлен онкологический диагноз, тем эффективнее будет лечение и лучше прогнозы.
Туберкулез характеризуется следующими симптомами:
- Длительным повышением температуры тела до 37-37.5 °C, особенно к вечеру.
- Ночная потливость, вплоть до мокрых постельных принадлежностей.
- Покашливание с мокротой и прожилками крови. Человек, страдающий туберкулезом, может кашлять длительное время до того, как появятся следы крови в мокроте.
- Потеря аппетита.
- Снижение массы тела.
- Утомляемость и сонливость.
Чтобы дифференцировать рак легкого и туберкулез нужно провести рентгеновское исследование грудной клетки.
Кашель с мокротой без температуры
Отсутствие повышенной температуры тела говорит о том, что в организме нет инфекционного процесса.
Кашель с мокротой без температуры у взрослого провоцируют следующие заболевания:
- Бронхиальная астма.
- Отек легких.
- Хронический бронхит в стадии ремиссии.
- Длительно существующее инородное тело в бронхах.
При попадании постороннего предмета в дыхательные пути не всегда человека начинает беспокоить сильный кашель. Возможна такая ситуация, когда тело имеет небольшой размер и пропускает воздух, при этом легкое нормально функционирует, но все равно происходит раздражение кашлевых рецепторов. Постепенно вокруг инородного тела развивается воспаление и появляется мокрота. Клинически состояние проявляется кашлем с мокротой без температуры.
Цвет выделений из горла при влажном кашле
Кашель и мокрота – это два основных симптома, которые возникают из-за определенных раздражителей дыхательных путей. Причин появления таких симптомов очень много и не всегда в домашних условиях получается с точностью определить их значение. Поэтому и приходится обращаться в больницу, чтоб сам смог точно определить происхождение мокроты и кашля и назначить правильное лечение. В данной статье мы поговорим о том, как правильно определить опасность диагноза и какие этому симптомы могут свидетельствовать. Чем опасна желто-зеленая мокрота и какое нужно лечение? Кашель при тех или иных причинах бывает сухой непродуктивный и мокрый. Конечно, намного легче и проще лечить продуктивный кашель, когда есть выделение мокроты. Понятно, что чем быстрее выйдет вся слизь из легких, тем быстрее наступит выздоровление. Но это еще далеко не все. В данном случае нужно обязательно следить за тем, какая именно выходит мокрота – ее вид и цвет. Еще стоит отметить, что ее наличие — это патологический процесс, так как в норме из дыхательных путей не должно быть никаких выделений.
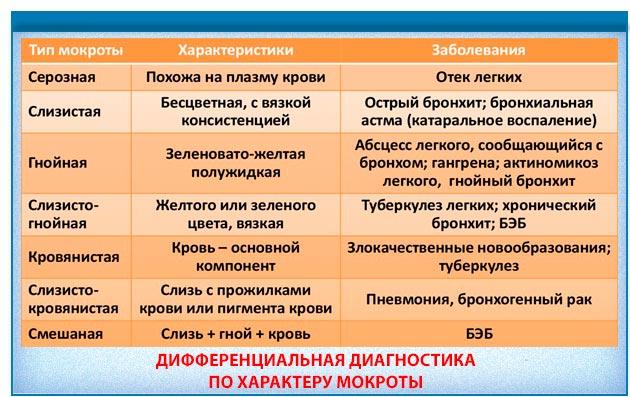
По характеру мокрота делится на следующие виды:
- слизистую – чаще прозрачного или желтого цвета;
- серозную;
- гнойную – желто-зеленого цвета;
- слизисто-гнойную;
- кровянистую – желто-прозрачная с примесями крови.
Из всех перечисленных, можно сказать, что никакой опасности при мокром кашле не вызывает только слизистая мокрота, которая чаще всего прозрачная, но бывает и белого цвета. Возникает при бронхите, воспалении легких и бронхиальной астме.
Опаснее всего гнойная мокрота и слизисто-гнойная, которые появляются при более сложных заболеваниях легких. Это могут быть:
- отек;
- абсцесс легкого;
- наличие воспалительных процессов в бронхах и легких;
- туберкулез;
- рак легких.
С точностью диагностировать заболевание способен только врач. Это так, потому что у каждого человека любое заболевание может происходить своеобразно. Тем более что большую роль играет образ жизни человека. Например, у заядлых курильщиков выделение мокроты может происходить каждое утро, так как в горизонтальном положении ее отхождение просто невозможно. Так, встречается белая мокрота, желтая и, даже коричневая. Такие выделения в полной мере свидетельствуют о том, что легкие требуют значительного ухода.
Если возникает зеленая мокрота при кашле, то это может свидетельствовать об определенном заболевании дыхательных путей. Например, это тоже может быть бронхит, затяжная форма плеврита и даже ангины. Как видно, заболевания очень разные, соответственно и лечение требуется разное. В данном случае разумно будет обратиться в больницу за помощью к врачу, пройти обследование и начать правильное лечение. Очень важно сделать флюорографию легких.
Многие думают, что можно вполне обойтись без врачебного вмешательства. Но это совершенно не так, ведь правильно диагностировать проблему может только врач. Самое важное в данном случае вовремя обратиться в больницу. Если у вас или вашего ребенка возникла прозрачная или желто-белая мокрота, то уже обязательно нужно обращаться в больницу.
Очень опасно, когда возникает серое и черное выделение. Такие проявления больше всего характерны для сложных легочных заболеваний. Если у ребенка появилась при кашле серая или черная мокрота, обращайтесь срочно в больницу, так как о самостоятельном лечении в данном случае не может идти и речи.
Лечение вам доктор назначит в зависимости от того, чем был вызван кашель. Вам обязательно нужно будет сдать анализ мокроты, чтоб доктор определил не только какого она цвета, но и всевозможные ее составляющие. Если это заболевание простудного характера, то, скорее всего, вам будут назначены отхаркивающие средства, которые чаще всего назначаются при бронхите, воспалении легких и других подобных заболеваниях. Более серьезное лечение потребуется тогда, когда мокрота будет иметь определенный цвет, так как это не является нормой.
Хорошо помогают откашлять слизь различные домашние ингаляции, лечение которыми можно проводить и дома. Можно сказать, какого бы цвета она ни была, такие процедуры не принесут никакого вреда. Тем более что почти все ингаляции можно делать даже беременным женщинам. Кроме этого, нужно помнить, что не только важно лечение самого цвета мокроты, а важно найти причину и избавиться от нее, чтоб не последовал рецидив заболевания.
Итак, обязательно нужно обращаться к врачу, если:
- имеется выделение мокроты желтого, зеленого или коричневого цвета;
- если имеется повышение температуры, озноб и одышка;
- кашель сопровождается болью в груди или отдает в спину.
В этих случаях самолечение является преступлением. Вы можете только навредить себе и усугубить проблему. Взрослый человек должен понимать, что самолечение актуально при первых же проявлениях заболевания, но не тогда, как пошли существенные осложнения.
Источник: kashelproch.ru
Диагностика: к какому врачу идти, и какие анализы сдавать?
Самым первым специалистом, к которому следует обратиться с влажным кашлем, является семейный врач или участковый терапевт. Он проводит начальную диагностику и лечит острые инфекции дыхательных путей, обострение хронической патологии, он же направляет к узкому специалисту. С бронхиальной астмой, бронхоэктазами, хронической обструктивной болезнью легких – к пульмонологу. С подозрением на рак – к онкологу. При признаках туберкулеза – к фтизиатру. С сердечной патологией – к кардиологу. Если есть подозрение на инородное тело, то пациентом занимаются общие хирурги.
Обследования, с помощью которых устанавливается причина появления мокроты:
- Клинический анализ крови, мочи.
- Биохимический анализ крови.
- Рентгенологическое исследование органов грудной полости в двух проекциях. Если есть подозрение на онкологию, то проводится бронхография, компьютерная томография.
- Исследование микроскопическое мокроты и посев ее на среды. Если подозревается пневмония, то нужен анализ на чувствительность к антибиотикам. Если онкологический процесс, то анализ на атипические клетки. Если же есть подозрение на туберкулез, то в мокроте ищут микобактерии.
- Бронхоскопия при инородном теле. При бронхогенном раке легкого еще берется биопсия опухоли.
- Спирография для дифференциальной диагностики бронхиальной астмы и хронической обструктивной болезни легких.
- ЭКГ в 12 стандартных отведениях пациентам с сердечной патологией и возрастной категории больных.
- УЗИ сердца если был в анамнезе сердечный отек легких. УЗИ плевральных полостей, если есть признаки гидроторакса на рентгене.
Как и чем лечить кашель с мокротой у взрослого
В зависимости от причины, будет назначаться разное лечение:
- Хронический бронхит в стадии обострения лечится с помощью антибиотиков пенициллинового ряда или цефалоспоринов, назначаются глюкокортикостероиды для снятия воспаления. Поддерживающая терапия заключается в использовании Сальбутамола во время приступов кашля с удушьем. Лекарство принимается по требованию.
- Острый бронхит нужно лечить с помощью разжижающих мокроту средств (Бромгексин), обильного питья, если он вирусной этиологии. Если же заболевание вызвано бактериями, то дополнительно назначаются антибиотики.
- Пневмония лечится с помощью антибактериальных средств, инфузионной терапии, отхаркивающих лекарств, витамин, жаропонижающих препаратов.
- Гангрену легкого, бронхоэктазы можно вылечить хирургическим вмешательством.
- Бронхиальная астма требует постоянного лечения бронхорасширяющими препаратами.
- Против микобактерий используются антибиотики и противомикробные средства, которые следует принимать длительно.
- Терапия рака легкого включает комбинацию методов: хирургического, химиотерапевтического и лучевого.
- Неотложная помощь при отеке легкого требует назначения мочегонных препаратов, дыхания кислородом.
- При инородном теле в бронхах, кашель с мокротой без температуры у взрослого требует лечения в хирургическом стационаре. Там во время бронхоскопии извлекается посторонний предмет.
Кашель с выделением мокроты при беременности – лечить сложно, но необходимо
Лучше всего лечиться в период беременности с помощью народной медицины. Можно использовать травы, входящие в сбор от кашля № 4. Высушенное средство продается в аптеке и хорошо разжижает мокроту.
Также будущим мамам рекомендовано выпивать на ночь теплое молоко с медом. Если есть аллергия на мед, его можно заменить сливочным маслом.
Эффективны ингаляции с эфирными маслами эвкалипта, чайного дерева. Также можно сделать настой ромашки, липы и мяты, над которыми следует дышать в течение 10-15 минут.
Список препаратов, разрешенных при беременности:
- Мукалтин, Алтейка и все лекарства на основе корня алтея. Средства можно приобрести в аптеке в виде таблеток или сиропа.
- Доктор Тайсс и сиропы с подорожником.
- Сиропы с листьями плюща, например, Проспан.
Важно! Некоторые травы и средства противопоказаны при беременности, поэтому перед началом лечения нужно внимательно ознакомиться с инструкцией и посоветоваться с врачом.
Профилактика
Главная причина всех проблем с легочной системой – это курение. Вследствие этого, чтобы профилактировать патологию дыхательной системы нужно бросить курить.
Также желательно выполнять следующие рекомендации:
- Пить достаточно воды, это около 1.5-2 л в сутки.
- Не забывать про прогулки на свежем воздухе и проветривание комнаты.
- Проводить влажную уборку, избавиться от большого количества ковров, пуховых подушек и одеял.
- В период простуд промывать нос 0.9% раствором натрия хлорида.
- Ежегодно проходить флюорографию.
- При резком изменении самочувствия, необоснованном снижении массы тела, длительном кашле обращаться к врачу.
- Необходимо вовремя лечить кариозные зубы, так как это постоянный источник инфекции в организме.
Источник: MyKashel.ru
Диагностика
Выделение ржавой мокроты может свидетельствовать о клинически значимых изменениях в организме и протекании воспалительных процессов.
Чтобы избежать осложнений, необходимо пройти обследование у пульмонолога, а также фтизиатра. Это позволит исключить развитие туберкулёза.
Если же у человека ранее был выявлен рак, то обязательно нужна консультация онколога.
При проведении первичного осмотра врач должен опросить пациента относительно следующего:
- Предмет жалоб.
- Характер нарушения.
- Длительность протекания заболевания.
- Давность.
Перед назначением курса терапии пульмонологу требуется определить очаг хронической инфекции, а также весь перечень факторов, которые тем или иным образом отражаются на состоянии организма.
Чтобы обеспечить должный эффект от лечения, врачи назначают дополнительные инструментальные и лабораторные исследования, с помощью которых они смогут дифференцировать отдельные диагнозы:
- Бронхоскопия – важная процедура в диагностике заболевания, вызывающего выделение ржавой мокроты, она позволяет точно определить состояние анатомической структуры бронхов.
- Рентгенография лёгких.
- Флюорография. С помощью этой процедуры пульмонолог может называть только самые грубые нарушения в состоянии органов грудной клетки.
- КТ, а также МРТ. Обследования, которые способны заменить целый ряд различных процедур и дают точную клиническую картину болезнетворного состояния пациента.
- Биопсия, которая должна также включать морфологическое и гистологическое исследование лёгких и бронхов.
- Общий анализ крови.
- Анализ крови на выявление сопутствующих заболеваний.
- Биохимия крови.
Частое выделение мокроты нехарактерного ржавого цвета может свидетельствовать о развитии разных заболеваний органов дыхательных путей.
Поэтому не следует заниматься самолечением, нужно пройти предварительное обследование, чтобы избежать всевозможных осложнений.
Избавиться от ржавой мокроты можно с помощью медикаментозных средств, методов народной медицины, а также специального образа жизни, который разрабатывается совместно с пульмонологом.
Медикаментозное
При назначении медикаментозного лечения врач учитывает то, какие именно заболевания вызывает выделения слюнного секрета ржавого оттенка, а также место расположения очага воспаления. В связи с этим не существует какого-то общего списка препаратов, которые бы помогли избавиться от такой мокроты.
Способ жизни
Избавиться от ржавой мокроты в некоторой мере помогает и определенный образ жизни.
Пульмонологи рекомендуют
ежедневно делать прогревания с помощью горчичников либо компрессов, которые являются эффективным методом лечения органов дыхательной системы.
Кроме этого, полезными будут регулярные ингаляции.
В отдельных случаях врачи назначают данную процедуру каждые 2 часа.
Людям, у которых ржавый секрет обильно выделяется в утреннее время, следует увеличить количество потребляемой жидкости, потому что она способствует разжижению слизи, а также ускорению отхождения секрета.
Дополнительно в рацион стоит добавить щелочные напитки, чтобы уменьшить кашель, фрукты и овощи. Параллельно нужно сократить употребление блюд, богатых углеводами и жирами.
Полезными будут и прогулки на свежем воздухе, регулярные занятия спортом, соблюдение режима дня.
Народные методы
Многие пульмонологи, а также фтизиатры советуют пациентам провести лечение с помощью народных средств:
- Вскипятить немного молока, а затем добавить в него несколько сосновых почек. Ёмкость с этой жидкостью плотно укутывают в одеяло и оставляют на час для получения крепкого и насыщенного привкуса. Он поможет избавиться от очага воспаления и быстро смягчить слизистые оболочки дыхательных путей.
- 500 мл очищенной воды заливают две луковицы в скорлупе и варят в течение часа, постепенно добавляя в кастрюлю стакан сахара. Получившийся сироп принимают по полстакана 3 раза в день. Хранить средство рекомендуется в тёплом месте.
- Берётся смесь из равных пропорций алтеи лекарственной, мать-и-мачехи, а также мяты и подорожника. Растения тщательно измельчаются, помещаются в ёмкость, заливаются небольшим количеством воды и ставятся на водяную баню. Приготовление отвара занимает примерно один час. Потом нужно дождаться, пока отвар остынет. Употреблять раствор следует по 2 раза в сутки.
- Литром молока необходимо залить несколько плодов инжира. Смесь должна закипеть, после чего её остужают. Когда молоко станет тёплым, можно его употреблять по стакану в сутки.
- Берётся 200 мл горячей воды, куда добавляется 1 ст. л. измельчённого подорожника. Получившийся настой оставляют на 20 минут, а затем принимают по 1 ст. л. перед каждым употреблением пищи.
- Берут 50 мл воды «Боржоми» и добавляют к 150 мл тёплого молока. Жидкость размешивают и выпивают небольшими глотками.
- Терапевтический результат дают и леденцы, приготовленные из чабреца. Чтобы сделать конфетки, берётся 1 ст. л. измельчённой травы, заливается 200 мл кипятка, настаивается. После того, как отвар остынет, его процеживают и смешивают с 400 г сахара, а также 2 ст. л. мёда. Получившуюся смесь тщательно перемешивают, предварительно поставив на медленный огонь. Отвар доводится до кипения и проваривается до тех пор, пока консистенция не станет достаточно густой. Постепенно загустившееся вещество набирают ложкой и опускают в холодную воду, чтобы они затвердели.
- 1 ст. л. измельчённого аира заливают стаканом воды и готовят отвар. Он должен настояться в течение 30-60 минут. Когда жидкость полностью остынет, то её нужно процедить и оставить в тёплом месте. Принимают этот отвар небольшими порциями по 500 мл в сутки.
Какие причины белой мокроты
При наличии болезней она бывает разных оттенков и с примесью. Выделение при кашле может быть обильным (до двух литров в сутки).
Белая мокрота, ее отхождение появляется по последующим обстоятельствам:
- появляется у курильщиков;
- венерические заболевания;
- проникновение посторонних элементов;
- влияние клещей.
Кашель с белой мокротой указывает на следующие заболевания:
- поражающие дыхательные пути, включая носовые ходы, бронхи и легкие (респираторные);
- болезни инфекционного характера острой стадии обострения;
- патология, вызываемая бациллой Коха.
При туберкулёзе и грибковой инфекции она выглядит в варианте творожных выделений. Белая мокрота в горле бывает при бронхите, что смешивается с воспалением слизистой трахеи, воспалением слизистой гортани. Практически не откашливается, скапливается в бронхах. Туберкулёз не характеризуется богатым отхождением слизи, но белая бывает с прожилками крови.
У детей белая мокрота считается итогом присоединения инфекции вызванной грибком. Появляется в результате плохого иммунитета у ребенка, продолжительном применении лекарств.
Рассмотрим причины, почему она белая, пенистая. При патологии сердца покашливание возникает у 90% пациентов и усиливается в период нахождения пациента в вертикальном состоянии, при физ. нагрузках. В данном случае отхаркивается обильная пенистая, окрашенная в белый цвет. Когда в органах дыхания накапливается пенистая мокрота, то она появляется еще по причине абсцесса легкого, пневмоторакса либо плеврита.
Отхождение слизи, в особенности, когда отходит белая слизь, значить, что меняется картина крови.
При инфекционном недуге, поражающем одну ли пару миндалин выделяется густая белая мокрота, прослеживается скопление комков.
В отдельных вариантах кашель и мокрота могут длиться пару месяцев.
Кашель с белой мокротой имеет конкретные причины появления, и не появляются сам по себе. Для точного диагноза, установления причины необходимо сдать анализ, сделать рентген и другие анализы, которые назначит доктор.
Курильщики
В основном коричневая мокрота у курильщика появляется по утрам. Когда человек спит слизь накапливается, а когда просыпается, мокрота начинает отходить с бронхов естественным образом. У человека, который долго курить со временем образовывается так называемый бронхит курильщика. Причем кашель становиться постоянным его спутником. Естественно курильщики не следят за своим здоровьем, поэтому не отдают должного внимания тому какого цвета выделения. Они привыкли к утреннему кашлю и не считают это причиной к опасению. Однако, коричневая мокрота считается безупречной средой для размножения бактерий.
Как выглядит и о чем говорит ее цвет
Мокрота белого цвета является стандартным явлением. Однако повышение ее количества говорит о:
- отеке легких – пенистая, розового, белоснежного цвета;
- при вирусном заболевании органов дыхания (к примеру, о туберкулезе) – белого непрозрачного цвета;
- при хронической форме воспаления бронхов – сероватого тона;
- при астме – появляется густая слизь белого и желтого окраса.
Когда отхаркивается белая густая слизь с кашлем, то чаще это означает несколько болезней острой либо затяжной формы.
Поэтому, чтобы вылечить болезнь, нужно обращать внимание на признаки:
- отдышка, тяжело дыхание и хрипы;
- отсутствие аппетита;
- боль в грудной клетке.
Выделения бывают разными густыми, иногда выделяется вязкая белая мокрота (воспаление легких).
Когда отхаркивается белая густая мокрота, то следует рассматривать ритм кашля, по которому можно определить патологию. Бывает покашливание (отдельные кашлевые толчки), которые характерны:
- при ларингитах;
- зачастую бывают у заядлых курильщиков;
- на начальных стадиях туберкулеза.
Примеси придают ей конкретный оттенок. Кашель, при котором отхаркивается мокрота белого цвета, пенистая содержит неприятный запах, при этом заметен гной.
Мокрота желто-зеленого цвета указывает на воспаление бронхов, протекающая с кашлем и отделением мокроты, острый или хронический воспалительный процесс нижних отделов дыхательных путей бактериальной этиологии.
Белая мокрота с кровью — осложнение болезни легочным кровотечением. В период кашля сосуды бронхов либо гортани могут повреждаться, поэтому появляется примеси крови.
Мокрота бело желтая свидетельствует о присутствии микроорганизмов, клеточных компонентов (такие, как лейкоциты, эпителиальные клетки).
При острых респираторных заболеваниях отхаркивается прозрачно-белая мокрота.
Сопровождающие симптомы
При данном заболевании могут появляться сопровождающие симптомы, которые также характерны для крупозной пневмонии:
- Озноб – серьёзный повод для беспокойства.
- Температура тела повышается примерно до 39 градусов.
- Частый кашель, который наблюдается при пневмонии.
- Появление болевых ощущений в боковой области либо в зоне живота.
- Нарушается дыхательный процесс.
- Лихорадка, при которой щека со стороны пораженного лёгкого обретает слегка красный цвет.
- Учащается биение сердца без каких-либо причин.
В некоторых случаях такую симптоматическую картину принимают за бронхит.
В связи с этим пульмонологи назначают дополнительный анализ крови, по результатам которого ставится точный диагноз.
Если у человека воспалено лёгкое, то клиническое обследование показывает:
- наличие зернистости нейтрофилов;
- нарушение СОЭ;
- развитие лейкоцитоза;
- повышенная свёртываемость крови.
В случае, когда мокрота вырабатывается в небольших количествах и имеет природный прозрачный цвет, то человеку не стоит беспокоиться.
Ведь это обычный процесс функционирования системы естественной очистки бронхов от различных посторонних веществ, которые могут попадать внутрь вместе с вдыхаемым воздухом.
Однако, если мокрота выделяется в повышенном количестве, а также отличается определённым окрасом, то необходимо пройти обследование на проверку состояния лёгких и бронхов.
При выявлении гноя в отделяющемся бронхиальном секрете врач ставит диагноз хронического воспаления дыхательных органов.
Заболевания, приходящие с белой мокротой
Есть несколько болезней, при которых у взрослого обнаруживается кашель с белой мокротой без температуры:
- Перемены возрастного характера. Проблемы с кровообращением, не большая активность могут порождать проблемы в работе ворсинчатого эпителия органов дыхания. В результате выделения плохо отходят, скапливаются в бронхах.
- Нарушение работы сердца, в особенности при ишемической болезни сердца (патологическое состояние, характеризующееся абсолютным или относительным нарушением кровоснабжения миокарда). При кашле отхаркивается белые выделения.
- Отек легких — состояние, при котором содержание жидкости в легком превышает нормальный уровень. При этом она густая, с гнойным запахом.
- При воспалении бронхов отхаркивается немного белой слизи.
- При туберкулезе легких возникает слизистая мокрота белого оттенка, потом появляются прожилки крови.
- Заболевание, имеющее инфекционное происхождение и которые характеризуются воспалительными поражениеми миндалин глоточного кольца. Она прозрачная, однако, с комочками белого оттенка.
Лечение
Восстановить работу органов дыхания, избавиться от белой мокроты можно только ликвидированием главной болезни. Лечение и препараты должен назначить доктор:
- когда в процессе диагностики выявлены трудности с сердечно-сосудистой системой, лечение проводиться под контролем врача;
- при болезнях воспалительного характера терапию назначает врач, занимающийся диагностикой, лечением и профилактикой болезней дыхательной системы либо специалист, который занимается лечением туберкулеза;
- когда выявлено воспаление небных миндалин, терапию назначает лор.
Чтобы пациенту было намного легче откашляться необходимо, принимать препараты муколитики и отхаркивающие медикаменты.
Рассмотрим самые эффективные препараты, относящиеся к группе лекарственных препаратов, снижающая вязкость в, не увеличивая при этом ее количество:
- Мукосол
- Бронхикум;
- Гербион;
- Геломиртол;
- Аброл;
- Лазолангин.
Для пациентов с обильным отхождением слизи, представлены отхаркивающие вещества. К подобным препаратам принадлежат:
- Бронхофит;
- Либексин;
- АЦЦ;
- Багульник.
Не стоит использовать ингаляции с эфирными маслами, поскольку они раздражают слизистую органов дыхания.
Назначать фармацевтические вещества, даже на природной основе должен только доктор, ведь любой препарат может вызывать аллергию и другие побочные эффекты. Как видите ее появление может указывать на наличие разных заболеваний, главное вовремя распознать недуг и приступить к терапии.
Доктор назначить лекарственные средства с учетом возраста пациента, а также выпишет препараты, которые способствуют улучшению работы иммунной системы и для устранения воспалительного процесса в организме.
Больной должен точно объяснить доктору, какие выделения и симптомы у него появились, ведь от этого зависит назначение препаратов и процесс выздоровления. В любом случае можно провести анализ. Исследование в лаборатории поможет выявить патогенные бактерии, присутствие клеток опухолей, наличие в слизи кровянистых выделений и гноя. С помощью такого анализа можно также определить чувствительность бактериальной флоры к антибиотикам.