Операция по замене сердечного клапана — это хирургический метод, восстанавливающий нормальное функционирование сердца при заболеваниях аортального клапана. В статье рассмотрим процесс замены клапана, показания, риски и представим видео, иллюстрирующее этапы операции. Эта информация полезна пациентам, нуждающимся в хирургическом вмешательстве, и их близким, желающим понять суть процедуры и ее значение для здоровья.
История
Ранние хирургические методы лечения заболеваний аортального клапана сталкивались с трудностями из-за необходимости оперировать на постоянно сокращающемся сердце. В 1950-х годах был осуществлён имплант клапана Hufnagel в нисходящую часть грудной аорты у пациентов с аортальной недостаточностью.
Первая успешная операция по замене аортального клапана была проведена в 1960 году под руководством Харкена.
Процесс внедрения этого метода шёл медленно, что было связано с ограничениями существующих заменителей клапанов и довольно примитивными техниками защиты сердца во время хирургического вмешательства, доступными в тот период. С развитием механических сердечных клапанов, а также технологий сердечно-легочного шунтирования (аппарата искусственного кровообращения) и кардиоплегии, которые позволяют безопасно останавливать сердце во время операции, замена аортального клапана стала возможной для пациентов с тяжелыми формами аортальной недостаточности или регургитацией.
Врачи отмечают, что операция по замене клапана на сердце является высокоэффективным методом лечения различных сердечно-сосудистых заболеваний. Специалисты подчеркивают, что современные технологии и минимально инвазивные подходы значительно снижают риски и ускоряют восстановление пациентов. Видеоматериалы, демонстрирующие процесс операции, помогают пациентам лучше понять, что их ждет, и снизить уровень тревожности перед вмешательством. Врачи рекомендуют внимательно изучать такие видео, чтобы осознанно подходить к выбору лечения. Однако они также подчеркивают, что каждый случай уникален, и решение о проведении операции должно приниматься на основе индивидуальных показаний и консультаций с квалифицированными специалистами.

Описание пороков аортального клапана
Заболевания аортального клапана возникают, когда структура его створок или аортального отверстия нарушается по различным причинам. К основным порокам аортального клапана относятся:
- Стеноз аортального клапана (сужение, которое ограничивает кровоток).
- Недостаточность аортального клапана (неполное закрытие створок, что приводит к обратному току крови).
- Регургитация аортального клапана (кровь, выбрасываемая в аорту, возвращается в левый желудочек, что нарушает нормальное сокращение сердца).
Факты о пороках аортального клапана:
- Каждый год эти заболевания становятся причиной смерти 25 000 человек.
- Пороки аортального клапана выявляются у 7% людей старше 65 лет.
- Через два года после диагностики тяжелого аортального стеноза у пациентов, не получавших лечение, выживаемость составляет 50%.
Когда аортальный клапан функционирует неправильно, это затрудняет гемодинамику, и кровь плохо поступает к органам и тканям. Пороки также увеличивают нагрузку на сердце, что негативно сказывается на равномерном кровообращении в организме.
Симптомы пороков аортального клапана
У некоторых пациентов изменения могут не проявляться на протяжении многих лет, в то время как у других симптомы возникают быстро и выраженно. Наиболее распространенные симптомы нарушений работы аортального клапана включают:
- Боль в груди или за грудиной.
- Аритмия (синусовая тахикардия, трепетание предсердий).
- Одышка.
- Нарушение сознания.
- Обмороки.
- Усталость.
- Сердечная недостаточность.
- Остановка сердца.
Диагностика пороков аортального клапана
При осмотре пациента врач иногда может сразу заподозрить аортальную недостаточность. Например, могут наблюдаться синюшность кожи, мочек ушей и носогубного треугольника. При аускультации могут быть слышны изменения, такие как ослабление первого тона на верхушке сердца и пляска каротид.
Дополнительные методы исследования:
- Электрокардиография (ЭКГ).
- Эхокардиография (УЗИ сердца).
- Рентгенография.
- Доплеровское исследование.
- Фонокардиография.
В зависимости от состояния пациента и прогноза, может быть рекомендована замена аортального клапана. Эта операция является эффективным методом лечения тяжелых поражений клапанов. Успешно проведенная операция может облегчить или полностью устранить болезненные симптомы, улучшая гемодинамику в организме. В результате хирургическое вмешательство способствует продлению жизни и улучшению состояния сердечной мышцы.
| Аспект | Описание | Полезность для зрителя |
|---|---|---|
| Типы клапанов | Видео может демонстрировать замену аортального, митрального, трикуспидального или легочного клапана. | Помогает понять, какой именно клапан заменяется и чем отличаются эти операции. |
| Виды протезов | Механические (металлические) и биологические (из тканей животных или человека) клапаны. | Дает представление о долговечности, необходимости антикоагулянтов и других особенностях каждого типа. |
| Методы операции | Открытая операция на сердце (стернотомия) и малоинвазивные методы (TAVI, MitraClip). | Позволяет оценить степень инвазивности, время восстановления и риски, связанные с каждым методом. |
| Этапы операции | Подготовка, подключение к аппарату ИК, удаление старого клапана, имплантация нового, отключение от ИК, закрытие грудной клетки. | Детальное понимание процесса операции, что может снизить тревожность и подготовить к реабилитации. |
| Послеоперационный период | Восстановление, реабилитация, прием медикаментов, ограничения в активности. | Помогает спланировать послеоперационный уход, понять важность реабилитации и соблюдения рекомендаций врача. |
| Возможные риски и осложнения | Инфекции, кровотечения, тромбозы, аритмии, отторжение клапана. | Информирует о потенциальных проблемах, на которые следует обратить внимание и о которых нужно сообщить врачу. |
| Показания к операции | Стеноз (сужение) или недостаточность (неполное закрытие) клапана. | Помогает понять, почему операция необходима и какие симптомы указывают на проблемы с клапаном. |
| Подготовка к операции | Обследования, анализы, консультации специалистов, отказ от курения. | Дает представление о том, что нужно сделать до операции для минимизации рисков. |
| Жизнь после операции | Изменения в образе жизни, регулярные осмотры, прием лекарств. | Помогает адаптироваться к новой жизни после операции и поддерживать здоровье сердца. |
Процедура замены аортального клапана
Существует множество факторов, которые учитываются при принятии решения о необходимости проведения замены аортального клапана. К ним относятся:
- Возраст пациента.
- Общее состояние здоровья.
- Наличие сопутствующих заболеваний, которые могут усугубить проблему с аортальным клапаном.
В большинстве случаев врачи предпочитают проводить реконструкцию сердечного клапана, так как этот метод характеризуется наименьшими рисками. Различные техники восстановления створок клапанов способствуют улучшению состояния и работы сердца. Кроме того, значительно снижается необходимость в применении антикоагулянтов (препаратов, разжижающих кровь), которые часто назначаются на длительный срок после некоторых видов замены клапана.
Различия между реконструкцией и заменой аортального клапана
У некоторых пациентов наблюдаются изменения в структуре аортального отверстия, что приводит к неправильному закрытию створок аортального клапана. В таких случаях врачи могут рекомендовать процедуру реконструкции. Это решение в значительной степени зависит от тяжести состояния пациента, так как не всегда возможно «отремонтировать» пороки клапанов.
Следует отметить, что реконструкция клапана является более сложной процедурой по сравнению с заменой. Только после детального обследования и консультаций специалистов различных направлений может быть принято решение о восстановлении поврежденного клапана.
Замена аортального клапана может осуществляться двумя основными способами:
- Операция на открытом сердце.
- Транскатетерная операция (TAVR), при которой замена аортального клапана выполняется с помощью катетера.
При операции на открытом сердце выполняется значительный разрез в грудной клетке пациента. В то время как при TAVR все необходимые манипуляции проводятся через небольшое отверстие в области грудины. Таким образом, второй метод замены аортального клапана менее инвазивен, более эффективен и сопряжен с меньшими рисками по сравнению с открытой операцией. Только врач может определить, какой из предложенных методов является наиболее подходящим, эффективным и безопасным для конкретного пациента, учитывая его состояние здоровья и медицинскую историю.

Типы клапанов
Существует два основных вида искусственных сердечных клапанов:
- Механические клапаны.
- Тканевые клапаны.
Механические клапаны
Механические клапаны созданы для длительного использования пациентами. Хотя они отличаются высокой прочностью и обычно требуют лишь одной операции, их применение связано с повышенным риском образования тромбов. Поэтому все пациенты, которым установлены механические клапаны, должны на протяжении всей жизни принимать антикоагулянты, такие как варфарин, для разжижения крови. Это может привести к повышенной склонности к кровотечениям. Кроме того, работу механических клапанов можно услышать без специальных приборов, что иногда негативно сказывается на качестве жизни пациента.
Тканевые клапаны
Тканевые сердечные клапаны изготавливаются из тканей животных, таких как части сердечных клапанов или перикарда. Выбранные материалы проходят специальную обработку, чтобы минимизировать риск отторжения и кальцификации.
Существуют и альтернативные варианты тканевых клапанов. В некоторых случаях может быть использован гомографт — аортальный клапан, полученный от человека. Гомографные клапаны предоставляются пациентам после смерти донора. Долговечность таких клапанов сопоставима с клапанами, изготовленными из свиной или бычьей ткани.
Еще одной процедурой замены аортального клапана является процедура Росса (или легочная аутотрансплантация). В ходе этой операции аортальный клапан удаляется и заменяется легочным клапаном пациента. Затем легочный гомографт (клапан, взятый у умершего донора) используется для замены собственного легочного клапана пациента. Эта методика была впервые применена в 1967 году и в основном используется у детей, так как позволяет легочному клапану пациента (установленному на месте аорты) расти вместе с ребенком.
Выбор клапана
Тканевые клапаны, как правило, изнашиваются быстрее из-за интенсивного кровотока. Это особенно важно для активных людей, обычно более молодых. В настоящее время тканевые клапаны могут прослужить около 20 лет, но у молодых пациентов этот срок значительно короче.
Когда тканевый клапан выходит из строя и требует замены, пациенту необходимо пройти повторную операцию по установке нового клапана. Поэтому молодым пациентам чаще всего устанавливают механические клапаны, что позволяет избежать повышенного риска и неудобств, связанных с повторной имплантацией.
Замена аортального клапана на открытом сердце
Замена аортального клапана чаще всего выполняется через среднюю стернотомию, что подразумевает разрез грудины для установки нового устройства. После открытия перикарда пациента подключают к аппарату искусственного кровообращения, который берет на себя функции дыхания и перекачки крови, необходимые для поддержания жизнедеятельности, пока хирург проводит замену сердечного клапана.
Когда пациент подключен ко всем необходимым устройствам, хирург через специальные разрезы удаляет поврежденный аортальный клапан и устанавливает на его место либо механический, либо тканевый клапан. После того как новый клапан установлен и аорта закрыта, пациента отключают от аппарата искусственного кровообращения.
Для проверки корректной работы нового клапана может применяться трансэзофагеальная эхокардиография (TЭ эхоКГ), которая представляет собой УЗИ сердца, проводимое через пищевод. В некоторых случаях после операции могут возникать осложнения, поэтому в определенные места устанавливаются датчики, позволяющие при необходимости корректировать работу сердца. Также устанавливаются дренажные трубки для удаления жидкости, которая может накапливаться в грудной клетке и перикарде после операции. Эти трубки обычно удаляются в течение 36 часов, в то время как датчики для стимуляции могут оставаться до выписки пациента из больницы.
Время пребывания в больнице и восстановление
После замены аортального клапана пациент обычно находится в отделении интенсивной терапии от 12 до 36 часов. Выписка домой возможна через примерно четыре дня, при условии отсутствия осложнений, таких как блокада сердечной деятельности.
Процесс восстановления после замены аортального клапана, как правило, занимает около трех месяцев, если состояние пациента стабильное. В это время не рекомендуется выполнять тяжелую физическую работу в течение 4-6 месяцев, чтобы избежать повреждения грудины и расхождения швов.
Транскатетерная замена аортального клапана
Эта малоинвазивная хирургическая процедура позволяет установить новый клапан, не удаляя поврежденный. После успешного завершения операции новый клапан начинает выполнять функции старого аортального клапана. Данный метод известен как транскатетерная замена аортального клапана (TAVR) или транскатетерная имплантация аортального клапана (TAVI).
Принцип работы клапана-в-клапане
Во время операции устройство, напоминающее стент, вводится в артерию и через катетер доставляется к месту поврежденного клапана в разобранном виде. Когда новый клапан расправляется, он выталкивает створки старого клапана, и новое устройство начинает регулировать кровоток.
Эта процедура является инновационной и получила одобрение FDA для пациентов с симптоматическим аортальным стенозом, которые имеют промежуточный или высокий риск при традиционной замене клапана. Разница между стандартным и малоинвазивным методами значительна.
Проведение процедуры TAVR
Традиционная замена клапана осуществляется через открытый доступ к сердцу, что требует выполнения стернотомии. Это приводит к хирургическому открытию грудной клетки для доступа к сердцу. В отличие от этого, TAVR или TAVI можно выполнить через небольшие разрезы, сохраняя целостность грудной клетки.
Хотя при проведении TAVR существуют определенные риски, этот метод предоставляет более доступный вариант лечения для пациентов, которым ранее не могли провести операцию. Кроме того, большинство пациентов восстанавливаются быстрее. Время, необходимое для выполнения процедуры TAVR, сопоставимо с баллонопластикой сердца или ангиопластикой, что позволяет пациентам выписываться из больницы в среднем через 3-5 дней после операции.
Процедура TAVR может быть выполнена с использованием одного из двух подходов, что позволяет кардиологу или хирургу выбрать наиболее безопасный и эффективный способ доступа к клапану.
Способы выполнения TAVR:
- Трансфеморальный подход — катетер вводится через бедренную артерию (крупную артерию в паху) без хирургического разреза грудной клетки.
- Трансапический подход — катетер вводится через небольшой разрез в грудной клетке, с доступом через большую артерию в грудной клетке или через вершину левого желудочка.
Показания для проведения TAVR
В настоящее время процедура применяется для пациентов с промежуточным риском при открытом доступе к сердцу. Поэтому большинство людей, которым выполняется данное вмешательство, находятся в возрасте от 70 до 80 лет и часто имеют сопутствующие заболевания, которые делают традиционную операцию невозможной.
TAVR может стать эффективным способом улучшения качества жизни для пациентов, которые в противном случае были бы ограничены в своих возможностях, а реконструкция аортального клапана по каким-либо причинам невозможна.
Осложнения после замены аортального клапана
Среди серьезных осложнений, которые могут возникнуть после операции по замене аортального клапана, можно выделить следующие:
- Образование тромбов, способных привести к тромбоэмболии легочной артерии или ишемическому инсульту.
- Нарушения сердечного ритма, проявляющиеся в виде трепетания или фибрилляции предсердий, а также синусовой тахикардии.
- Кровотечения.
- Инфекционные осложнения.
- Неправильная работа клапана.
- Возможный летальный исход.
Эти осложнения чаще всего возникают при проведении операции по замене аортального клапана с открытым доступом к сердцу. В таких ситуациях крайне важно своевременно принять меры для их устранения, так как это может спасти жизнь пациента.
Видео: Малоинвазивное протезирование аортального клапана

Похожие статьи
Варикозное расширение вен является распространенным заболеванием, для лечения которого применяются индивидуально подобранные подходы. При отсутствии своевременной терапии могут возникнуть серьезные осложнения, которые способны привести к инвалидности. В настоящее время наиболее часто рекомендуются хирургические методы для устранения варикозных вен.
Сердце — это один из ключевых органов, без которого невозможно существование человека. Его структура и внешний вид разнообразны, но поддаются логическому объяснению. Понимание анатомии человеческого сердца помогает адекватно оценивать функциональные возможности организма в целом.
Среди различных сердечных заболеваний часто встречается пролапс митрального клапана. Это состояние может иметь три степени выраженности, и наилучший прогноз наблюдается при пролапсе первой степени. Для эффективного лечения и профилактики заболевания необходимо правильно определить его симптомы.
Клапанный аппарат сердца играет важную роль в обеспечении нормальной гемодинамики и кровотока из полостей сердца в крупные сосуды. Пороки сердца и дефекты клапанов могут нарушать кровообращение, что приводит к острой сердечной недостаточности. Эти нарушения могут стать хроническими и представлять угрозу для жизни. Хирургическим путем возможно заменить поврежденные клапаны на имплантаты. Операцию проводит команда кардиохирургов. После протезирования необходима реабилитация для улучшения состояния пациента.
Показания к протезированию
Для обеспечения нормального кровообращения необходима слаженная работа клапанов сердца. Митральный, аортальный, трехстворчатый и легочный клапан играют ключевую роль в направлении крови из сердечных камер в аорту и легочный ствол, что критически важно для гемодинамики. При повреждении створок, их сужении или неполном смыкании, кровь поступает в сосуды в недостаточном объеме, что может привести к прогрессирующей сердечной недостаточности. Единственным эффективным способом улучшения состояния пациента является хирургическое вмешательство для устранения дефекта и установка механического или биологического протеза. Замена сердечного клапана и протезирование показаны в следующих случаях:
- наличие врожденных или приобретенных сердечных заболеваний, пороков сердца;
- постинфарктные изменения, аневризмы;
- пролапс, стеноз или недостаточность клапанов;
- атеросклероз;
- заболевания ревматического характера;
- атрезия клапана;
- инфекционный эндокардит и септические поражения;
- наличие фиброзных рубцов или спаек на створках;
- кальциноз и уплотнение клапанов.
Клинические проявления, указывающие на необходимость операции:
- снижение физической активности и толерантности к нагрузкам;
- появление одышки, трудности с лежанием, влажные хрипы в нижних отделах легких (в результате повышения давления в малом круге кровообращения);
- обнаружение тромбов в полостях сердца при ультразвуковом исследовании;
- увеличение размеров сердечных полостей на эхокардиографии (левое предсердие более 40 мм);
- развитие аритмий (экстрасистолия, блокады).
Методики выполнения и техники операции
Перед проведением хирургического вмешательства необходимо выполнить лабораторные и инструментальные исследования, чтобы выявить противопоказания и оценить риск возможных осложнений.
Рекомендуемые анализы:
- общий и биохимический анализ крови;
- коагулограмма;
- печеночные пробы (АСТ, АЛТ, билирубин);
- анализ на вирусные гепатиты и ВИЧ;
- уровень сахара в крови (для исключения диабета);
- рентгенография грудной клетки;
- УЗИ сердца.
Для протезирования клапанов применяются два типа:
- Механические клапаны, которые изготавливаются из специализированных сплавов с добавлением графита или синтетического силикона. Эти имплантаты могут иметь различные механизмы: шариковый, лепестковый с двумя или тремя створками, а также вентильный, напоминающий наклонный диск. Они обладают высокой износостойкостью, но требуют постоянного приема определенных медикаментов после операции.
- Биологические клапаны, созданные из аллотрансплантата пациента, а также свиных или лошадиных ксенотрансплантатов. Чаще всего используются ткани животного происхождения. Они показаны при серьезных сердечных заболеваниях, когда антикоагулянты не переносятся, особенно у пожилых пациентов.
Операция по замене сердечного клапана может быть открытой, с наложением швов и скоб, или малоинвазивной. В последнем случае не требуется обширное вмешательство: доступ осуществляется через катетеры и стент, вводимые через прокол в вене и небольшой разрез на бедре.
- При открытой операции протезируются все клапаны. Выполняется стернотомия – разрез кожи и грудной кости до сердца. Через разрез в предсердии или желудочке получают доступ к поврежденному клапану. Имплантат устанавливается на место разрушенного, фиксируется швами. Затем ушивается разрез, накладываются скобы и проволочные швы для сращивания и заживления.
- К малоинвазивным методам относится трансапикальное протезирование. Здесь делают небольшой разрез в межреберном промежутке справа и небольшой на сердце, через который вводят проводник с камерой, катетер и имплантат. Этот метод используется для замены митрального и трикуспидального клапанов.
- Протезирование через бедренную вену является наиболее щадящим методом и применяется для аортального клапана. В этом случае не требуется аппарат искусственного кровообращения. После седации катетер с сложенным клапаном вводится через небольшой разрез на бедре в сосуд и продвигается до полостей сердца под контролем рентгеновского аппарата. Достигнув клапана, хирурги раздувают сосуд баллоном, и имплантированный элемент самостоятельно занимает нужное положение.
Противопоказания к имплантации
Протезирование сердца не рекомендуется в следующих случаях:
- при остром нарушении кровообращения;
- при декомпенсированной сердечной недостаточности с низкой фракцией выброса.
Реабилитация и возможные осложнения
После успешного протезирования пациент проводит два дня в отделении интенсивной терапии. Это необходимо для восстановления после наркоза, анестезии и седации. Обычно пребывание в реанимации составляет от двух до трех суток, после чего пациент переводится в стационар на три-четыре недели. В этот период происходит заживление раны на грудине и адаптация организма к новым условиям гемодинамики. В течение всего времени врач регулярно контролирует артериальное давление и проводит ультразвуковое исследование сердца и шва.
После малоинвазивной замены восстановление занимает не более семи-десяти дней. Благодаря небольшому размеру раны, процесс заживления проходит быстрее и с меньшей выраженностью болевого синдрома.
Реабилитация в послеоперационный период включает:
- Ограничение физической активности в первую неделю.
- Постепенное увеличение двигательной активности в течение первых двух недель.
- Назначение медикаментов для предотвращения тромбозов и закупорки клапана тромбом.
- Индивидуальный подход к режиму нагрузок после восстановления гемодинамики.
- Специальное питание и контроль состояния пациента.
Наиболее распространенные жалобы после протезирования:
- общая слабость;
- иногда головокружение;
- головная боль;
- ноющая боль в области шва;
- периодические боли в сердце;
- отеки ног;
- нарушения сна.
Как правило, эти осложнения являются временными и исчезают в течение четырех-пяти недель после операции.
При ухудшении состояния рекомендуется обратиться к кардиологу или хирургу. Раннее обследование помогает предотвратить серьезные последствия замены сердечного клапана и улучшает качество жизни пациента.
Выводы
Прогноз по протезированию сердца является положительным. Оперативное вмешательство для устранения сердечных пороков, стенозов и недостаточности клапанов значительно снижает вероятность инвалидности и смертности от сердечной недостаточности, а также существенно улучшает общее состояние пациента. После хирургического вмешательства риск летального исхода может быть связан с образованием тромбов в крупных сосудах или в области имплантированного клапана. Поэтому крайне важно строго следовать рекомендациям и назначениям врача. Реабилитация в специализированных санаториях или кардиологических учреждениях способствует поддержанию хорошего самочувствия на протяжении многих лет после операции.
Для подготовки данного материала были использованы различные источники информации.
При наличии определённых сердечных заболеваний пациентам часто рекомендуется хирургическое вмешательство для решения проблемы. Например, в зависимости от индивидуальных показаний может быть проведена замена сердечного клапана. Хирургическая коррекция, включая имплантацию, является распространённой практикой.
Когда назначается замена клапанов
Показаниями для проведения операции являются симптомы, указывающие на сердечную недостаточность:
- появление одышки;
- отеки и боли в области сердца;
- учащенное сердцебиение;
- астматические симптомы.
Если терапевтическое лечение не приносит ожидаемых результатов, для улучшения кровообращения может быть рекомендована хирургическая операция на сердце.
К основным показаниям для операции относятся:
- врожденные аномалии;
- повреждения, вызванные инфекциями;
- недостаточная плотность сердечных тканей;
- нарушения в работе клапанов (сужение, укорочение, сморщивание);
- наличие рубцовой ткани (фиброз);
- невозможность разъединения спаек.
Операция считается безопасной и эффективной.
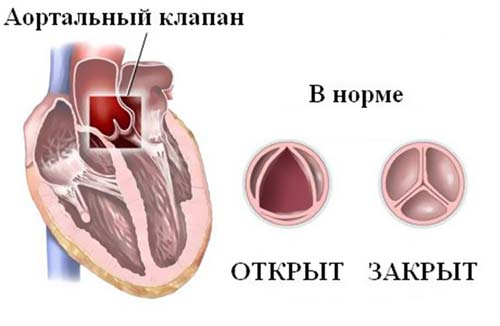
Аортальный клапан
Это анатомическое образование отвечает за прекращение связи между левым желудочком (ЛЖ) и аортой в момент расслабления сердечной мышцы (диастолы). Створки данного клапана плотно смыкаются при выбросе крови, что предотвращает её обратное движение из аорты в желудочек. В норме его площадь составляет 3-4 см².
Врожденные или приобретенные дефекты могут представлять серьезную угрозу:
Сочетание этих факторов приводит к возникновению сердечных пороков.
Аортальные сердечные пороки
При наличии отклонений от нормы могут развиваться аортальные пороки, такие как комбинированный порок, стеноз и недостаточность.
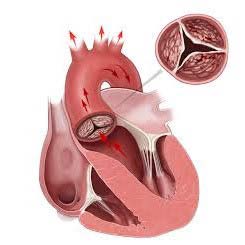
Стеноз
Клапанные створки срастаются, что приводит к уменьшению диаметра отверстия. Это затрудняет отток крови из желудочка.
- гипертрофия левого желудочка при отсутствии артериальной гипертензии и толщине перегородки 15 мм и более;
- объем выброса крови в аорту составляет менее 50%;
- площадь отверстия сокращается до 1 см или меньше.
Давление в области между аортой и желудочком превышает 40 единиц.
Недостаточность
Створки не могут полностью закрываться из-за повреждений, что приводит к тому, что кровь из аорты может возвращаться в желудочек.
Критерии для проведения операции при недостаточности:
- объем выброса крови в аорту составляет менее 50%;
- объем обратного тока крови превышает 60 мл за одно сердечное сокращение;
- расширение полости левого желудочка достигает 75 мм.
Операция обычно выполняется открытым способом под общим наркозом.
Комбинированный порок сердца возникает в результате сочетания стеноза и недостаточности.
Митральный клапан
Он состоит из двух створок, расположенных между предсердием и левым желудочком. Кровь поступает из первого предсердия во второй желудочек. Когда желудочек сокращается, клапан закрывается. В этот момент кровь не возвращается в предсердие, а направляется через аорту в сосудистую систему.
Процедура замены с использованием малоинвазивных методов занимает около трех часов. Открытый хирургический метод применяется в наиболее сложных случаях.
Методы коррекции
Эндоваскулярный метод включает в себя введение катетера с протезом через небольшие надрезы в бедренной или плечевой артерии под местной анестезией. Однако в случае серьезных дефектов этот метод не может быть использован.
Миниторакотомия представляет собой процедуру по замене митрального клапана, в ходе которой применяется аппарат для искусственного кровообращения. При этом не требуется полного вскрытия грудной клетки, достаточно сделать несколько небольших разрезов. Общая анестезия является обязательной для этой операции.
Виды искусственных клапанов
Их отличия заключаются в составе и методах производства.
Биологический
Биологический клапан изготавливается из тканей свиней и других животных, и его срок службы составляет до 15 лет. По истечении этого времени требуется его замена.
Плюсы: нет необходимости в открытии грудной клетки, а применение антикоагулянтов необходимо только на протяжении трех месяцев.
Минус: относительно короткий срок эксплуатации (12-15 лет).
Механический
Изготавливается с использованием гипоаллергенных материалов, таких как пластик и металл. Эти клапаны устанавливаются на неопределенный срок.
Преимущества: высокая прочность, стойкость к износу.
Недостатки: необходимость постоянного доступа к сердцу, пожизненное применение антикоагулянтных препаратов.
Использование донорских клапанов встречается довольно редко.
Особенности подготовки к операции
При подготовке к хирургическому вмешательству важно следовать следующим рекомендациям:
- Провести необходимые диагностические процедуры, которые могут включать:
- эхокардиографию;
- анализы крови и мочи (общий и биохимический);
- рентгенографию грудной клетки;
- исследование на свёртываемость крови;
- электрокардиограмму (ЭКГ);
- ультразвуковое исследование сердца.
- Обратиться за консультацией к специалистам, которые будут участвовать в операции:
- анестезиолог;
- кардиолог;
- хирург;
- специалист по респираторной терапии;
- медицинский персонал.
- За 8 часов до операции следует полностью отказаться от пищи. В течение суток перед этим рекомендуется употреблять лёгкие блюда, чтобы не перегружать сердце.
- Подготовиться морально и получить поддержку от близких.
Перед операцией важно хорошо отдохнуть и выспаться. Принять душ не позднее чем за 8 часов до процедуры.
Очерёдность на операцию и её стоимость
Протезирование сердечных клапанов можно выполнить бесплатно за счет государственного финансирования. Для этого необходимо встать в очередь. Льготы предоставляются в случае экстренных показаний.
Платные услуги осуществляются быстрее, но имеют высокую стоимость.
Средняя цена имплантата составляет около 1500 долларов, а стоимость самой операции варьируется от 70 до 400 тысяч рублей, в некоторых клиниках она может быть и выше.
Заболевания сердца, требующие хирургического вмешательства, подлежат квотированию. Однако Министерство здравоохранения Российской Федерации выделяет каждой клинике ограниченное количество бюджетных квот, которые распределяются специальной комиссией.
Последовательность операции
Процедура замены сердечного клапана начинается с предварительной подготовки, которая включает дыхательную гимнастику, проведение клизмы и другие необходимые мероприятия, а также с введения анестезирующих средств.
Сложность замены аортального клапана
Протезирование аортального клапана сердца выполняется на открытом сердце. После того как грудная клетка вскрыта, орган подключается к аппарату искусственного кровообращения. В случаях, когда пациент находится в критическом состоянии или наблюдается нестабильная гемодинамика, операция может быть проведена без полного раскрытия.
Методы данного хирургического вмешательства предполагают доступ к сердцу через бедренную вену. Весь процесс контролируется с помощью специального экрана, на который выводится изображение сосудов с использованием контрастных веществ.
Использование биологического материала позволяет пациентам, которые принимают антикоагулянты в течение трех месяцев после операции, в дальнейшем обходиться без них.
Этапы операции
После предварительной подготовки, описанной ранее, и введения общей анестезии, хирургическая операция включает в себя следующие этапы:
- подготовка операционного поля;
- продольное рассечение грудины и вскрытие перикарда;
- подключение аппарата искусственного кровообращения;
- операции на сердце (удаление поврежденного клапана);
- установка искусственного протеза;
- контроль работы установленного протеза и проверка швов;
- отключение аппарата искусственного кровообращения и «запуск» сердца;
- наложение швов.
Операция проводится под общим наркозом. Обработка миокарда осуществляется на протяжении всей процедуры (не менее 2 часов) с использованием холодного физраствора.
После завершения операции пациент переводится в реанимацию. В течение двух суток ему запрещено вставать. В первые дни могут сохраняться боли за грудиной и повышенная утомляемость. На пятый день пациент может быть выписан. Уход за швами осуществляется ежедневно, их удаление происходит на 7-10 день после операции.
Восстановление после операции
Современные процедуры по установке клапанов проводятся с минимальными рисками. Обычно пациент может покинуть медицинское учреждение на пятый-шестой день, если не возникло осложнений. Тем не менее, человеку, перенесшему такую операцию, необходимо внести изменения в свой образ жизни.
Реабилитация после операции играет ключевую роль. Двигательная активность должна быть осторожной:
- при сидении ноги следует держать под углом 90 градусов в коленях, не скрещивая их;
- перед тем как встать со стула, нужно подвинуться к его краю;
- прежде чем подняться с кровати, сначала стоит перевернуться на бок;
- для поднятия предметов с пола лучше присесть, а не наклоняться.
Новые физические нагрузки следует вводить постепенно и осторожно. В первые дни могут наблюдаться отеки ног, нарушения сна и аппетита, а также проблемы со зрением.
Приступы депрессии могут чередоваться с чрезмерной радостью. Однако эти состояния временные. Жизнь после операции быстро возвращается в привычное русло.
При правильной реабилитации через несколько месяцев (примерно полгода) пациент восстанавливает нормальную работу сердца и ощущает себя здоровым.
Важно ежегодно проходить плановые обследования, получать необходимое лечение, следить за сбалансированным питанием и заниматься восстановительной физкультурой, что особенно важно для дыхательной функции. В течение 2-4 недель необходимо строго соблюдать реабилитационные рекомендации врача, контролировать уровень жидкости в организме и регулярно следить за своим здоровьем.
Ежегодные обследования
Каждому, кто перенес такую операцию, предоставляется необходимое наблюдение. Диспансерное кардиологическое сопровождение включает в себя:
- электрокардиограмму (ЭКГ);
- эхокардиографию (ЭхоКГ);
- анализы крови (клинический и биохимический);
- рентгенографию.
Кроме того, каждый месяц проводится тест на международное нормализованное отношение (МНО), который показывает состояние системы свёртывания крови. Во время консультации лечащий врач может рекомендовать прием лекарственных средств, включая антибиотики и иммуностимуляторы.
Продукты и лекарства, содержащие высокий уровень кальция, не допускаются. При любых ухудшениях состояния здоровья необходимо незамедлительно обращаться к врачу.
Диетическое питание после операции
В питании отсутствуют жесткие ограничения, однако не стоит чрезмерно увлекаться определенными продуктами.
- соль;
- кофе и кофейные напитки;
- животные жиры;
-
углеводы.
-
растительные масла;
- свежие фрукты и овощи;
- рыба.
В общем, диета является достаточно гибкой и основывается на общепринятых рекомендациях. Потребление алкоголя следует свести к минимуму, а курение желательно ограничить.
Физические нагрузки
В постреабилитационный период физическая активность практически не имеет ограничений. Исключение составляют лишь чрезмерные нагрузки и участие в соревновательных видах спорта.
Консультации с врачом помогут каждому индивидуально определить подходящий уровень активности. Рекомендуется выполнять упражнения, постепенно увеличивать нагрузку при ходьбе и совершать прогулки.
Физическая активность оказывает благоприятное воздействие на состояние сердечно-сосудистой системы и способствует укреплению организма в целом. Бывают случаи, когда спортсмены возвращаются к профессиональной деятельности после операции.
Осложнения и последствия операции
После хирургической замены сердечного клапана могут возникнуть различные последствия и осложнения. Наиболее распространённые из них включают:
- нестабильность шва на месте операции;
- смещение имплантированного протеза;
- инсульт или инфаркт;
- проблемы, связанные с длительным ограничением подвижности.
Как и при любой хирургической процедуре, существует определённый риск. Для предотвращения тромбоэмболических осложнений и кровотечений назначаются антикоагулянты, дозировка которых подбирается индивидуально.
Следует помнить, что имплантированные протезы являются инородными телами, которые могут оказывать влияние на процессы свёртывания крови и способствовать образованию тромбов.
О назначении инвалидности и прогнозах
II нерабочая группа устанавливается на срок одного года после завершения операции по восстановлению миокарда. В будущем возможно переведение в III группу.
При определении инвалидности учитываются индивидуальные когнитивные нарушения (уменьшение умственных способностей).
Какова продолжительность жизни с искусственным клапаном? В среднем, она составляет около 20 лет. Тем не менее, по мнению врачей, теоретически срок службы клапана может достигать 300 лет.
Противопоказания к операции
Во время хирургического вмешательства всегда существуют определённые риски. Поэтому заболевания внутренних органов могут стать серьёзным препятствием для проведения операции:
- тяжёлые сердечные заболевания;
- инфекционные поражения клапанной ткани;
- тромбы;
- обострение ревматических заболеваний;
- сложные деформации клапанов.
Также препятствием может стать нежелание пациента или запущенность заболевания. Важно правильно оценить целесообразность вмешательства и сохранить жизнь пациента.
Сегодня операции по установке сердечного клапана стали довольно распространёнными. Они выполняются регулярно и с успехом благодаря постоянному совершенствованию технологий.
Если операция не будет выполнена вовремя, существует риск развития осложнений, связанных с расширением левого желудочка, что может усугубить сердечную недостаточность. Однако при качественном выполнении процедуры пациент больше не будет испытывать дискомфорт. Прогнозы в большинстве случаев положительные, и лишь шрам будет напоминать о перенесённой операции.
Роль реабилитации после операции
Реабилитация после операции по замене клапана на сердце играет ключевую роль в восстановлении здоровья пациента и его возвращении к нормальной жизни. Этот процесс включает в себя несколько этапов, каждый из которых направлен на улучшение физического состояния, восстановление функциональности сердца и предотвращение возможных осложнений.
Первый этап реабилитации начинается сразу после операции. В течение первых нескольких дней пациент находится под наблюдением врачей в стационаре. В это время важно контролировать жизненные показатели, такие как частота сердечных сокращений, артериальное давление и уровень кислорода в крови. Медицинский персонал также следит за состоянием раны и предотвращает возможные инфекции.
После выписки из больницы начинается амбулаторная реабилитация. Она включает в себя регулярные визиты к кардиологу и другим специалистам, которые помогут контролировать процесс восстановления. Важно, чтобы пациент соблюдал все рекомендации врачей, включая прием назначенных медикаментов, соблюдение диеты и ограничение физической активности на начальном этапе.
Физическая реабилитация является важной частью восстановления. Специально разработанные программы физической активности помогают укрепить сердечно-сосудистую систему, улучшить выносливость и снизить риск осложнений. Обычно реабилитация включает в себя легкие аэробные упражнения, такие как ходьба, плавание или занятия на велотренажере. Постепенно интенсивность и продолжительность тренировок увеличиваются по мере улучшения состояния пациента.
Психологическая поддержка также имеет большое значение в процессе реабилитации. Операция на сердце может вызывать стресс и тревогу, поэтому важно, чтобы пациент получал эмоциональную поддержку от близких и специалистов. Психотерапия или участие в группах поддержки могут помочь справиться с эмоциональными трудностями и повысить мотивацию к восстановлению.
Не менее важным аспектом реабилитации является изменение образа жизни. Пациентам рекомендуется следить за своим питанием, избегать вредных привычек, таких как курение и чрезмерное употребление алкоголя, а также контролировать уровень стресса. Здоровый образ жизни способствует не только быстрому восстановлению, но и предотвращению повторных сердечно-сосудистых заболеваний в будущем.
В заключение, реабилитация после операции по замене клапана на сердце является комплексным процессом, который требует времени, терпения и активного участия пациента. Своевременное выполнение всех рекомендаций врачей и соблюдение здорового образа жизни помогут достичь наилучших результатов и вернуться к полноценной жизни.
Психологические аспекты подготовки к операции
Подготовка к операции по замене клапана на сердце — это не только физический, но и психологический процесс. Психологические аспекты играют важную роль в успешном исходе операции и восстановлении пациента. Страх перед хирургическим вмешательством, неопределенность относительно результатов и переживания о будущем могут значительно повлиять на общее состояние здоровья пациента.
Первым шагом в психологической подготовке является информирование пациента о предстоящей операции. Важно, чтобы пациент понимал, что именно будет происходить, какие этапы включает в себя операция, и какие риски могут возникнуть. Четкое объяснение всех этапов помогает снизить уровень тревожности и создать атмосферу доверия между врачом и пациентом.
Кроме того, важно обсудить с пациентом его опасения и страхи. Психологическая поддержка со стороны медицинского персонала, а также близких людей может значительно облегчить эмоциональное состояние пациента. Психотерапевты или психологи могут предложить специальные техники, такие как релаксация, медитация или когнитивно-поведенческая терапия, которые помогут справиться с тревожностью.
Не менее важным аспектом является создание позитивного настроя. Позитивное мышление может способствовать лучшему восстановлению после операции. Пациентам рекомендуется визуализировать успешный исход операции и представлять себя в процессе восстановления. Это может помочь укрепить уверенность в себе и своих силах.
Также стоит отметить, что поддержка со стороны семьи и друзей играет ключевую роль в психологической подготовке. Эмоциональная поддержка, понимание и забота близких могут значительно повысить уровень комфорта пациента и снизить уровень стресса. Рекомендуется, чтобы близкие люди были вовлечены в процесс подготовки, посещали консультации и поддерживали пациента на всех этапах.
В заключение, психологическая подготовка к операции по замене клапана на сердце является важным аспектом, который не следует игнорировать. Эмоциональное состояние пациента может существенно повлиять на результаты операции и процесс восстановления. Поэтому важно уделить внимание как физической, так и психологической подготовке, чтобы обеспечить максимально благоприятный исход.
Современные технологии в хирургии клапанов
значительно изменили подход к лечению заболеваний сердца. В последние десятилетия в кардиохирургии произошел настоящий прорыв, который позволил не только улучшить результаты операций, но и сократить время восстановления пациентов.
Одним из ключевых направлений является минимально инвазивная хирургия. В отличие от традиционных открытых операций, которые требуют больших разрезов и длительного восстановления, минимально инвазивные методы позволяют проводить операции через небольшие разрезы, что значительно уменьшает травматичность вмешательства. Это достигается благодаря использованию специальных инструментов и технологий, таких как видеоэндоскопия, которая позволяет хирургу видеть операционное поле на экране и выполнять манипуляции с высокой точностью.
Кроме того, в последние годы активно развиваются технологии транскатетерной замены клапанов (TAVR). Этот метод позволяет заменить поврежденный клапан через сосуды, что исключает необходимость в открытой операции. Процедура проводится под местной анестезией и занимает значительно меньше времени, чем традиционная операция. TAVR особенно эффективен для пациентов с высоким риском хирургических осложнений, таких как пожилые люди или пациенты с сопутствующими заболеваниями.
Также стоит отметить использование 3D-моделирования и виртуальной реальности в подготовке к операциям. Хирурги могут заранее планировать вмешательство, изучая анатомию сердца конкретного пациента на трехмерных моделях. Это позволяет более точно оценить сложность операции и выбрать оптимальный подход, что в конечном итоге повышает безопасность и эффективность вмешательства.
Современные технологии также включают использование роботизированных систем, которые позволяют хирургу выполнять операции с высокой точностью и минимальной инвазивностью. Роботизированные хирургические системы обеспечивают более точные движения инструментов, что снижает риск повреждения окружающих тканей и сокращает время восстановления пациента.
В заключение, современные технологии открывают новые горизонты в лечении сердечно-сосудистых заболеваний. Они не только улучшают результаты операций, но и делают их более доступными для широкого круга пациентов, что в конечном итоге способствует повышению качества жизни людей с сердечными заболеваниями.