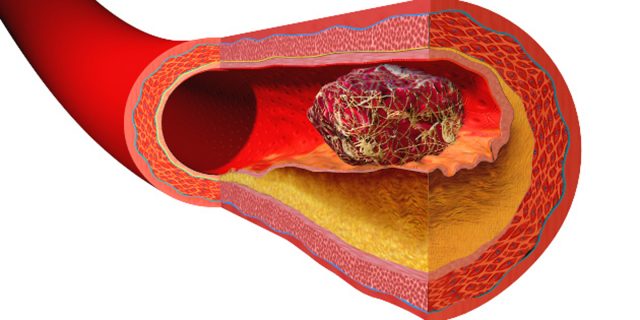
Минимальная митральная регургитация (МР) у детей — распространенное заболевание сердечного клапана.
Распространенность МР
Существуют различные обоснованные статистические данные, основанные на крупных исследованиях, проведенных среди здоровых людей. Эти данные позволяют оценить распространенность митральной регургитации (МР) на глобальном уровне:
- У 8,6% клинически здоровых детей в Турции в возрасте от 0 до 18 лет была выявлена митральная регургитация с помощью эхокардиографии [1 — C. Ayabakan et al.: Оценка клапанной регургитации с помощью допплеровской эхокардиографии у нормальных детей. В: Turk J Pediatr. (2003); 45, С. 102–107.].
- Среди детей с ревматическими заболеваниями сердца, проживающих в развивающихся странах, митральная регургитация является наиболее частым сердечным повреждением [2 — K. C. Bahadur et al.: Распространенность ревматических и врожденных заболеваний сердца у школьников долины Катманду в Непале. В: Indian Heart J. 2003 Нояб-Дек;55(6), С. 615–618].
- Проспективное исследование в Великобритании показало распространенность 1,82% среди детей и подростков в возрасте от 3 до 18 лет. Ни один из обследованных детей не был младше 7 лет. Другие исследования в США выявили распространенность 2,4% среди здоровых детей и подростков в возрасте от 0 до 14 лет.
- Почти 20% из 33 589 участников исследования Framingham имели митральную регургитацию. Гендерные различия отсутствовали: 19% мужчин и 19,1% женщин, согласно эхокардиографии, имели хотя бы незначительную недостаточность митрального клапана.
- У 11-59% всех пациентов после перенесенного сердечного приступа была диагностирована митральная регургитация в ходе нескольких исследований.
- У 89% пациентов старше 70 лет с сердечной недостаточностью была выявлена митральная регургитация (фракция выброса).
Описание митральной регургитации
Митральный клапан располагается между левым предсердием и левым желудочком сердца. Он открывается в фазе наполнения желудочка (диастоле), позволяя крови течь из предсердия. В начале фазы выброса (систолы) резкий рост давления в желудочке приводит к закрытию створок клапана, что отделяет предсердие, в котором давление составляет около 8 мм рт. ст. (11 мбар), от желудочка, где систолическое давление достигает примерно 120 мм рт. ст. (160 мбар). Это создает нормальные условия для направления крови в основную артерию (аорту).
Врачи отмечают, что минимальная митральная регургитация у детей часто является вариантом нормы и может не вызывать серьезных проблем со здоровьем. В большинстве случаев это состояние не требует специального лечения и может быть выявлено случайно при проведении ультразвукового исследования сердца. Специалисты подчеркивают важность регулярного наблюдения за состоянием ребенка, особенно если имеются сопутствующие симптомы, такие как одышка или утомляемость. Важно, чтобы родители были внимательны к изменениям в самочувствии ребенка и своевременно обращались к врачу. В целом, при отсутствии других кардиологических заболеваний минимальная митральная регургитация не влияет на качество жизни и физическую активность ребенка.

Острая митральная регургитация
В остром периоде с нормальными размерами левого желудочка и левого предсердия наблюдается резкое увеличение давления в предсердии, а также в легочных венах, которое может достигать 100 мм рт. ст. (130 мбар). Это приводит к быстрому развитию отека легких. Кроме того, обратный ток крови, который в этот момент преобладает, может вызвать недостаточный выброс в аорту, что, в свою очередь, приводит к снижению кровоснабжения всего организма.
Если острый период завершен или митральная регургитация развивается постепенно, механизмы компенсации сердца и легочных сосудов переходят в хроническую стадию.
Острая тяжелая митральная регургитация, возникающая как следствие инфаркта миокарда или воспаления сердечного клапана, является редким, но обычно серьезным состоянием, требующим интенсивной терапии и зачастую хирургического вмешательства для исправления поврежденной створки.
| Параметр | Описание | Значение для минимальной митральной регургитации |
|---|---|---|
| Определение | Обратный ток крови из левого желудочка в левое предсердие через митральный клапан | Незначительный, физиологический, не вызывающий гемодинамических нарушений |
| Причины | Незрелость клапанного аппарата, функциональные особенности, небольшие структурные изменения | Чаще всего функциональная, связанная с ростом и развитием сердца |
| Симптомы | Клинические проявления, жалобы ребенка | Обычно отсутствуют, выявляется случайно при обследовании |
| Диагностика | Методы выявления и оценки степени регургитации | Эхокардиография (УЗИ сердца) – основной метод. Допплеровское исследование показывает небольшой обратный поток. |
| Степень | Классификация по объему обратного тока крови | I степень (легкая, минимальная) |
| Прогноз | Ожидаемое развитие состояния | Благоприятный, часто проходит самостоятельно по мере роста ребенка |
| Лечение | Терапевтические мероприятия | Обычно не требуется, только наблюдение в динамике |
| Наблюдение | Регулярность обследований | Рекомендуется периодическое эхокардиографическое обследование (1 раз в 1-2 года) |
| Ограничения | Рекомендации по физической активности и образу жизни | Обычно нет ограничений, ребенок может вести обычный образ жизни |
| Осложнения | Возможные нежелательные последствия | Крайне редко при минимальной регургитации, обычно не развиваются |
Стадии хронической митральной регургитации
- Компенсированная стадия
На компенсированной стадии митральной регургитации (МР) сердечно-сосудистая система способна адаптироваться к дополнительной нагрузке, которая возникает на левый желудочек из-за нарушения работы клапана.
Сердце справляется с этой проблемой, увеличивая массу сердечной мышцы, что позволяет ему функционировать в нормальном режиме. Люди, находящиеся на компенсированной стадии МР, как правило, не испытывают каких-либо жалоб, хотя их физическая выносливость может быть снижена, особенно во время стресс-тестирования. Многие пациенты с умеренной хронической МР могут оставаться на компенсированной стадии на протяжении всей своей жизни.
- Переходная стадия
По не до конца понятным причинам некоторые пациенты с МР постепенно переходят из компенсированной стадии в декомпенсированное состояние. Оптимально, если операция по восстановлению клапана будет проведена на этом переходном этапе, когда риск вмешательства относительно невелик, а результаты операции могут быть довольно успешными.
В переходной стадии сердце начинает увеличиваться в размерах, давление в его полостях возрастает, а фракция выброса снижается. На этом этапе пациенты чаще всего жалуются на одышку и ухудшение переносимости физических нагрузок, однако многие не замечают ухудшения состояния, пока МР не достигнет третьей стадии. Это может привести к тому, что операция откладывается до тех пор, пока декомпенсированная стадия не вызовет серьезные проблемы со здоровьем.
- Декомпенсированная стадия
На декомпенсированной стадии МР пациенты почти всегда имеют значительно увеличенное сердце и выраженные симптомы сердечной недостаточности, такие как одышка, отеки и аритмии. При тяжелой форме МР площадь отверстия для регургитации превышает 40 мм², а объем регургитации составляет более 60 мл, что может привести к серьезным и порой угрожающим жизни изменениям, особенно при низкой частоте сердечных сокращений, снижении сократимости и высоком периферическом и легочном сосудистом сопротивлении.
После развития декомпенсированной стадии кардиомиопатия (повреждение сердечной мышцы), возникшая на этом фоне, сохраняется даже после восстановления митрального клапана. Поэтому операция по реконструкции поврежденных створок становится достаточно рискованной и вряд ли приведет к ожидаемым результатам.
Кроме стадий развития митральной регургитации, также выделяются степени выраженности патологии, что способствует более точному выбору стратегии лечения для пациента.

Степени митральной регургитации
-
Первая степень — объем крови, возвращающейся из левого желудочка в левое предсердие, не превышает 25%. Клинические проявления данной патологии отсутствуют, а на электрокардиограмме не наблюдается значительных изменений, поэтому для диагностики митральной регургитации первой степени обычно применяется допплерография.
-
Вторая степень — объем обратного тока крови может достигать 50%. Это может привести к развитию легочной гипертензии. В некоторых случаях отмечаются вторичные изменения в миокарде. На ЭКГ появляются признаки увеличения размеров сердца.
-
Третья степень — характеризуется обратным током крови с объемом до 90%. Здесь уже наблюдаются выраженные клинические симптомы, а на ЭКГ четко видна гипертрофия левого желудочка.
-
Четвертая степень — состояние становится критическим, и без хирургического вмешательства у пациента могут возникнуть серьезные осложнения, включая риск остановки сердца.
Причины
Основные этиологические факторы митральной регургитации:
- Пролапс митрального клапана
- Миксоматозная дегенерация митрального клапана
- Ишемическая болезнь сердца
- Ревматическая лихорадка
- Пролапс митрального клапана
Наиболее частой причиной митральной регургитации в развивающихся странах является пролапс митрального клапана (ПМК), который также занимает лидирующие позиции среди причин первичной митральной регургитации в США, вызывая около 50% случаев заболевания.
- Миксоматозная дегенерация митрального клапана
Данная патология чаще наблюдается у женщин и пожилых людей, что приводит к растяжению створок клапана и хордовых сухожилий. Это удлинение мешает полному смыканию створок клапана, и в момент закрытия они западают в левое предсердие, что способствует развитию митральной регургитации.
- Ишемическая болезнь сердца
Митральная регургитация возникает в результате сочетания ишемической дисфункции сосочковых мышц и дилатации левого желудочка. Это может привести к смещению папиллярных мышц и расширению кольца митрального клапана.
- Ревматическая лихорадка
Хотя распространение этого заболевания в большинстве стран удалось остановить, в развивающихся регионах митральная регургитация все еще часто развивается на фоне воспалительно-инфекционного процесса, вызванного ревматической лихорадкой.
- Синдром Марфана
- Стеноз митрального клапана
Вторичная митральная регургитация возникает из-за дилатации левого желудочка, что приводит к растяжению кольца митрального клапана и смещению сосочковых мышц. Это расширение может быть вызвано различными факторами дилатационной кардиомиопатии, включая аортальную недостаточность и неишемическую расширенную кардиомиопатию. Поскольку в таких условиях папиллярные мышцы, хорды и створки клапана функционируют нормально, это состояние также называют функциональной митральной недостаточностью.
Острый инфаркт миокарда чаще всего вызывается эндокардитом, в основном, вызванным S. aureus. Разрыв или дисфункция папиллярной мышцы также являются распространенными причинами острых случаев, которые могут включать пролапс митрального клапана.
Диагностика
При наличии даже незначительных подозрений на проблемы с сердцем следует незамедлительно обратиться к кардиологу. В качестве первого шага можно посетить терапевта, который при необходимости направит к профильному специалисту. Во время осмотра врач анализирует симптомы, изучает историю болезни и проводит аускультацию.
Если у пациента наблюдается регургитация, то при прослушивании врач может заметить, что первый сердечный тон ослаблен или отсутствует, а второй тон разделяется на два отдельных звука и сопровождается систолическим шумом. Наличие такого шума может свидетельствовать о нарушении кровообращения в сердце.
При тяжелой форме заболевания прослушивание может выявить появление дополнительного третьего тона, который возникает из-за быстрого наполнения желудочка большим объемом крови.
Для точной диагностики врач назначает эхокардиографию (УЗИ сердца). Этот метод позволяет оценить состояние сердца, его функциональность, определить давление в легочной артерии и выявить сердечные заболевания и дефекты. В дополнение к этому, доктор может рекомендовать фонографию или магнитно-резонансную томографию.
Лечение
Лечение митральной регургитации (МР) определяется степенью тяжести заболевания и наличием сопутствующих гемодинамических нарушений.
- В случае острой митральной регургитации, вызванной механическим повреждением сердца (например, разрывом папиллярной мышцы или сухожильной хорды), основным методом лечения является операция на митральном клапане. Если у пациента наблюдается гипотония до операции, в аорту может быть установлен баллонный насос для улучшения кровоснабжения органов и снижения степени регургитации.
- При нормальном артериальном давлении пациентам с МР могут быть назначены сосудорасширяющие препараты, которые помогают снизить нагрузку на левый желудочек и, соответственно, уменьшить выраженность регургитации. Наиболее распространенным вазодилататором является нитропруссид.
- Для пациентов с хронической митральной регургитацией назначаются вазодилататоры и средства, снижающие нагрузку на сердце. В хронической форме чаще всего применяются ингибиторы АПФ и гидралазин. Исследования показали, что эти препараты могут отсрочить необходимость в хирургическом вмешательстве при митральной недостаточности. Однако современные рекомендации по лечению МР ограничивают использование вазодилататоров у пациентов с гипертонией. Повышенное давление лечится диуретиками и диетой с низким содержанием натрия. При гипертензивных и нормотензивных формах также применяются дигоксин и антиаритмические препараты. Кроме того, при наличии пролапса митрального клапана или фибрилляции предсердий назначаются антикоагулянты.
В общем, медикаментозная терапия не является высокоэффективной и используется для улучшения состояния пациентов с умеренной митральной регургитацией или в случаях, когда хирургическое вмешательство невозможно.
Хирургическое лечение представляет собой основное средство для устранения регургитации митрального клапана.
Существует два основных хирургических подхода к лечению МР:
- Замена митрального клапана.
- Восстановление митрального клапана.
Предпочтение отдается ремонту митрального клапана, так как биопротезы имеют ограниченный срок службы от 10 до 15 лет, а синтетические клапаны требуют постоянного применения антикоагулянтов для снижения риска инсульта или инфаркта.
Существует две основные методики восстановления митрального клапана: резекция выпадающего сегмента клапана (иногда называемая методом «Карпентье») и установка искусственных хорд для «закрепления» выпадающего сегмента папиллярной мышцы (иногда называемая методом «Давида»). При резекции удаляется вся пролапсирующая ткань.
В целом, операции на митральном клапане проводятся на «открытом сердце», что подразумевает остановку сердца и подключение пациента к аппарату искусственного кровообращения. Это позволяет осуществлять сложные манипуляции на неподвижном органе.
Из-за физиологического стресса, связанного с операцией на открытом сердце, пожилые и сильно ослабленные пациенты могут находиться в группе повышенного риска и не подходить для данного типа вмешательства. В связи с этим разрабатываются технологии, позволяющие проводить операции на работающем сердце. Например, метод Альфьери может быть адаптирован с использованием чрескожного катетера, который устанавливает устройство «MitraClip» для закрытия пораженного участка митрального клапана.
Видео: Павлыш Е.Ф., Митральная регургитация. Причины и механизмы ее развития. Врачебная практика
У сердца есть несколько клапанов: митральный, трехстворчатый, аортальный и легочный. Их основная функция заключается в предотвращении обратного тока крови. Для этого у клапанов имеются специальные створки. Митральный клапан играет важную роль, и при его недостаточности кровь начинает возвращаться в исходный отдел, что и называется регургитацией.

Что это за нарушение?
Митральная регургитация — это патологическое состояние, при котором кровь из левого желудочка возвращается обратно в левое предсердие. В международной классификации болезней (МКБ-10) данное заболевание обозначается кодом I05.1.
Существуют две основные формы регургитации:
- Острая. Она возникает внезапно и сопровождается разрывами хорд, папиллярных мышц и клапанных створок. Причинами этой формы могут быть инфаркт миокарда, травмы сердца или эндокардит. Острая регургитация представляет собой серьезную угрозу для жизни пациента.
- Хроническая. Эта форма развивается постепенно и может быть вызвана эндокардитом, врожденными аномалиями, нарушениями работы сосочковых или митрально-папиллярных мышц, кардиомиопатией и другими заболеваниями.
У здоровых людей также может наблюдаться незначительная митральная регургитация, которая называется физиологической. Она встречается у большинства людей, не вызывает дискомфорта и не требует медицинского вмешательства.
Классификация
Существует несколько степеней митральной регургитации, которые различаются по объему возвращаемой крови. Всего выделяют четыре стадии:
-
Первая стадия. Объем обратного тока крови составляет менее 25 %. На начальном этапе митральная регургитация 1 степени не проявляет явных симптомов, однако на электрокардиограмме уже можно заметить небольшие нарушения в работе клапанов.
-
Вторая стадия. При митральной регургитации второй степени наблюдается более выраженный гемодинамический сбой. Объем возвращаемой крови составляет от 25 % до 50 %. Это может привести к легочной гипертензии и вызвать нарушения в функционировании миокарда. На ЭКГ фиксируются сбои в работе сердца.
-
Третья стадия. На этом этапе объем возвращаемой крови превышает 50 %. Часто к этой стадии присоединяются сопутствующие заболевания, такие как гипертрофия левого желудочка. На электрокардиограмме отчетливо видны признаки дисфункции сердца.
-
Четвертая стадия. Регургитация на этой стадии считается тяжелой формой заболевания. Она может привести к полной утрате трудоспособности и инвалидности. На данной стадии единственным способом продлить жизнь пациента является хирургическое вмешательство.
Причины возникновения
Существует множество факторов, способствующих возникновению регургитации митрального клапана. Однако есть несколько заболеваний, которые наиболее часто встречаются у пациентов. К ним относятся:
- пролапс митрального клапана с регургитацией первой степени (ПМК),
- эндокардит,
- пороки сердца,
- инфаркт миокарда,
- ревматизм.
Помимо заболеваний, травмы грудной клетки, которые приводят к повреждению сердца, также могут стать причиной развития регургитации.
Симптоматика
При возникновении минимальной митральной регургитации первой степени у пациента не будет никаких явных клинических симптомов. Человек может продолжать жить в течение нескольких лет, не подозревая о нарушениях в работе своего сердца.
С прогрессированием заболевания у больного могут появляться такие симптомы, как одышка, учащенное сердцебиение, быстрая утомляемость и кашель с примесью крови. Если не начать лечение, у пациента могут развиться отеки ног, нарушения синусового ритма, гипоксия и сердечная недостаточность.
Возможные осложнения и послеоперационные последствия
При развитии регургитации сердца у человека могут возникнуть различные осложнения. К ним относятся:
- Аритмия, которая проявляется нарушением ритма сердечных сокращений.
- Атриовентрикулярная блокада, при которой ухудшается передача электрических импульсов между камерами сердца.
- Инфекционный эндокардит.
- Сердечная недостаточность.
- Легочная гипертензия.
Если пациенту была проведена операция на сердце для устранения причины регургитации, он может столкнуться с рядом негативных последствий:
- Тромбоэмболия. В области хирургического вмешательства может образоваться тромб, который впоследствии может оторваться и заблокировать важные сосуды.
- Ишемический инсульт, который возникает из-за закупорки сосудов головного мозга и приводит к отмиранию его тканей.
- Эндокардит, сопровождающийся воспалением внутренней оболочки сердца.
- Атриовентрикулярная блокада.
- Тромбоз установленного протеза.
- Разрушение или кальцификация биологического протеза.
Чтобы избежать указанных осложнений и послеоперационных проблем, пациенту необходимо строго следовать всем рекомендациям лечащего врача как в процессе лечения, так и после него.
Лечение патологии
При легкой степени регургитации митрального клапана лечение не требуется. Врач выбирает стратегию наблюдения за состоянием пациента. Регулярные обследования у кардиолога помогут отслеживать изменения в работе сердца.
Если диагностирована вторая или третья степень патологии, назначается медикаментозная терапия. Основная цель этого подхода — устранение клинических симптомов и причин, способствующих развитию регургитации.
Врачи рекомендуют пациентам принимать определенные медикаменты. Назначение препаратов осуществляется только врачом с учетом противопоказаний, степени тяжести заболевания и возраста пациента. В список входят следующие группы лекарств:
- Антибактериальные препараты. Используются пенициллины для предотвращения или лечения инфекционных процессов.
- Антикоагулянты. Эти средства разжижают кровь и препятствуют образованию тромбов.
- Диуретики. Они помогают выводить излишки жидкости из организма, уменьшая нагрузку на сердце и устраняя отеки.
- Бета-адреноблокаторы. Применяются для нормализации частоты сердечных сокращений.
Хирургическое вмешательство рекомендуется только при тяжелой форме митральной регургитации. Цель операции — исправление дефектов клапанных створок или замена клапана на протез. Операцию лучше проводить до наступления декомпенсации желудочка.
Эффективность хирургического метода достаточно высока. После операции нормализуется работа сердца, восстанавливается гемодинамика, и клинические проявления прекращают беспокоить пациента.
Для облегчения симптомов и улучшения общего состояния многие люди обращаются к средствам народной медицины. Чаще всего используются травяные настои и отвары, обладающие успокаивающим эффектом.
Одним из наиболее эффективных рецептов является смесь равных частей валерианы, пустырника, боярышника и мяты. Одну чайную ложку этого сбора заливают кипятком, настаивают и употребляют как обычный чай.
Еще один популярный рецепт: смешать равные пропорции пустырника, боярышника, вереска и терна. Одну столовую ложку трав заливают стаканом горячей воды, настаивают до остывания и принимают в течение дня, разделив на несколько приемов.
Особое внимание следует уделить питанию во время лечения митральной и трикуспидальной регургитации, а также после него. Больным рекомендуется отказаться от вредной пищи и алкогольных напитков. Для улучшения работы сердца в рационе должны присутствовать виноград, орехи, курага и отвар из шиповника.
Прогноз
Прогноз восстановления при митральной регургитации зависит от множества факторов, таких как возраст пациента, причина заболевания, степень его тяжести и продолжительность, а также наличие других хронических заболеваний.
Хирургическое вмешательство позволяет исправить патологию различной степени сложности, демонстрируя высокий уровень выживаемости и предоставляя пациентам шанс на долгую жизнь.
После хирургических операций прогноз жизни значительно улучшается по сравнению с теми, кто не проходил такие процедуры. Это приводит к лучшей переносимости физических нагрузок в повседневной жизни, улучшению качества жизни и увеличению ее продолжительности.
Как изменяется движение крови из-за этой болезни?
Чтобы ответить на данный вопрос, давайте проанализируем, как происходит кровообращение в сердечной мышце при ее нормальной работе.
При корректном функционировании сердца, в фазе систолы предсердия заполняются кровью, которая затем во время диастолы перекачивается дальше. Кровь проходит через клапан в желудочки сердца, который можно сравнить с дверями, позволяющими кровяному потоку двигаться только в одном направлении.
Митральный (двустворчатый) клапан находится между левым желудочком и левым предсердием. Если его работа нарушается, во время систолы часть крови может возвращаться обратно в левое предсердие через незакрытое отверстие.
В это время в левое предсердие поступает кровь из легких по легочным венам. Это приводит к переполнению предсердия, что вызывает его чрезмерное растяжение и перегрузку.
Левый желудочек, получая больший объем крови, также увеличивается и расширяется. Он пытается протолкнуть всю поступившую кровь в аорту, чтобы обеспечить ткани организма кислородом и питательными веществами.
Сначала нарушения гемодинамики в сердце могут компенсироваться за счет растяжения и гипертрофии его полостей, но такое состояние не может продолжаться бесконечно.
Со временем, по мере прогрессирования патологии, она начнет проявляться через определенные симптомы, которые будут зависеть от стадии заболевания.
Степени и формы заболевания
Митральная регургитация имеет код по МКБ 10 – I05.1 и относится к группе «Ревматическая недостаточность митрального клапана».
Существует четыре степени данной патологии, которые можно диагностировать с помощью эхокардиографии (ЭхоКГ):
-
Митральная регургитация первой степени часто протекает без явных симптомов. На этом этапе наблюдаются гемодинамически незначительные изменения в кровообращении и отсутствие внешних проявлений. Основным диагностическим признаком является шум, который слышен в области верхушки сердца. Он определяется методом аускультации (выслушивание). Эхокардиография показывает небольшие нарушения кровотока и минимальное расхождение створок клапанного отверстия.
-
Митральная регургитация второй степени характеризуется увеличением объема крови, возвращающейся в предсердие, по сравнению с первой степенью. На этой стадии от 30 до 45 мл крови из желудочка возвращается назад. Здесь уже могут проявляться признаки сердечной недостаточности с застойными явлениями в малом круге кровообращения.
-
Митральная регургитация третьей степени проявляется значительными изменениями в строении клапанного отверстия. На этой стадии до 60 мл крови возвращается назад. Могут возникать признаки легочной гипертензии, легочные вены периодически переполнены кровью, и миокард начинает испытывать трудности с ее переработкой. Наблюдаются симптомы сердечной недостаточности с застойными явлениями в большом круге кровообращения, что является следствием перегрузки правой части сердца.
-
Митральная регургитация четвертой степени отличается максимальным объемом возвращающейся крови. Обратный поток крови достигает противоположной стенки предсердия и попадает в легочную вену. Здесь наблюдаются серьезные нарушения кровообращения и повышение давления в малом круге. Существует высокий риск развития сердечной астмы и отека легких.
Регургитация митрального клапана может быть как хронической, так и острой.
Острая форма развивается внезапно и может быть вызвана разрывом сухожильной хорды, отрывом створок подклапанного аппарата или папиллярных мышц. Эта форма имеет наивысший риск летального исхода.
Хроническая форма характеризуется медленным развитием, и до момента ее диагностики может пройти значительное время.
Кроме того, выделяют физиологическую или приклапанную регургитацию, которая наблюдается у людей высокого роста с худощавым телосложением. При этой форме регургитации изменения в кровотоке незначительны и не приводят к патологическим последствиям для организма, поэтому лечение не требуется.
Причины развития
Одной из причин возникновения заболевания является недостаточность митрального клапана.
Это наиболее распространенное отклонение среди всех приобретенных сердечных пороков. При недостаточности клапанного отверстия наблюдается укорочение его створок.
Данная патология классифицируется на три степени тяжести. При третьей степени пациенту присваивается первая группа инвалидности.
Отложение кальциевых солей на створках клапана приводит к их уплотнению и вызывает морфологические изменения.
Нарушение структуры митрального клапана может быть вызвано рядом заболеваний:
- Ревматизм.
- Врожденные пороки сердца.
- Травмы сердца.
- Аутоиммунные болезни соединительной ткани.
- Атеросклероз.
- Пролапс.
- Инфекционный эндокардит (воспаление внутренней оболочки сердца).
- Обменные нарушения.
- Ишемическая болезнь сердца (инфаркт миокарда).
Существует также относительная недостаточность митрального клапана. Это состояние характеризуется наличием симптомов патологии при отсутствии видимых изменений в его структуре.
Такое явление происходит из-за дисфункции сосочковых мышц, разрыва сухожильных хорд и перерастяжения фиброзного кольца. Относительная недостаточность может развиваться на фоне различных заболеваний, которые приводят к растяжению левого желудочка (кардиомиопатия, аортальные пороки, артериальная гипертензия) и изменению его сократительной функции.
Симптомы
На начальных этапах заболевания пациенты не испытывают никаких неприятных ощущений, и болезнь протекает незаметно.
С увеличением размеров левого предсердия и изменениями в структуре левого желудочка начинают проявляться характерные признаки:
- Одышка.
- Усталость.
- Учащенное сердцебиение.
- Ярко выраженная пульсация в области сердечной верхушки.
- Признаки сердечной недостаточности (отеки, увеличение печени, боли в правом подреберье, скопление жидкости в брюшной полости, кашель с примесью крови).
На более поздних стадиях заболевания при пальпации можно заметить увеличение предсердия и желудочка. Ярким признаком является голосистолический шум.
Этот шум можно услышать с помощью стетоскопа, когда пациент находится на левом боку. Он становится более выраженным при приседании и рукопожатии.
Какие методы диагностики применяются?
Эхокардиография, или ультразвуковое исследование сердца, представляет собой высокоинформативный и надежный метод диагностики с минимальными ошибками. Специалист анализирует состояние сердца, включая характеристики четырех камер, размеры полостей, градиент давления и индекс регургитации митрального клапана.
Совмещение этого исследования с допплерографией предоставляет данные о скорости кровотока в сосудах и камерах сердца, а также о движении створок клапанов. Это позволяет определить степень митральной регургитации и выявить ее причины. Электрокардиография помогает обнаружить признаки перегрузки левого предсердия и гипертрофию левого желудочка.
Кроме того, аускультация сердца дает возможность врачу, основываясь на характеристиках сердечных тонов и систолических шумов, предположить наличие заболевания, которое может протекать без явных симптомов.
На ранних стадиях диагностики также может быть проведена рентгенография грудной клетки. Этот метод позволяет выявить увеличение левого предсердия и левого желудочка при хронической форме заболевания, а также отек легких в случае острого течения.
Перед проведением пластики митрального клапана назначается транспищеводная эхокардиография, что позволяет получить детальное изображение и оценить состояние предсердия.
Как осуществляется лечение?
Методы лечения данной патологии определяются ее типом, тяжестью и наличием сопутствующих заболеваний.
Существует три подхода к лечению регургитации:
- Хирургическая коррекция структуры клапанного отверстия (различные виды пластики).
- Полная замена клапана (протезирование).
- Консервативное лечение с использованием медикаментов.
Пластика клапана
Основным показанием для выполнения операции является недостаточность клапана, проявляющаяся симптомами сердечной недостаточности. Пластика сердечных клапанов осуществляется под общим наркозом с использованием внутривенных обезболивающих препаратов.
После начала действия анестезии кардиохирург выполняет разрез на передней поверхности грудной клетки и грудине. На время операции сердце подключается к аппарату искусственного кровообращения.
Выбор методики коррекции клапанного отверстия зависит от типа деформации:
- Аннулопластика – восстановление отверстия с применением специального опорного кольца.
- Шовная пластика – сшивание створок клапана вручную; используется при клапанной недостаточности и неполном смыкании.
- Рассечение сросшихся створок клапана (закрытая или открытая комиссуротомия).
- Папиллотомия – операция по рассечению увеличенных сосочковых мышц, мешающих полному смыканию створок.
- Резекция (удаление части) створок клапанного отверстия применяется при прогибании створок митрального клапана в полость левого предсердия. Оставшаяся часть клапана ушивается и фиксируется кольцом.
Существуют противопоказания к проведению операции:
- последние стадии хронической сердечной недостаточности;
- гипертрофическая кардиомиопатия;
- необратимые изменения в почках и печени;
- острые инфекционные заболевания;
- инсульт или инфаркт миокарда.
Протезирование
Показанием для проведения данной операции является серьезное органическое поражение митрального клапана.
Протезирование становится необходимым, когда нарушение работы клапанного отверстия негативно сказывается на гемодинамике и приводит к развитию приобретенного порока сердца.
Существуют два типа протезов – механические и биологические. Основным недостатком механических клапанов является высокая вероятность образования тромбов на их створках. В свою очередь, биологические клапаны имеют риск повторного бактериального воспаления.
Процедура протезирования, как и пластика клапана, осуществляется под общим наркозом с использованием аппарата искусственного кровообращения. После того как пациент погружается в сон от наркоза, хирург делает разрез кожи и грудину в продольном направлении.
Далее выполняется разрез левого предсердия и установка протеза, кольцо которого фиксируется с помощью швов. После завершения протезирования проводится электрокардиостимуляция, и затем зашивается операционная рана.
Операция по протезированию клапанов противопоказана при следующих состояниях:
- Острый инфаркт миокарда и инсульт.
- Обострение хронических заболеваний.
- Инфекционные болезни.
- Крайне тяжелая степень сердечной недостаточности при митральном стенозе.
Консервативное лечение
Основная задача консервативного лечения заключается в улучшении состояния пациента, что позволит безопасно провести хирургическое вмешательство.
В соответствии с клиническими рекомендациями, врач назначает следующие группы медикаментов:
- Нитраты, которые уменьшают нагрузку на сердечную мышцу.
- Мочегонные средства, помогающие снизить артериальное давление и устранить отеки.
- Ингибиторы АПФ, способствующие улучшению состояния сосудов и тканей миокарда, а также нормализующие давление.
- Сердечные гликозиды, которые усиливают работу сердца при тяжелых формах недостаточности и фибрилляции предсердий.
- Антикоагулянты, которые снижают активность системы свертывания крови и предотвращают образование тромбов.
Особенности при беременности
Методы диагностики позволяют выявить нарушения в строении клапанного аппарата и регургитацию как у взрослых, так и у еще не родившихся детей в процессе их внутриутробного развития.
Ультразвуковые исследования, проводимые на различных этапах беременности, дают возможность точно определить патологии сердечно-сосудистой системы и выявить регургитацию.
Эти отклонения могут свидетельствовать о наличии хромосомных аномалий и врожденных дефектов развития плода. В случаях серьезных нарушений и неблагоприятного прогноза возникает необходимость обсуждения вопроса о прерывании беременности.
Дополнительные вопросы
Люди часто интересуются этими вопросами.
Берут ли в армию с этим диагнозом?
Пролапс митрального клапана с регургитацией первой степени не является основанием для ограничения призыва на военную службу. На данной стадии состояние призывника остается стабильным, и клинические проявления заболевания отсутствуют, что позволяет ему быть призванным в армию.
При наличии пролапса второй степени призывника могут направить только в войска связи или радиотехнические подразделения. Однако, если у него диагностируется пролапс второй степени с выраженной регургитацией, для освобождения от военной службы потребуется подтверждение сопутствующей сердечной недостаточности не ниже второго функционального класса. Диагноз сердечной недостаточности должен быть подтвержден с помощью эхокардиографического исследования.
На третьей стадии нарушения в функционировании сердечно-сосудистой системы становятся более серьезными. В случае выявления таких осложнений призывник будет признан непригодным для прохождения военной службы.
Можно ли заниматься спортом при митральной регургитации?
Степень развития патологии играет важную роль в ответе на данный вопрос:
- На первой стадии нет ограничений для занятий спортом.
- На второй стадии необходимо учитывать риск возможной потери сознания и подбирать адекватные физические нагрузки во время тренировок. Разрешены такие виды спорта, как гимнастика, плавание, умеренный бег и другие.
- На третьей и четвертой стадиях любые физические активности будут под запретом, так как это представляет опасность для жизни.
Консультация кардиолога обязательна при любой степени заболевания, особенно если речь идет о профессиональном спорте.
Если регургитация превышает вторую степень на фоне пролапса митрального клапана, это станет абсолютным противопоказанием для интенсивных тренировок.
Роль генетических факторов
Минимальная митральная регургитация у детей может быть связана с различными генетическими факторами, которые влияют на развитие сердечно-сосудистой системы. Исследования показывают, что наследственные заболевания соединительной ткани, такие как синдром Марфана и Элерса-Данлоса, могут предрасполагать к аномалиям в структуре митрального клапана, что в свою очередь может приводить к регургитации.
Генетические мутации, влияющие на коллаген и другие компоненты соединительной ткани, могут ослаблять структуру клапанов, что делает их более подверженными деформации и недостаточности. Например, у детей с синдромом Марфана часто наблюдаются изменения в митральном клапане, такие как пролапс, что может привести к минимальной митральной регургитации.
Кроме того, генетические факторы могут влиять на развитие аномалий в других частях сердца, таких как межпредсердная перегородка или аорта, что также может способствовать возникновению митральной регургитации. Важно отметить, что не все случаи минимальной митральной регургитации у детей имеют генетическую природу, однако наличие семейной истории сердечно-сосудистых заболеваний может служить индикатором повышенного риска.
Современные генетические исследования позволяют выявлять предрасположенности к различным кардиологическим заболеваниям, что может помочь в ранней диагностике и профилактике. Генетическое консультирование для семей с историей заболеваний соединительной ткани может быть полезным для оценки риска развития митральной регургитации у детей.
Таким образом, роль генетических факторов в развитии минимальной митральной регургитации у детей является важным аспектом, который требует дальнейшего изучения. Понимание генетических механизмов может привести к более эффективным стратегиям диагностики и лечения, а также к разработке индивидуализированных подходов к управлению состоянием детей с этой патологией.
Профилактика митральной регургитации
Профилактика митральной регургитации у детей является важным аспектом кардиологической практики, так как раннее выявление и предотвращение прогрессирования заболевания могут значительно улучшить качество жизни пациента. Митральная регургитация — это состояние, при котором кровь возвращается из левого желудочка в левое предсердие во время систолы, что может привести к различным осложнениям, включая сердечную недостаточность.
Одним из ключевых моментов в профилактике митральной регургитации является регулярное медицинское обследование детей, особенно тех, кто имеет предрасположенность к сердечно-сосудистым заболеваниям. Это может включать в себя генетическую предрасположенность, наличие врожденных аномалий сердца или семейную историю заболеваний сердца. Рекомендуется проводить эхокардиографическое исследование для оценки состояния митрального клапана и выявления ранних признаков регургитации.
Кроме того, важным аспектом профилактики является контроль факторов риска, таких как артериальная гипертензия, ожирение и диабет. Образ жизни, включающий сбалансированное питание, регулярную физическую активность и отказ от вредных привычек, может значительно снизить вероятность развития сердечно-сосудистых заболеваний. Родителям следует уделять внимание физической активности своих детей, обеспечивая им возможность заниматься спортом и проводить время на свежем воздухе.
Также стоит отметить, что профилактика инфекционного эндокардита, который может привести к повреждению митрального клапана, является важной частью профилактических мер. Дети с предрасположенностью к этому заболеванию должны получать антибиотикопрофилактику перед проведением стоматологических и хирургических процедур.
Важным элементом профилактики является также обучение родителей и детей о признаках и симптомах, которые могут указывать на проблемы с сердцем. Это может включать в себя одышку, усталость, учащенное сердцебиение и отеки. Раннее обращение за медицинской помощью при появлении таких симптомов может предотвратить развитие более серьезных осложнений.
Наконец, регулярное наблюдение у кардиолога и соблюдение всех рекомендаций врача являются необходимыми для успешной профилактики митральной регургитации. Важно, чтобы родители были вовлечены в процесс лечения и профилактики, активно участвуя в обсуждении состояния здоровья своего ребенка и следуя рекомендациям специалистов.
Рекомендации по образу жизни для детей с МР
Минимальная митральная регургитация (МР) у детей – это состояние, при котором происходит обратный ток крови из левого желудочка в левое предсердие через митральный клапан. Хотя минимальная форма этого заболевания может не вызывать серьезных симптомов и осложнений, важно учитывать рекомендации по образу жизни, которые помогут поддерживать здоровье ребенка и предотвратить возможные проблемы в будущем.
Во-первых, необходимо обеспечить ребенку сбалансированное питание. Диета должна быть богатой витаминами, минералами и антиоксидантами, что поможет укрепить сердечно-сосудистую систему. Рекомендуется включать в рацион свежие фрукты и овощи, цельнозерновые продукты, нежирные белки и полезные жиры, такие как оливковое масло и орехи. Ограничение потребления соли и сахара также является важным аспектом, так как это может помочь контролировать артериальное давление и снизить нагрузку на сердце.
Во-вторых, физическая активность играет ключевую роль в поддержании здоровья сердца. Рекомендуется, чтобы дети занимались умеренной физической активностью не менее 60 минут в день. Это могут быть прогулки, плавание, велосипедные поездки или занятия спортом. Однако важно учитывать индивидуальные особенности ребенка и избегать чрезмерных нагрузок, которые могут негативно сказаться на состоянии сердца.
Также следует обратить внимание на регулярные медицинские осмотры. Дети с минимальной митральной регургитацией должны проходить плановые обследования у кардиолога, чтобы контролировать состояние клапана и выявлять возможные изменения. Это позволит своевременно реагировать на любые изменения в состоянии здоровья и при необходимости корректировать лечение.
Кроме того, важно создать для ребенка комфортную и безопасную среду. Избегание стрессов и эмоциональных перегрузок может помочь снизить риск ухудшения состояния. Родители должны поддерживать открытое общение с ребенком, чтобы он мог делиться своими переживаниями и чувствами.
Наконец, следует помнить о важности отказа от вредных привычек. Курение и употребление алкоголя могут негативно сказаться на здоровье сердца, поэтому необходимо формировать у ребенка здоровые привычки с раннего возраста. Обучение правильному отношению к своему здоровью и осознание важности здорового образа жизни помогут ребенку избежать многих проблем в будущем.