Операция по удалению опухоли головного мозга — сложная процедура, требующая глубоких знаний и опыта нейрохирургов. Опухоли могут существенно влиять на качество жизни, вызывая неврологические симптомы и осложнения. В статье рассмотрим диагностику, подготовку и проведение операции, а также риски и последствия. Эта информация будет полезна пациентам, их близким и медицинским специалистам, желающим углубить знания в нейрохирургии.
Классификация
Опухоли головного мозга можно классифицировать на несколько типов:
- первичные опухоли – это образования, которые возникают непосредственно из клеток головного мозга;
- вторичные опухоли – это изменения тканей, возникающие в результате метастазирования из первичного очага;
- доброкачественные: менингиомы, глиомы, гемангиобластомы, шванномы;
- злокачественные;
- одиночные;
- множественные.
Доброкачественные опухоли формируются из клеток той ткани, в которой они возникают. Обычно они не проникают в соседние ткани (хотя в случае очень медленно растущих доброкачественных опухолей это может произойти), растут медленнее, чем злокачественные, и не метастазируют.
Злокачественные опухоли возникают из незрелых клеток головного мозга или клеток других органов (включая метастазы), которые попадают в мозг с кровотоком. Эти образования отличаются быстрым ростом, прорастанием в соседние ткани с разрушением их структуры и способностью к метастазированию.
Врачи отмечают, что операция по удалению опухоли головного мозга является сложной и высокотехнологичной процедурой, требующей высокой квалификации специалистов. Они подчеркивают, что успешный исход операции зависит не только от опыта нейрохирурга, но и от точной диагностики, которая позволяет определить тип и стадию опухоли. Врачи также акцентируют внимание на важности предоперационной подготовки и мультидисциплинарного подхода, включающего неврологов, радиологов и анестезиологов. После операции необходима реабилитация, которая помогает пациентам восстановить утраченные функции и адаптироваться к новым условиям жизни. В целом, врачи уверены, что при соблюдении всех рекомендаций и современных методах лечения, многие пациенты могут рассчитывать на положительный результат и улучшение качества жизни.

Клиническая картина
Проявления заболевания зависят от места расположения и размеров пораженного участка. Они включают в себя как общемозговые, так и очаговые симптомы.
| Этап операции | Описание | Цель |
|---|---|---|
| Подготовка | Предоперационное обследование (МРТ, КТ, анализы), консультации специалистов (нейрохирург, анестезиолог), планирование доступа, информирование пациента. | Оценка состояния пациента, определение локализации и характеристик опухоли, минимизация рисков, получение согласия. |
| Хирургическое вмешательство | Анестезия, создание доступа к головному мозгу (трепанация черепа), идентификация и удаление опухоли с использованием микрохирургических техник, нейронавигации, интраоперационного мониторинга. | Максимально полное удаление опухоли с сохранением функционально значимых областей мозга, минимизация повреждений. |
| Послеоперационный период | Наблюдение в реанимации, контроль жизненно важных функций, обезболивание, профилактика осложнений (отек мозга, инфекции), реабилитация (физиотерапия, логопедия, нейропсихологическая коррекция). | Восстановление после операции, предотвращение осложнений, улучшение качества жизни пациента, адаптация к новым условиям. |
Общемозговая симптоматика
Каждый из процессов, описанных ниже, возникает в результате сжатия мозговых структур опухолью и увеличения давления внутри черепа.
- Головокружение, которое может сопровождаться горизонтальным нистагмом.
- Головная боль: сильная, постоянная, не поддающаяся действию анальгетиков. Возникает из-за повышения давления внутри черепа.
- Тошнота и рвота, не приносящие облегчения пациенту, также являются следствием увеличенного внутричерепного давления.

Очаговая симптоматика
Разнообразие симптомов зависит от места расположения опухоли.
Двигательные расстройства могут проявляться в виде параличей и парезов, вплоть до полной потери двигательной активности. В зависимости от характера поражения может развиваться либо спастический, либо вялый паралич.
Координационные нарушения возникают при изменениях в мозжечке.
Проблемы с чувствительностью проявляются в снижении или утрате болевой и тактильной чувствительности, а также в изменении восприятия положения тела в пространстве.
Нарушения устной и письменной речи. Если опухоль расположена в области мозга, отвечающей за речь, у пациента постепенно нарастают симптомы, и окружающие замечают изменения в почерке и речи, которые становятся неразборчивыми. Со временем речь может стать нечленораздельной, а в письме появляются лишь каракули.
Проблемы со зрением и слухом. При поражении зрительного нерва у пациента может ухудшаться острота зрения и способность различать текст и объекты. Если вовлечен слуховой нерв, то наблюдается снижение слуха, а при поражении определенных участков мозга, отвечающих за понимание речи, может возникнуть трудность в восприятии слов.
Судорожный синдром. Эпилептические припадки часто сопровождают опухоли головного мозга. Это связано с тем, что новообразование оказывает давление на структуры мозга, вызывая постоянное раздражение коры. Именно это может стать причиной развития судорожного синдрома. Судороги могут быть тоническими, клоническими или клонико-тоническими. Это проявление чаще наблюдается у молодых людей.
Вегетативные расстройства проявляются в виде слабости, усталости, а также нестабильности артериального давления и пульса.
Психоэмоциональная нестабильность выражается в нарушении внимания и памяти. Часто у пациентов меняется характер, они становятся более раздражительными и импульсивными.
Гормональные нарушения могут возникать при неопластических процессах в области гипоталамуса и гипофиза.
Диагностика
Диагностика устанавливается на основе беседы с пациентом, его физического осмотра, выполнения специализированных неврологических тестов и ряда дополнительных исследований.
Если есть подозрения на опухоль в головном мозге, требуется провести тщательное обследование. Для этого используются такие методы, как рентгенография черепа, компьютерная томография (КТ) и магнитно-резонансная томография (МРТ) с контрастным веществом. В случае выявления любых образований необходимо осуществить гистологическое исследование тканей, что позволит определить тип опухоли и разработать план лечения и реабилитации пациента.
Кроме того, проводится оценка состояния глазного дна и выполняется электроэнцефалография.

Лечение
Существует три основных метода лечения опухолей головного мозга:
- Оперативное вмешательство.
- Химиотерапевтическое лечение.
- Лучевая терапия и радиохирургия.
Хирургическое лечение
Хирургическое вмешательство при наличии опухолей головного мозга становится основной мерой, когда новообразование четко отделено от окружающих тканей.
Типы хирургических операций:
- полное удаление опухоли;
- частичное удаление опухоли;
- двухступенчатое вмешательство;
- паллиативные операции (направленные на облегчение состояния пациента).
Противопоказания к хирургическому лечению:
- значительная декомпенсация функций органов и систем;
- прорастание опухоли в соседние ткани;
- наличие множественных метастатических очагов;
-
истощение организма пациента.
-
повреждение здоровых участков головного мозга;
- травмы сосудов и нервных волокон;
- инфекционные осложнения;
- отек головного мозга;
- неполное удаление опухоли, что может привести к рецидиву;
- распространение раковых клеток на другие области головного мозга.
Противопоказания после операции
После проведения операции следует избегать:
- употребления алкогольных напитков на протяжении длительного времени;
- авиаперелетов в течение трех месяцев;
- занятий активными видами спорта, которые могут привести к травме головы (например, бокс, футбол и подобные) – в течение одного года;
- посещения бани;
- бега (рекомендуется заменить его на быструю ходьбу, что более эффективно для тренировки сердечно-сосудистой системы и снижает нагрузку на суставы);
- санаторно-курортного лечения (в зависимости от климатических условий);
- солнечных ванн и ультрафиолетового облучения, так как они могут иметь канцерогенное воздействие;
- применения лечебных грязей;
- приема витаминов, особенно группы В.
Химиотерапия
Этот метод лечения включает использование специализированных групп медикаментов, которые направлены на уничтожение аномально быстро делящихся клеток.
Такой вид терапии часто применяется в сочетании с хирургическими процедурами.
Способы введения лекарств:
- непосредственно в опухоль или в близлежащие ткани;
- перорально;
- внутримышечно;
- внутривенно;
- внутриартериально;
- внутритканево: в полость, оставшуюся после удаления опухоли;
- интратекально: в спинномозговую жидкость.
Побочные эффекты цитостатиков:
- значительное уменьшение количества клеток крови;
- повреждение костного мозга;
- повышенная подверженность инфекциям;
- выпадение волос;
- изменение пигментации кожи;
- расстройства пищеварительной системы;
- снижение фертильности;
- потеря веса пациента;
- развитие вторичных грибковых инфекций;
- различные неврологические расстройства, включая парезы;
- психические расстройства;
- поражения сердечно-сосудистой и дыхательной систем;
- возникновение вторичных опухолей.
Выбор конкретного препарата для терапии зависит от чувствительности опухоли к нему. Поэтому химиотерапия обычно назначается после гистологического анализа тканей новообразования, а забор материала осуществляется либо после операции, либо с помощью стереотаксического метода.
Лучевая терапия
Исследования показали, что злокачественные клетки, благодаря своему активному метаболизму, обладают большей чувствительностью к радиационному воздействию по сравнению со здоровыми клетками. Поэтому одним из способов терапии опухолей головного мозга является использование радиоактивных веществ.
Этот метод лечения применяется не только для злокачественных, но и для доброкачественных образований, особенно в тех случаях, когда опухоль расположена в таких областях головного мозга, где невозможно провести хирургическое вмешательство.
Кроме того, лучевая терапия часто применяется после операции для удаления оставшихся клеток новообразования, например, если опухоль проникла в соседние ткани.
Побочные эффекты лучевой терапии
- кровоизлияние в мягкие ткани;
- ожоги кожи головы;
-
образование язв на коже.
-
токсическое влияние на организм, вызванное продуктами распада опухолевых клеток;
- локальное выпадение волос в зоне воздействия;
- изменение цвета кожи, покраснение или зуд в области проведения процедуры.
Радиохирургия
Стоит выделить одну из методик лучевой терапии, в которой применяются Гамма-нож и Кибер-нож.
Гамма-нож
Этот метод лечения не требует общей анестезии и хирургического вмешательства, такого как трепанация черепа. Гамма-нож использует высокочастотное гамма-облучение, которое генерируется радиоактивным кобальтом-60 от 201 источника, направленных в один фокус, называемый изоцентром. При этом здоровые ткани остаются нетронутыми. Основной принцип работы заключается в разрушении ДНК раковых клеток и в подавлении роста клеток, образующих сосуды в области опухоли. После процедуры гамма-облучения прекращается как рост опухоли, так и ее кровоснабжение. Для достижения желаемого результата достаточно одной процедуры, которая может длиться от одного до нескольких часов.
Этот метод отличается высокой точностью и минимальным риском осложнений. Гамма-нож применяется исключительно для лечения заболеваний головного мозга.
Кибер-нож
Этот метод также относится к радиохирургии. Кибер-нож представляет собой разновидность линейного ускорителя. В этом случае облучение опухоли осуществляется под различными углами. Данная методика используется для лечения определенных типов новообразований не только в головном мозге, но и в других частях тела, что делает ее более универсальной по сравнению с Гамма-ножом.
Реабилитация
После терапии опухоли головного мозга крайне важно оставаться внимательным, чтобы своевременно выявить возможное возвращение болезни.
Цель реабилитации
Наиболее важной задачей является достижение максимального восстановления утраченных функций у пациента и его возвращение к независимой жизни в быту и на работе. Даже если полное восстановление функций невозможно, главной целью остается адаптация пациента к новым ограничениям, что значительно улучшит его качество жизни.
Реабилитацию следует начинать как можно раньше, чтобы предотвратить инвалидизацию.
Процесс восстановления осуществляется мультидисциплинарной командой, в которую входят хирург, химиотерапевт, радиолог, психолог, врач лечебной физкультуры, физиотерапевт, инструктор по ЛФК, логопед, медсестры и младший медицинский персонал. Только комплексный подход обеспечит качественное и всестороннее восстановление.
В среднем реабилитация занимает от 3 до 4 месяцев.
- адаптация к последствиям операции и новому образу жизни;
- восстановление утраченных функций;
- обучение новым навыкам.
Для каждого пациента разрабатывается индивидуальная реабилитационная программа с установлением краткосрочных и долгосрочных целей. Краткосрочные цели – это задачи, которые можно решить в течение короткого времени, например, научиться самостоятельно садиться на кровать. После достижения одной цели устанавливается новая. Такой подход позволяет разбить длительный процесс реабилитации на этапы, что помогает пациенту и врачам отслеживать динамику состояния.
Важно помнить, что болезнь – это сложный период как для пациента, так и для его близких, поскольку лечение опухолей является трудоемким процессом, требующим значительных физических и эмоциональных усилий. Поэтому нельзя недооценивать роль психолога (нейропсихолога) в данной ситуации, так как его помощь часто необходима не только пациенту, но и его родственникам.
Физиотерапия
Воздействие физических факторов после хирургического вмешательства возможно, и в этом случае лечение носит симптоматический характер.
При наличии парезов рекомендуется использовать миостимуляцию, а при болевом синдроме и отечности – магнитотерапию. Также часто применяется фототерапия.
Вопрос о применении лазеротерапии в послеоперационный период должен обсуждаться лечащими врачами и реабилитологами. Важно помнить, что лазер является мощным биостимулятором, поэтому его использование должно быть очень осторожным.
Массаж
При наличии парезов конечностей у пациента назначается массаж. Его проведение способствует улучшению кровообращения в мышцах, активизации оттока крови и лимфы, а также повышению чувствительности суставов и мышц, и улучшению нейромышечной проводимости.
Лечебная физкультура применяется как в предоперационный, так и в послеоперационный период.
- Перед операцией, если состояние пациента относительно стабильное, ЛФК используется для повышения мышечного тонуса, а также для тренировки сердечно-сосудистой и дыхательной систем.
- После операции ЛФК направлена на восстановление утраченных функций, формирование новых условно-рефлекторных связей и борьбу с вестибулярными нарушениями.
В первые дни после операции можно выполнять упражнения в пассивном режиме. Также рекомендуется проводить дыхательную гимнастику для предотвращения осложнений, связанных с гиподинамией. При отсутствии противопоказаний возможно расширение двигательной активности и выполнение упражнений в пассивно-активном режиме.
После перевода пациента из реанимационного отделения и стабилизации его состояния можно постепенно начинать вертикализацию и сосредоточиться на восстановлении утраченных движений.
Затем пациента постепенно усаживают, и в этом положении выполняются упражнения.
При отсутствии противопоказаний можно расширять двигательный режим: переводить пациента в стоячее положение и начинать восстанавливать ходьбу. В комплексы лечебной гимнастики добавляются упражнения с использованием дополнительного оборудования, такого как мячи и утяжелители.
Все упражнения выполняются до появления утомления, но без возникновения болевых ощущений.
Важно обращать внимание пациента на даже самые незначительные улучшения: появление новых движений, увеличение их амплитуды и мышечной силы. Рекомендуется разбивать время реабилитации на небольшие отрезки и ставить конкретные цели. Такой подход поможет пациенту оставаться мотивированным и видеть свои достижения, так как люди с подобными диагнозами часто подвержены депрессии и отрицанию. Наглядная положительная динамика поможет осознать, что жизнь продолжается, а восстановление — это вполне достижимая цель.
Доброкачественные или злокачественные опухоли могут возникать в различных отделах головного мозга. Поскольку опухоль ограничена соседними тканями, ее рост приводит к сдавливанию мозговых центров и функциональным нарушениям в соответствующих структурах. В 2% случаев новообразование может стать причиной летального исхода. Основным методом лечения данной патологии является операция по удалению опухоли мозга.
Показания и противопоказания
Удаление опухоли головного мозга рекомендуется в следующих ситуациях:
- активно растущее новообразование;
- опухоль, которая не увеличивается в размерах, но оказывает негативное воздействие на мозговые структуры;
- опухоль, находящаяся в легкодоступной зоне мозга;
- доброкачественное образование, способное трансформироваться в злокачественное.
Хотя консервативные методы лечения в большинстве случаев приводят к летальному исходу, иногда врачи могут отказать в операции. Это решение принимается только в тех случаях, когда хирургическое вмешательство может представлять опасность из-за наличия определенных заболеваний. К таким состояниям относятся:
- истощение организма;
- преклонный возраст пациента;
- наличие метастазов в окружающих тканях;
- опухоль, расположенная в труднодоступной области;
- неблагоприятный прогноз после операции.
Важно отметить, что окончательное решение о проведении операции принимает хирург на основе результатов диагностики.
Разновидности
Когда в головном мозге обнаруживается опухоль, необходимо ее полное удаление. Это делает хирургическое вмешательство сложным и иногда невозможным, особенно если новообразование находится вблизи критически важных участков. Даже при стремлении максимально удалить опухоль, хирург должен быть осторожен, чтобы не повредить здоровые ткани.
Способы удаления опухолей головного мозга:
- трепанация черепа;
- эндоскопическая операция;
- стереотаксическая трепанация;
- удаление отдельных участков костей черепа.
Трепанация
Трепанация черепа, также известная как краниотомия, представляет собой хирургическую процедуру, в ходе которой создается доступ к определенной области черепа путем формирования отверстия. Для этого специалист удаляет часть костной ткани вместе с надкостницей, обеспечивая прямой доступ для инструментов.
Эта методика является традиционной и обычно занимает от 2 до 4 часов.
После завершения операции образовавшееся отверстие в черепе закрывают ранее удаленным костным фрагментом, который фиксируется с помощью титановых пластин и винтов.
ВНИМАНИЕ! Операции краниотомии, проводимые с доступом к основанию черепа, представляют собой особенно высокий риск, так как эта область поддерживает нижние отделы головного мозга.
Эндоскопия
Методика проведения данной процедуры отличается от открытого подхода. Пациент также находится под анестезией. В операционной присутствуют ЛОР-врач и хирург.
В зависимости от расположения опухоли, доступ к ней осуществляется через носовую полость или через специально созданный проход в ротовой или носовой области. К опухоли подводится эндоскоп, который передает изображение на экран монитора. Дополнительный контроль обеспечивается с помощью ультразвукового исследования, рентгена и магнитно-резонансной томографии.
ВНИМАНИЕ! В некоторых случаях введение или извлечение эндоскопа может вызвать кровотечения. В такой ситуации, чтобы обеспечить безопасность пациента, врач может принять решение о переходе к открытому вмешательству.
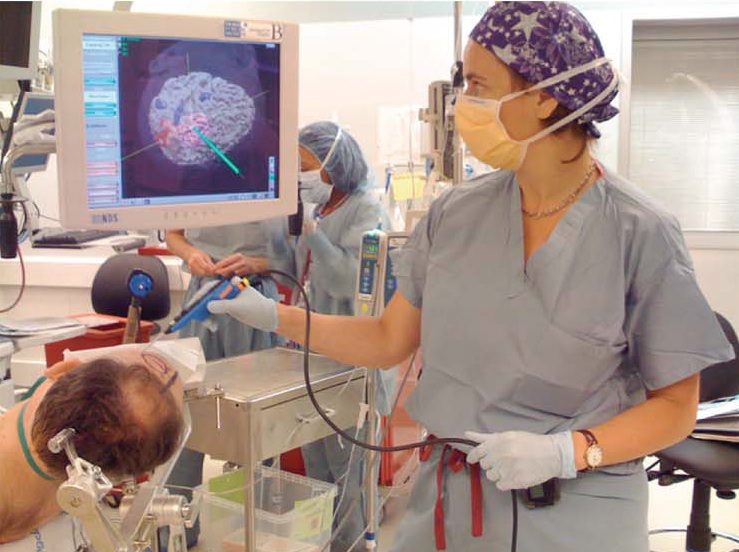
Стереотаксическая трепанация
Удаление новообразования с помощью стереотаксической операции не подразумевает открытого хирургического вмешательства. Вместо традиционного скальпеля используется гамма-луч, а также потоки фотонов или протонов. Этот лучевой поток эффективно разрушает опухоль. Данный метод активно применяется при лечении рака головного мозга.
ВНИМАНИЕ! Стереотаксическая операция проходит безболезненно и не требует применения наркоза.
Иссечение отдельных костей черепа
Данная операция представляет собой одну из форм краниотомии. В процессе хирургического вмешательства осуществляется удаление определённых участков костей черепа, что позволяет получить доступ к опухоли. Однако после завершения всех манипуляций костный лоскут не устанавливается обратно, а остается удалённым навсегда.
Подготовка
Ключевым этапом подготовки является детальный расчет доступа к пораженной области и выбор подходящей методики иссечения. Хирург должен обязательно оценить риск возможных травм. При необходимости перед операцией могут быть проведены следующие мероприятия:
- снижение внутричерепного давления;
- стабилизация состояния пациента;
- биопсия.
Снижение давления осуществляется с помощью медикаментов или непосредственно на операционном столе. Биопсия представляет собой процедуру, в ходе которой берется небольшой фрагмент ткани новообразования для анализа его структуры. Важно отметить, что данная процедура может быть достаточно сложной и нести определенные риски для пациента. Поэтому она применяется только при определенных типах опухолей.
Проведение
Чаще всего для проведения операций по удалению опухолей головного мозга применяется общий наркоз. Исключение составляют лишь стереотаксические процедуры. Однако в некоторых случаях хирургу необходимо, чтобы пациент оставался в сознании и мог взаимодействовать с медицинским персоналом. В таких ситуациях врач задает вопросы и оценивает работу участков мозга, отвечающих за речь, восприятие, память и другие функции.
Открытая
С помощью йода специалист наносит разметку на голову пациента. Определяется линия, соединяющая уши, а также перпендикуляр, проведенный от переносицы до основания черепа. Полученные квадраты делятся на более мелкие сектора. В месте предполагаемого разреза также проводится разметка.
После завершения подготовительных мероприятий врач делает надрез мягких тканей и прижигает кровоточащие сосуды с помощью электрического тока. Далее осуществляется трепанация костных тканей. После удаления костного фрагмента хирург может удалить новообразование, используя тупой метод. Сосуды, связанные с опухолью, пересекаются и прижигаются.
Если опухоль слишком велика или доступ был выбран неверно, врач может выполнить повторную резекцию кости. Если опухоль прорастает в костную ткань, перед тем как вернуть костный лоскут на место, хирург старается удалить с него ткани новообразования.
ВНИМАНИЕ! Если костный фрагмент поражен раковыми клетками, вместо удаленной кости пациенту устанавливают титановый протез.
На заключительном этапе операции титановый имплант или костный фрагмент фиксируются на черепе, а мягкие ткани сшиваются.
Стереохирургия
На начальном этапе для пациента разрабатываются персонализированные иммобилизирующие устройства. После этого создается трехмерная модель опухоли, что дает возможность точно определить параметры облучения.
Процесс лечения продолжается от трех до пяти дней. Каждый сеанс терапии занимает от тридцати минут до полутора часов. При этом не требуется ни анестезия, ни реабилитация.
Послеоперационный период
Реабилитация после удаления опухоли головного мозга является обязательной. Комплекс восстановительных мероприятий разрабатывается индивидуально для каждого пациента, учитывая степень сложности операции и личные характеристики.
Процесс реабилитации после хирургического вмешательства включает в себя:
- предотвращение рецидивов;
- восстановление утраченных или нарушенных функций мозга;
- психоэмоциональную адаптацию;
- обучение жизненным навыкам при наличии утраченных функций.
Реабилитация требует слаженной работы команды специалистов, среди которых:
- нейрохирург;
- невролог;
- психолог;
- физиотерапевт;
- логопед;
- офтальмолог.
Восстановление после удаления опухоли головного мозга обычно начинается сразу после операции и, при успешном исходе, продолжается от 2 до 4 месяцев. В этот период важно запастись терпением. В зависимости от типа опухоли и нарушений функций могут быть назначены следующие процедуры:
- физиотерапия;
- массаж;
- лечебная физкультура;
- рефлексотерапия;
- занятия с логопедом;
- курс химиотерапии;
- санаторно-курортное лечение.
Реабилитация после удаления опухоли головного мозга также включает в себя ограничение или исключение определенных факторов, таких как:
- физическое переутомление;
- контакт с химическими веществами;
- воздействие неблагоприятных внешних условий;
- вредные привычки.
Соблюдение всех рекомендаций и ограничений значительно увеличивает шансы пациента на успешное восстановление.
Возможные осложнения
После операции по удалению опухоли головного мозга последствия могут варьироваться, включая:
- частичное нарушение мозговых функций;
- эпилептические приступы;
- ухудшение зрения.
Эти симптомы обусловлены нарушением связей в нервных волокнах. С помощью длительного медикаментозного лечения и терапевтической реабилитации возможно добиться полного восстановления функциональности мозга. К числу последствий операции по удалению опухоли головного мозга можно отнести:
- нарушения в работе органов пищеварения;
- паралич;
- ухудшение памяти;
- инфекционные осложнения.
У пациентов, перенесших удаление опухоли, могут наблюдаться рецидивы. Вероятность повторного появления опухоли значительно возрастает при неполном ее удалении.
Разновидности операции
При наличии опухоли головного мозга может потребоваться хирургическое вмешательство для её удаления. Однако следует учитывать, что такая операция является достаточно травматичной и в некоторых случаях может быть невозможной, особенно если опухоль расположена рядом с важными структурами. Хирург должен действовать с максимальной осторожностью, чтобы не повредить здоровые ткани. Среди основных методов удаления опухолей выделяются:
- трепанация черепа;
- эндоскопия;
- стереотаксическая трепанация;
- иссечение отдельных костей черепа.
Трепанация представляет собой операцию, при которой доступ к области вмешательства осуществляется через череп, создавая отверстие. Для этого хирург удаляет часть костной ткани вместе с надкостницей, что обеспечивает необходимый доступ.
Это традиционная методика, и общая продолжительность операции составляет от 2 до 4 часов. После завершения вмешательства отверстие в черепе закрывается ранее удалёнными костями, которые фиксируются с помощью винтов и титановыми пластинами.
Эндоскопическая операция по удалению опухоли головного мозга осуществляется с использованием эндоскопа, который вводится в череп через небольшое отверстие. Процесс вмешательства контролируется с помощью изображения на мониторе. После выполнения основных манипуляций удаляемые ткани извлекаются с помощью микро-насоса, всасывателя или электропинцета.
Стереотаксическая трепанация не требует открытого вмешательства. Вместо традиционного хирургического скальпеля используются фотоны, гамма-лучи или протоны. Этот метод лучевого удаления опухоли головного мозга менее травматичен и позволяет разрушить новообразование. Он чаще всего применяется при онкологических заболеваниях. Важно отметить, что данное вмешательство безболезненно и не требует наркоза.
Иссечение отдельных костей черепа является одной из форм краниотомии. В ходе операции удаляются определённые участки костей черепа для доступа к опухоли. Однако после завершения всех манипуляций эти кости не возвращаются на место и удаляются навсегда.
Проведение диагностики
Диагноз формируется на основе обширного набора обследований. Если есть подозрения на наличие опухоли, необходимо провести диагностику. В этом случае используются такие методы исследования, как томография и рентгенография.
При выявлении новообразований следует осуществить гистологическое исследование. Кроме того, выполняется энцефалография.
Проведение операции
Часто операции проводятся под общим наркозом, при этом в горло пациента вставляется дыхательная трубка для обеспечения нормального дыхания. Однако в некоторых случаях, в зависимости от расположения новообразования, требуется, чтобы пациент оставался в сознании. В таких ситуациях может использоваться местный наркоз или временное пробуждение. Врач будет задавать вопросы, чтобы выяснить, не затронуты ли важные мозговые центры, отвечающие за память, речь и мышление.
Стереохирургические процедуры могут выполняться без наркоза или под местной анестезией, так как они не требуют разрезов или проколов.
При открытой операции хирург размечает определенные участки на голове пациента с помощью зеленки или йода. Это необходимо для более точного выполнения манипуляций. На голове проводится линия, соединяющая уши, а также от переносицы до основания черепа. Полученные квадраты делятся на более мелкие секции, по которым хирург и будет работать с помощью скальпеля.
После разреза мягких тканей осуществляется остановка кровотечения. Сосуды запаиваются с помощью нагрева или электрического разряда. Затем хирург отгибает мягкие ткани и удаляет сегмент черепа.
Удаление опухоли головного мозга происходит без использования скальпеля или ножниц, что снижает риск повреждения мозговых структур. Затем перерезаются сосуды, которые питают новообразование.
Если необходимо более полное удаление опухоли, может потребоваться дополнительное удаление костной ткани. В случае, если кость поражена метастазами и не подлежит восстановлению, ее заменяют искусственным протезом. После удаления опухоли костные участки или протезы возвращаются на место и фиксируются, а мягкие ткани и кожа зашиваются.
Эндоскопические операции проводятся довольно редко и показаны при опухолях гипофиза. В зависимости от размера и расположения новообразования возможно минимизировать количество разрезов или обойтись без них. Доступ осуществляется через нос или рот. В операции участвуют нейрохирург и ЛОР-врач.
После введения эндоскопа хирург получает изображение внутренних структур на экране. Удаляется опухоль, и она извлекается. При необходимости выполняется коагуляция сосудов. Если кровотечение не удается остановить, врач может перейти к открытому вмешательству. После операции не остаются швы и косметические дефекты, а также отсутствуют болезненные ощущения.
Стереохирургия отличается тем, что во время процедуры не требуется разрез или пункция. В качестве инструмента используется луч определенной длины волны. Современной методикой является система кибер-нож, которая направляет излучение непосредственно на опухоль. Сначала подготавливаются специальные иммобилизирующие устройства, затем создается серия снимков для формирования высокоточной модели опухоли. Это позволяет рассчитать оптимальную дозу радиации и определить способ ее подачи. Курс терапии длится 3-5 дней, и в этот период не требуется госпитализация.
Лучевая терапия и химиотерапия
После удаления опухоли головного мозга рекомендуется проводить химиотерапию. Этот метод лечения включает использование лекарственных средств, которые направлены на быстрое уничтожение аномальных клеток. Химиотерапия применяется в сочетании с хирургическим вмешательством. Основные способы введения препаратов включают:
- пероральный;
- внутривенный;
- инъекции непосредственно в опухоль или в близлежащие ткани;
- внутримышечный.
Выбор конкретного препарата для лечения во многом зависит от чувствительности опухоли к нему. Поэтому химиотерапия обычно назначается после проведения гистологического анализа тканей опухоли.
Кроме того, после операции по удалению опухоли головного мозга также может быть рекомендована лучевая терапия. Раковые клетки, благодаря своему активному метаболизму, более восприимчивы к радиации по сравнению со здоровыми клетками. Этот вид терапии используется не только при злокачественных, но и при доброкачественных опухолях, если они распространяются на участки головного мозга, что делает операцию невозможной.
Риски проведения операции
Риски, связанные с удалением опухоли головного мозга, в значительной степени зависят от размеров образования и его расположения в мозговой ткани. Не менее важным фактором является вовлеченность сосудов в патологический процесс. Если опухоль небольшая и находится в безопасной зоне, вероятность осложнений во время операции минимальна. Однако, если предстоит удаление крупного новообразования, риск значительно возрастает.
Таким образом, перед проведением хирургического вмешательства крайне важно получить консультацию квалифицированных специалистов. Современные технологии и методы позволяют существенно снизить риски, связанные с удалением опухолей.
Прогноз
Состояние пациента после удаления опухоли головного мозга определяется характеристиками новообразования, квалификацией хирурга и особенностями реабилитационного процесса. Около 60 % пациентов полностью восстанавливают свои функции. Психические расстройства возникают крайне редко и могут проявляться в течение трех лет после операции. Лишь в 6 % случаев наблюдаются нарушения мозговой активности, что приводит к утрате навыков самообслуживания и способности к общению.
В зависимости от состояния здоровья пациента ему может быть назначена степень инвалидности, установлены ограничения в трудовой деятельности и продлен больничный лист. Выживаемость после хирургического вмешательства во многом зависит от возраста пациента и типа новообразования.
Стоимость и отзывы
Цена операции определяется индивидуально для каждого пациента и зависит от множества факторов. В зарубежных медицинских учреждениях стоимость процедуры составляет около 25 тысяч долларов, в то время как в российских клиниках она примерно равна 8 тысячам. Эндоскопическое вмешательство обойдется в сумму около 1,5-2 тысяч долларов.
Отзывы о хирургическом удалении опухоли головного мозга в основном положительные, особенно если операцию проводит опытный хирург. Тем не менее, не все мнения являются благоприятными, так как некоторые пациенты сталкиваются с трудностями в ведении обычной жизни. Кроме того, иногда возникают рецидивы и осложнения.
Психологическая поддержка пациентов
Операция на головном мозге может вызывать не только физические, но и эмоциональные и психологические изменения, которые требуют внимания и поддержки со стороны медицинского персонала, семьи и друзей.
Во-первых, важно понимать, что после операции пациенты могут испытывать широкий спектр эмоций, включая страх, тревогу, депрессию и даже чувство утраты. Эти чувства могут быть вызваны как самим фактом хирургического вмешательства, так и последствиями, которые могут возникнуть в результате операции, такими как изменения в когнитивных функциях, моторике или эмоциональном состоянии.
Поддержка может включать в себя различные подходы, такие как индивидуальная психотерапия, групповые занятия или поддержка со стороны социальных работников. Психотерапия может помочь пациентам справиться с их страхами и тревогами, а также научить их стратегиям преодоления стресса. Группы поддержки, в свою очередь, предоставляют возможность общаться с другими людьми, которые переживают аналогичные испытания, что может значительно снизить чувство одиночества и изоляции.
Кроме того, важно, чтобы семья и близкие люди пациента были вовлечены в процесс восстановления. Они могут оказать значительную эмоциональную поддержку, помогая пациенту адаптироваться к изменениям в его жизни. Обсуждение чувств и переживаний в кругу семьи может укрепить связи и создать атмосферу доверия и понимания.
Также стоит отметить, что медицинские учреждения часто предлагают программы поддержки, которые могут включать в себя консультации с психологами или психиатрами, а также различные терапевтические мероприятия, такие как арт-терапия или занятия по релаксации. Эти программы могут помочь пациентам не только справиться с эмоциональными трудностями, но и улучшить общее качество жизни после операции.
В заключение, поддержка является неотъемлемой частью процесса восстановления после операции на головном мозге. Она помогает пациентам справиться с эмоциональными и психологическими последствиями, а также способствует более успешной реабилитации и адаптации к новой жизни. Важно, чтобы пациенты и их близкие знали о доступных ресурсах и не стеснялись обращаться за помощью, когда это необходимо.
Современные технологии в нейрохирургии
Введение в современные технологии нейрохирургии
Современные технологии в нейрохирургии значительно изменили подход к диагностике и лечению опухолей головного мозга. Применение высоких технологий позволяет не только повысить эффективность операций, но и минимизировать риски для пациента. В последние годы наблюдается активное внедрение новых методов и инструментов, которые делают нейрохирургию более безопасной и менее инвазивной.
Микрохирургия
Микрохирургия является одним из ключевых направлений в нейрохирургии. Она включает использование микроскопов и специализированных инструментов, что позволяет хирургу работать с высокой точностью на уровне клеток и тканей. Это особенно важно при удалении опухолей, расположенных в сложных анатомических областях, где риск повреждения здоровых тканей и нервов высок.
Навигационные системы
Современные навигационные системы, основанные на принципах компьютерной томографии (КТ) и магнитно-резонансной томографии (МРТ), позволяют нейрохирургам точно планировать операции и отслеживать положение инструментов в реальном времени. Эти системы помогают минимизировать травматизацию тканей и повышают точность удаления опухолей, что особенно важно при работе с опухолями, расположенными вблизи критически важных структур мозга.
Стереотаксическая хирургия
Стереотаксическая хирургия представляет собой метод, который использует трехмерные координаты для точного доступа к опухоли. Этот подход позволяет проводить операции с минимальным разрезом, что значительно сокращает время восстановления пациента и снижает риск послеоперационных осложнений. Стереотаксическая техника также используется для биопсии опухолей, что позволяет получить образцы тканей для дальнейшего анализа без необходимости в открытой операции.
Лазерная хирургия
Лазерная хирургия становится все более популярной в нейрохирургии. Лазеры позволяют удалять опухоли с высокой точностью, минимизируя повреждение окружающих тканей. Лазерное воздействие также способствует коагуляции сосудов, что снижает риск кровотечений во время операции. Этот метод особенно эффективен для удаления опухолей, расположенных в труднодоступных местах.
Интраоперационная нейромониторинг
Интраоперационный нейромониторинг — это метод, который позволяет контролировать функциональное состояние нервной системы во время операции. С помощью электрофизиологических исследований хирурги могут отслеживать работу нервов и предотвращать их повреждение. Это особенно важно при удалении опухолей, расположенных вблизи моторных и сенсорных зон мозга.
Роботизированные системы
Роботизированные системы в нейрохирургии становятся все более распространенными. Они обеспечивают хирургу дополнительную точность и контроль, позволяя выполнять сложные манипуляции с минимальным вмешательством. Роботы могут выполнять задачи, требующие высокой точности, что снижает риск ошибок и улучшает результаты операций.
Заключение
Современные технологии в нейрохирургии открывают новые горизонты в лечении опухолей головного мозга. Инновационные методы и инструменты позволяют проводить операции с высокой точностью, минимизируя риски и улучшая качество жизни пациентов. Внедрение новых технологий продолжает развиваться, что обещает еще более эффективные и безопасные подходы к лечению нейрохирургических заболеваний в будущем.
Исследования и новые методы лечения
Современная нейрохирургия активно развивается, и новые исследования в области удаления опухолей головного мозга открывают перспективы для более эффективного и безопасного лечения. Одним из ключевых направлений является использование минимально инвазивных методов, таких как стереотаксическая хирургия и эндоскопическая нейрохирургия. Эти подходы позволяют уменьшить травматичность операций, сократить время восстановления и снизить риск осложнений.
Стереотаксическая хирургия включает в себя использование трехмерной визуализации для точного наведения инструментов на опухоль. Это позволяет хирургу точно определить местоположение опухоли и минимизировать повреждение окружающих здоровых тканей. В последние годы активно развиваются технологии, такие как магнитно-резонансная томография (МРТ) в реальном времени, которая позволяет отслеживать изменения в ходе операции и корректировать действия хирурга.
Эндоскопическая нейрохирургия, в свою очередь, использует специальные инструменты и камеры, которые вводятся через небольшие разрезы. Это позволяет удалять опухоли, находящиеся в труднодоступных местах, таких как основание черепа или внутри желудочков мозга, с минимальным воздействием на окружающие структуры.
Кроме того, в последние годы наблюдается рост интереса к использованию адъювантной терапии, такой как радиотерапия и химиотерапия, в сочетании с хирургическим вмешательством. Исследования показывают, что комбинированный подход может значительно повысить шансы на полное удаление опухоли и снизить вероятность рецидива. Например, применение стереотаксической радиохирургии, такой как система Гамма-нож, позволяет воздействовать на опухоль высокими дозами радиации с минимальным воздействием на окружающие ткани.
Также стоит отметить, что генетические исследования опухолей открывают новые горизонты для персонализированного лечения. Анализ молекулярных характеристик опухолей помогает врачам выбирать наиболее эффективные методы лечения и предсказывать ответ на терапию. Это особенно важно для высокозлокачественных форм опухолей, таких как глиобластома, где традиционные методы лечения могут быть недостаточно эффективными.
В заключение, исследования в области удаления опухолей головного мозга продолжают развиваться, предлагая новые методы и подходы, которые делают лечение более эффективным и безопасным. С каждым годом появляются новые технологии и методы, которые позволяют нейрохирургам достигать лучших результатов и улучшать качество жизни пациентов.