Расслаивающая аневризма аорты — это серьезное состояние, угрожающее жизни, требующее внимательного изучения. В статье мы рассмотрим классификацию расслаивающих аневризм аорты, что поможет медицинским специалистам точнее диагностировать и оценивать тяжесть заболевания. Знание типов и характеристик аневризм способствует выбору оптимального лечения и профилактике осложнений, что повышает шансы на успешное восстановление пациентов.
МКБ-10
Врачи подчеркивают важность правильной классификации расслаивающей аневризмы аорты для выбора оптимальной тактики лечения. Существуют несколько классификаций, наиболее известной из которых является классификация по Stanford. Она делит аневризмы на типы A и B, в зависимости от вовлечения восходящей аорты. Тип A требует экстренного хирургического вмешательства, тогда как тип B может быть лечен консервативно или с помощью эндоваскулярных методов. Кроме того, врачи отмечают, что ранняя диагностика и четкая оценка состояния пациента играют ключевую роль в снижении смертности и осложнений. Современные методы визуализации, такие как КТ и МРТ, значительно улучшили возможности диагностики, позволяя врачам более точно определять тип аневризмы и планировать лечение.

Общие сведения
Расслаивающая аневризма аорты представляет собой продольное расслоение стенки аорты, которое может происходить как в дистальном, так и в проксимальном направлении на различной длине. Это состояние возникает из-за разрыва внутренней оболочки аорты, что приводит к проникновению крови в толщу измененного среднего слоя. При этом расширение аорты может быть умеренным или вовсе отсутствовать, поэтому данное состояние часто называют расслоением аорты.
Наиболее часто аневризмы формируются в тех участках аорты, которые наиболее подвержены гемодинамическим нагрузкам: около 70% случаев наблюдается в восходящей части аорты, в нескольких сантиметрах от аортального клапана, 10% — в дуге аорты, и 20% — в нисходящей части, ниже устья левой подключичной артерии. Расслаивающая аневризма аорты считается угрожающим жизни состоянием, так как существует риск массивного кровотечения при разрыве аорты или острого нарушения кровоснабжения жизненно важных органов (сердца, мозга, почек и других) из-за окклюзии крупных артерий. Обычно это расслоение возникает у людей в возрасте 60-70 лет, причем мужчины страдают от него в 2-3 раза чаще, чем женщины.
| Классификация | Тип | Описание |
|---|---|---|
| Стэнфордская | Тип А | Расслоение затрагивает восходящую аорту (независимо от того, распространяется ли оно на дугу или нисходящую аорту). Наиболее опасный тип, требующий немедленного хирургического вмешательства. |
| Тип В | Расслоение не затрагивает восходящую аорту, начинается дистальнее левой подключичной артерии. Обычно лечится консервативно или эндоваскулярно. | |
| ДеБейки | Тип I | Расслоение начинается в восходящей аорте и распространяется на дугу и нисходящую аорту. |
| Тип II | Расслоение ограничено восходящей аортой. | |
| Тип III | Расслоение начинается в нисходящей аорте (дистальнее левой подключичной артерии) и распространяется дистально. | |
| По времени возникновения | Острая | Симптомы появились менее 14 дней назад. |
| Хроническая | Симптомы появились более 14 дней назад. | |
| По наличию осложнений | Осложненная | Присутствуют признаки ишемии органов, разрыва, тампонады сердца, почечной недостаточности и т.д. |
| Неосложненная | Отсутствуют вышеперечисленные осложнения. |
Причины
Патология возникает в результате заболеваний и состояний, которые приводят к дегенеративным изменениям в мышечных и эластичных структурах средней оболочки аорты (медиа). К факторам риска расслоения аневризмы аорты относятся пожилой возраст (старше 60-70 лет), травмы грудной клетки и третий триместр беременности у женщин старше 40 лет. Основные причины включают:
- Постоянно повышенное артериальное давление. Наибольший риск расслоения аорты связан с хронической артериальной гипертензией (70-90% случаев), которая вызывает гемодинамическое напряжение и постоянную травматизацию аорты.
- Наследственные нарушения соединительной ткани. Расслаивающая аневризма может возникнуть как осложнение таких синдромов, как синдром Марфана, синдром Тернера и синдром Элерса-Данлоса.
- Заболевания сердечно-сосудистой системы. В группе риска находятся пациенты с аортальными пороками, коарктацией аорты, выраженным атеросклерозом аорты и системными васкулитами.
- Перенесенные операции на сердце и аорте. В ранний и поздний послеоперационный период после хирургических вмешательств, таких как протезирование аортального клапана или резекция аорты, существует повышенный риск расслаивания аневризм. Ятрогенные расслаивающие аневризмы могут быть связаны с техническими ошибками при проведении аортографии, баллонной дилатации и канюляции аорты для обеспечения искусственного кровообращения.

Патогенез
В большинстве случаев основным патогенетическим механизмом является разрыв интимы, что приводит к образованию внутристеночной гематомы. Примерно в 10% ситуаций расслаивающая аневризма аорты может быть вызвана кровоизлиянием в медиа, возникающим из-за спонтанного разрыва капилляров, расположенных в стенке аорты. Распространение интрамуральной гематомы в пределах медиа обычно приводит к последующему разрыву интимы, однако это может произойти и без него (в 3-13% случаев). В редких ситуациях расслоение аорты может возникать в результате проникновения атеросклеротической язвы.
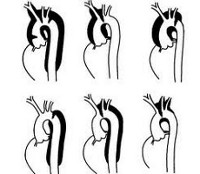
Классификация
Согласно классификации ДеБейки, выделяют три типа расслоения аорты:
- I – разрыв интимы в восходящей части аорты, при этом расслоение распространяется на грудной и брюшной отделы;
- II – разрыв и расслоение ограничены только восходящим отделом аорты;
- III – разрыв интимы в нисходящей аорте, расслоение может распространяться на дистальные участки брюшной аорты, а иногда и ретроградно на дугу и восходящую часть.
Стэнфордская классификация делит расслаивающие аневризмы аорты на тип A — с проксимальным расслоением, затрагивающим восходящий отдел, и тип B — с дистальным расслоением дуги и нисходящей части аорты. Тип A отличается более высокой вероятностью возникновения ранних осложнений и значительной летальностью до госпитализации. По течению расслаивающие аневризмы аорты могут быть острыми (от нескольких часов до 1-2 дней), подострыми (от нескольких дней до 3-4 недель) и хроническими (продолжаются несколько месяцев).

Симптомы
Клинические проявления данного заболевания зависят от наличия и распространенности расслоения аорты, а также от внутристеночной гематомы, сдавления и окклюзии аортальных ветвей, что приводит к ишемии жизненно важных органов. Существует несколько вариантов развития расслаивающей аневризмы аорты: формирование обширной непрорвавшейся гематомы; расслоение стенки с прорывом гематомы в просвет аорты; расслоение стенки с прорывом гематомы в окружающие ткани; разрыв аорты без расслоения стенки.
Для расслаивающей аневризмы аорты характерно внезапное начало, которое может имитировать симптомы различных сердечно-сосудистых, неврологических и урологических заболеваний. Расслоение аорты проявляется резким нарастанием интенсивной, раздирающей боли, которая может иррадиировать в широкую область (за грудину, между лопатками, вдоль позвоночника, в эпигастральную область и поясницу), мигрируя по ходу расслоения. Также наблюдается повышение артериального давления, за которым следует его снижение, асимметрия пульса на верхних и нижних конечностях, обильное потоотделение, слабость, цианоз и двигательное беспокойство. Большинство пациентов с расслаивающей аневризмой аорты погибает в результате осложнений.
Неврологические проявления данной патологии могут включать ишемическое поражение головного или спинного мозга (гемипарез, параплегия), периферическую нейропатию и нарушения сознания (обмороки, кома). Расслаивающая аневризма восходящей аорты может приводить к ишемии миокарда, сдавлению органов средостения (что проявляется охриплостью, дисфагией, одышкой, синдромом Горнера и синдромом верхней полой вены), а также к развитию острой аортальной регургитации, гемоперикарда и тампонады сердца. Расслоение стенок нисходящей грудной и брюшной части аорты может проявляться тяжелой вазоренальной гипертензией, острой почечной недостаточностью, острой ишемией органов пищеварения, мезентериальной ишемией и острой ишемией нижних конечностей.
Диагностика
При подозрении на расслаивающую аневризму аорты требуется незамедлительная и тщательная оценка состояния пациента. Ключевыми методами диагностики, которые позволяют визуализировать изменения в аорте, являются рентгенография грудной клетки, эхокардиография (как трансторакальная, так и чреспищеводная), ультразвуковая допплерография, магнитно-резонансная томография и компьютерная томография грудной и брюшной аорты, а также аортография.
- Рентгенография грудной клетки. Этот метод помогает выявить признаки спонтанного расслоения аорты, такие как увеличение аорты и верхнего средостения (в 90% случаев), изменение контуров аорты или средостения, наличие плеврального выпота (чаще слева), а также снижение или отсутствие пульсации расширенной аорты.
- ЭхоКГ. Трансторакальная и чреспищеводная эхокардиография позволяют оценить состояние грудной аорты, обнаружить отслоившийся лоскут интимы, различить истинный и ложный каналы, а также оценить работоспособность аортального клапана и степень атеросклеротического поражения аорты.
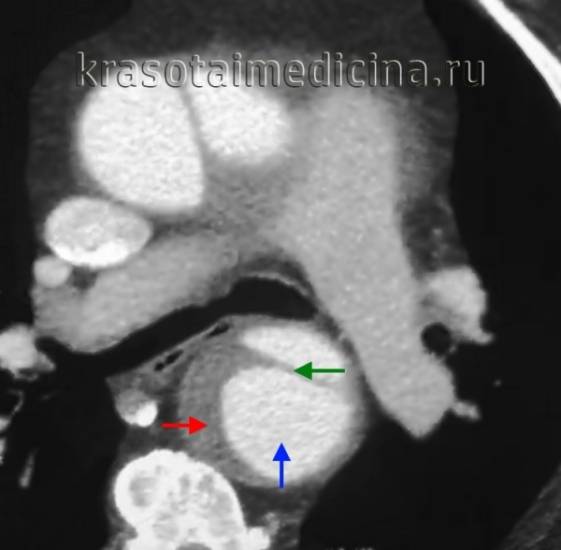
- Томография. Проведение КТ и МРТ при расслаивающей аневризме аорты требует, чтобы состояние пациента было стабильным для транспортировки и выполнения процедуры. КТ используется для выявления интрамуральной гематомы и прорастания атеросклеротических язв в грудной части аорты. МРТ позволяет без применения внутривенного контрастирования точно определить место разрыва интимы, направление расслоения в ложном канале, оценить вовлеченность основных ветвей аорты и состояние аортального клапана.
- Аортография. Этот инвазивный, но высокочувствительный метод исследования расслаивающей аневризмы аорты позволяет визуализировать место начального разрыва, локализацию и протяженность расслоения, истинные и ложные просветы, наличие проксимальной и дистальной фенестрации, а также оценить работоспособность аортального клапана и коронарных артерий, целостность ветвей аорты.
Важно проводить дифференциальную диагностику расслаивающей аневризмы аорты с острым инфарктом миокарда, окклюзией мезентеральных сосудов, почечной коликой, инфарктом почки, тромбоэмболией бифуркации аорты, острой аортальной недостаточностью без расслоения аорты, нерасслаивающей аневризмой грудной или брюшной аорты, инсультом и опухолью средостения.
Лечение расслаивающей аневризмы аорты
Пациенты с осложненной аневризмой аорты подлежат экстренной госпитализации в кардиохирургическое отделение. На начальном этапе лечения рекомендуется консервативная терапия для предотвращения дальнейшего прогрессирования расслоения стенки сосуда и стабилизации состояния пациента. В рамках терапии проводятся следующие мероприятия:
- Интенсивная терапия. Основная цель — устранение болевого синдрома с помощью ненаркотических и наркотических анальгетиков, а также восстановление пациента из шокового состояния и снижение артериального давления. Важно осуществлять мониторинг гемодинамических показателей, сердечного ритма, объема диуреза, центрального венозного давления и давления в легочной артерии. При значительной гипотонии необходимо быстрое восстановление объема циркулирующей крови с помощью внутривенной инфузии растворов.
- Медикаментозное лечение. Это основной метод терапии для большинства пациентов с неосложненными расслаивающими аневризмами типа B (с дистальным расслоением), а также при стабильном изолированном расслоении дуги аорты и хроническом неосложненном расслоении. Если терапия оказывается неэффективной, наблюдается прогрессирование расслоения или возникают осложнения, а также для пациентов с острым проксимальным расслоением стенки аорты (типа A), после стабилизации состояния требуется экстренное хирургическое вмешательство.
- Оперативное лечение. При расслаивающей аневризме аорты выполняется резекция поврежденного участка аорты с надрывом, удаление интимального лоскута, ликвидация ложного просвета и восстановление иссеченного фрагмента аорты, иногда с одновременной реконструкцией нескольких ветвей аорты, используя методы протезирования или сближения концов. В большинстве случаев операции проводятся в условиях искусственного кровообращения. При наличии показаний могут быть выполнены вальвулопластика или протезирование аортального клапана, а также реимплантация коронарных артерий.
Прогноз и профилактика
При отсутствии адекватного лечения расслаивающей аневризмы аорты уровень смертности остается высоким, достигая 90% в течение первых трех месяцев. После хирургического вмешательства выживаемость пациентов с расслоением типа A составляет 80%, а с типом B – 90%. В целом, долгосрочный прогноз является благоприятным: десять лет после диагностики выживает около 60% пациентов. Профилактика возникновения расслаивающей аневризмы аорты включает в себя контроль за состоянием сердечно-сосудистой системы. Для предотвращения расслоения аорты необходимо регулярное наблюдение у кардиолога, мониторинг артериального давления и уровня холестерина в крови, а также периодическое ультразвуковое исследование аорты.
Это заболевание представляет собой экстренное состояние, требующее как хирургического, так и терапевтического вмешательства, а уровень смертности без лечения в течение первого года превышает 90%.
Процесс расслоения начинается с повреждения внутреннего слоя сосуда и может прогрессировать до линейного разрыва средней оболочки стенки. В таблице ниже представлены основные предрасполагающие факторы.
Классификация расслаивающей аневризмы аорты
Существует три основных классификации: Дебейки, Стэнфорда и описательная. При расслоении, которое затрагивает восходящую часть или дугу аорты, необходимо экстренное хирургическое вмешательство. В случае, если расслоение локализуется в нижней части аорты, рекомендуется применять консервативные методы лечения.
Симптомы и признаки расслаивающей аневризмы аорты
Боль в грудной клетке. В классическом варианте она проявляется внезапно, характеризуясь интенсивной болью, которая преимущественно локализуется в передней части грудной клетки и может отдавать в область между лопатками. В отличие от острого инфаркта миокарда, эта боль достигает максимальной силы сразу после начала. Локализация боли в передней части грудной клетки может указывать на расслоение верхней части аорты, тогда как иррадиация в межлопаточную область может свидетельствовать о расслоении нижней части аорты. Пациенты часто описывают эту боль как разрывающую, режущую или кинжальную.
Внезапная смерть или шок. Эти состояния обычно возникают в результате разрыва аорты или тампонады перикарда.
Застойная сердечная недостаточность. Она развивается при остром нарушении функции аортального клапана и/или инфаркте миокарда.
- Инсульт или острая ишемическая болезнь сердца в конечностях на фоне компрессии или расслоения.
- Параплегия с потерей чувствительности из-за окклюзии артерий спинного мозга.
- Инфаркт миокарда: чаще всего наблюдается в области правой коронарной артерии.
Расслоение аорты может протекать без выраженного болевого синдрома.
Важно выяснить, есть ли в анамнезе у пациента артериальная гипертензия, наличие шумов в сердце или порок аортального клапана. Предыдущие рентгенографические данные легких могут оказаться полезными для сравнения с результатами исследования на момент поступления.
Осмотр при расслаивающей аневризмы аорты
У большинства пациентов, поступающих на лечение, диагностируется артериальная гипертензия. Гипотензия, напротив, чаще встречается при расслоении верхней части аорты (в 20-25% случаев) и может быть вызвана потерей крови, острой недостаточностью аорты (что иногда приводит к сердечной недостаточности) или тампонадой.
Измерение артериального давления проводится на обеих руках, а также внимательно оценивается пульс на периферических сосудах. Изменение характера пульса или его отсутствие может свидетельствовать о расширении области расслоения.
При аускультации возможно выявление регургитации на аортальном клапане, а также иногда слышен шум трения перикарда. Разрыв нижней части аорты и прорыв крови в левую плевральную полость могут привести к притуплению звука в нижних отделах левых легких, что можно определить с помощью перкуссии.
Неврологические нарушения могут возникать из-за расслоения сонной артерии, компрессии (гемиплегия) или окклюзии артерии спинного мозга (параплегия с сенсорными нарушениями).
- Врожденные сосудистые патологии (двустворчатый аортальный клапан)
- Воспалительные процессы в стенках сосудов (коарктация аорты)
- Гигантоклеточный артериит
- Артериит Такаясу
- Болезнь Бехчета
- Сифилис
- Травмы при торможении (автодорожные травмы)
- Травмы (падение с высоты)
- Беременность
- Ятрогенные осложнения (катетеризация)
- Кардиохирургические операции
Синдром Марфана: расстояние между пальцами, разведенными в стороны, превышает рост; расстояние от лобковой кости до стопы больше, чем от лобковой кости до верха головы; наблюдаются западение грудины, сколиоз, готическое нёбо, вывих хрусталика вперед, расширение грудной части аорты или недостаточность аортального клапана, а также повышение уровня гидроксипролена в моче (в некоторых случаях).
Дифференциальная диагностика
Боль в области груди иногда может быть неверно интерпретирована как признак острого инфаркта миокарда. Однако следует помнить, что острое расслоение аневризмы аорты также может проявляться подобным образом. Важно тщательно исследовать наличие других симптомов и признаков, указывающих на расслоение аневризмы аорты, поскольку применение тромболитической терапии у таких пациентов может привести к серьезным последствиям.
Практическое замечание
Одностороннее ослабление мышц языка, возникшее в результате автомобильной травмы, может свидетельствовать о хлыстовой травме и указывать на возможность расслоения сонной артерии.
Расслаивающая аневризма аорты: методы исследования
ЭКГ. Изменения могут отсутствовать или быть неспецифическими (например, гипертрофия левого желудочка, изменения в сегменте 7 или зубце 7). Важно обратить внимание на признаки острого инфаркта миокарда (если расслоение аорты затрагивает устье правой коронарной артерии, это может привести к развитию нижнего инфаркта миокарда).
Обзорная рентгенография. Изменений может не быть, однако при ретроспективном анализе они почти всегда выявляются. Необходимо осуществлять целенаправленный поиск рентгенографических признаков, таких как расширение средостения, нечеткие контуры или выпячивание дуги аорты, размытые контуры аорты, а также отслоение (>5 мм) кальцифицированной внутренней оболочки от наружного контура аорты. При возможности следует сравнивать новые снимки с предыдущими.
Анализы крови: общий анализ крови, уровень мочевины и электролитов, сердечные ферменты, группа крови и резус-фактор. Современные моноклональные антитела позволяют выявить тяжелые цепи гладкомышечного миозина и дифференцировать расслоение аорты от острого инфаркта миокарда.
Диагностика расслаивающей аневризмы аорты
Эхокардиография Трансторакальная эхокардиография используется для выявления расширения устья аорты, недостаточности аортального клапана, а также для диагностики выпота или тампонады перикарда. Чреспищеводная эхокардиография считается более предпочтительным методом, так как она позволяет более детально исследовать восходящую и нисходящую части аорты, выявлять повреждения внутренней оболочки аорты, анализировать устья коронарных артерий в контексте отслоения аорты и предоставляет информацию о недостаточности аортального клапана. Однако этот метод не дает возможности оценить дистальную часть восходящей аорты и проксимальный участок дуги аорты.
МРТ-ангиография является «золотым стандартом» в диагностике. Этот метод сочетает в себе все преимущества чреспищеводной эхокардиографии и дополнительно позволяет получить четкие изображения всех участков верхней и нижней частей дуги аорты, а также сосудов, отходящих от аорты. Изображения могут быть представлены как в виде отдельных фрагментов, так и в формате трехмерной реконструкции. Однако у этого метода есть и некоторые недостатки, такие как:
- необходимость наличия в стационаре квалифицированных специалистов, что увеличивает стоимость исследования;
- невозможность проведения процедуры при наличии имплантированных металлических конструкций (например, искусственных водителей ритма или сердечных клапанов);
- сложность мониторинга состояния нестабильного пациента в кабинете МРТ, что может представлять угрозу для его жизни.
Истинный и ложный просвет можно различить по направлению потоков контрастного вещества, а также по местам входа и выхода на поврежденном сосуде, а также по местам прорыва в перикард или плевральную полость. Однако этот метод не позволяет увидеть повреждения аортального клапана, которые могут сопровождать расслоение верхней части аорты.
Ангиография. При введении контрастного вещества через бедренную или подмышечную артерии можно наблюдать разделение крови на два потока, недостаточность аортального клапана, вовлечение ветвей аорты и непосредственно место разрыва внутренней оболочки. Этот инвазивный метод сопряжен с высоким риском осложнений у пациентов с повышенным риском. В настоящее время ангиография постепенно уступает место КТ, МРТ и чреспищеводной эхокардиографии.
Выбор метода диагностики
Подтверждение или опровержение диагноза расслоения аорты.
Является ли участок расслоения ограниченным лишь нисходящей частью аорты или же он распространяется на дугу и верхнюю часть аорты?
Необходимо установить протяженность дефекта, а также определить места входа и выхода, а также наличие или отсутствие тромбов.
Следует также выявить недостаточность аортального клапана, вовлечение коронарных сосудов и наличие выпота в полости перикарда.
Расслаивающая аневризма аорты: лечение
Стабилизация состояния пациента
При подозрении на расслаивающую аневризму аорты пациента необходимо немедленно госпитализировать в отделение, где доступны все необходимые реанимационные мероприятия.
Первым шагом является обеспечение венозного доступа с использованием широкопроходного катетера, например, «Венфлон» серого цвета.
Затем следует взять образцы крови для общего анализа, определения уровня мочевины и электролитов, а также для определения группы крови, резус-фактора и совместимости.
Если диагноз подтверждается или возникают сердечно-сосудистые осложнения, пациента переводят в отделение интенсивной терапии, где катетеризируют артерию (предпочтительно лучевую, но в случае повреждения подключичной артерии лучше использовать бедренную артерию), центральную вену и мочевой пузырь.
- Необходимо срочно скорректировать артериальное давление.
- Обеспечить адекватное обезболивание.
План лечения зависит от типа расслоения и его воздействия на состояние пациента. Основные принципы терапии можно сформулировать следующим образом.
- Пациенты с вовлечением верхней части аорты нуждаются в срочном хирургическом вмешательстве и снижении артериального давления.
- Пациенты с расслоением нисходящей части аорты могут получать консервативное медикаментозное лечение с тщательным контролем артериального давления.
С появлением новых данных о применении сосудистых стентов рекомендации по окончательному лечению могут быть пересмотрены. Показания для хирургического вмешательства и его принципы:
- Вовлечение восходящей аорты.
- Наружный разрыв.
- Вовлечение артерий.
- Противопоказания к медикаментозной терапии.
- Прогрессирование состояния (постоянная боль, увеличение зоны гематомы на рентгенограммах).
Цель хирургического вмешательства — замена верхней части аорты, что поможет предотвратить ретроградное расслоение и тампонаду сердца, являющуюся основной причиной летального исхода. В некоторых случаях может потребоваться протезирование аортального клапана, если он не имеет структурных аномалий (например, двухстворчатый клапан или синдром Марфана). Показания и принципы консервативного медикаментозного лечения:
Медикаментозная терапия показана при:
- неосложненном расслоении типа В;
- стабильной изолированной расслаивающей аневризме дуги аорты;
- хронической (>2 недель) стабильной расслаивающей аневризме типа В.
У пациентов с артериальной гипертензией начальная терапия направлена на снижение артериального давления и уменьшение сократимости миокарда, чтобы предотвратить разрыв. Необходимо обеспечить адекватное обезболивание, строгий постельный режим и полное спокойствие.
Контроль артериального давления. Систолическое давление должно быть снижено до 100-120 мм рт. ст.
Лечение начинается с внутривенного введения β-адреноблокаторов для снижения частоты сердечных сокращений до 60-70 ударов в минуту.
Если эта цель достигнута, но артериальное давление остается высоким, вводят вазодилататоры, такие как нитропруссид натрия. Использование вазодилататоров без β-адреноблокаторов может увеличить сократимость миокарда и скорость нарастания давления, что теоретически может способствовать распространению расслоения.
Возможно, потребуется усиление антигипертензивной терапии с добавлением других препаратов, таких как блокаторы медленных кальциевых каналов, α-адреноблокаторы и ингибиторы АПФ.
Пациентам с недостаточностью аортального клапана и застойной сердечной недостаточностью противопоказаны препараты, угнетающие миокард. Контроль артериального давления осуществляется исключительно с помощью вазодилататоров.
Гипотензия может быть вызвана кровотечением или тампонадой.
В таких случаях проводят реанимационные мероприятия, включая быстрое внутривенное введение жидкости. Для мониторинга центрального венозного давления и контроля инфузионной терапии устанавливают катетер Суона-Ганца.
При наличии признаков аортальной регургитации или тампонады необходимо срочно провести эхокардиографию и вызвать хирурга для консультации.
Показания и принципы проведения интервенционной терапии
В настоящее время наблюдается рост публикаций и отчетов о сериях наблюдений, которые показывают положительные результаты (как прогностические, так и симптоматические) при применении внутрисосудистых стентов у пациентов с расслоением аорты типа В и менее обширным расслоением типа А.
Согласно последним исследованиям, установка внутрисосудистых стентов рекомендуется для закрытия выхода в ложную полость и расширения сжатого просвета сосуда. Эта процедура может быть показана в следующих случаях:
- нестабильное расслоение типа В;
- синдром нарушения перфузии;
- рутинное применение при расслоении типа В (в стадии исследования).
Тампонада сердца. При относительно стабильном состоянии пациента следует избегать перикардиоцентеза, так как эта процедура может привести к коллапсу. Пациента необходимо как можно быстрее доставить в операционную для хирургического вмешательства. Перикардиоцентез оправдан только в тех случаях, когда тампонада сопровождается электромеханической диссоциацией и остановкой сердца.
Долгосрочная терапия должна быть направлена на строгий контроль артериального давления.
Прогноз
При отсутствии медицинского вмешательства смертность от расслаивающей аневризмы аорты достигает примерно 20-30% в первые 24 часа и 65-75% в течение двух недель.
Если заболевание затрагивает только нисходящую аорту, показатели краткосрочной выживаемости улучшаются и могут составлять до 80%. Однако у 30-50% пациентов наблюдается прогрессирование расслоения, даже при интенсивной медикаментозной терапии, и им требуется хирургическое вмешательство.
Операционная смертность колеблется от 10% до 25% и зависит от состояния пациента перед операцией. Ожидаемая выживаемость после операции составляет 75%.
Аорта – это основная кровеносная артерия в человеческом организме. При изменениях в структуре соединительной ткани стенок этого сосуда может возникнуть расширение определенного участка – аневризма аорты. Пациенты с такой патологией должны находиться под постоянным наблюдением в медицинских учреждениях и регулярно проходить обследования для контроля за развитием заболевания.
Дефекты на стенках магистрального сосуда могут возникать по различным причинам, но все они ведут к истончению сосудистой стенки и потере ее эластичности. Это может привести к разрыву аневризмы и, как следствие, к внутреннему кровотечению, которое часто заканчивается летальным исходом.
Классификация аневризм аорты
Выпячивание всех слоев или расслоение стенки сосудов может возникать в аорте в различных ее участках. В зависимости от локализации выделяют несколько основных патологий:
- Аневризма грудной аорты;
- Аневризма брюшной аорты;
- Аневризма дуги аорты.
Наиболее часто встречается аневризма в брюшной части аорты, которая формируется ниже ответвления почечных артерий. Часто на фоне серьезных сердечно-сосудистых заболеваний развивается аневризма грудной аорты.
Дефекты на стенках дуги аорты встречаются реже, но при этом симптомы заболевания проявляются ярко и болезненно. Аневризмы аорты могут иметь различные формы:
- Мешковидные аневризмы, которые выпячиваются на стенке сосуда в определенном месте, не затрагивая более половины диаметра кровеносной магистрали. В этом случае расслоение стенки сосуда практически не наблюдается. Характерной чертой является наличие четко выраженных частей: шейки и купола.
- Веретенообразные аневризмы, формирующиеся в результате равномерного выпячивания стенки сосуда по всему диаметру.
- Расслаивающиеся аневризмы, при которых расслоение стенок сосуда приводит к выпячиванию в одну сторону. Образовавшиеся полости заполняются кровью.
В зависимости от особенностей формирования патологического образования выделяют следующие виды аневризмы аорты:
- Истинная аневризма аорты возникает, когда патология затрагивает все слои стенки сосуда.
- Псевдоаневризма развивается на фоне пульсирующей гематомы, при этом происходит расслоение стенок сосуда. Внешней стенкой аневризмы становится соединительная ткань, окружающая аорту, а внутренней – отложения из образовавшихся сгустков крови.
Совет! Важно правильно определить тип аневризмы и оценить ее размер во время диагностики. Только обладая этой информацией, врач сможет назначить адекватное лечение.
Причины развития заболевания
Существует множество факторов, способствующих развитию аневризмы аорты. Эти образования можно классифицировать на врожденные и приобретенные. Врожденные аневризмы обычно возникают на фоне определенных генетических заболеваний, которые передаются по наследству. Наиболее распространенные причины включают:
- Синдром Марфана;
- Синдром Элерса-Данлоса;
- Фиброзную дисплазию;
- Дефицит эластина.
Реже аневризмы связаны с врожденными аномалиями, к которым относятся:
- Двойная сосудистая дуга;
- Гипоплазия — недоразвитие кровеносного сосуда в период внутриутробного развития;
- Незаросший боталлов проток, который должен закрываться сразу после рождения, соединяя легочный ствол с аортой.
Также многие специалисты связывают развитие аневризмы с инфекционными заболеваниями, такими как сифилис или туберкулез. Однако в настоящее время такие случаи встречаются довольно редко, так как современные методы диагностики и своевременное лечение позволяют избежать серьезных осложнений.
Кроме того, установлено, что факторы, способствующие образованию аневризмы на стенке главной артерии, могут включать:
- Грибковые инфекции;
- Закрытые травмы, которые могут привести к расслоению стенок;
- Инфекции после операций.
Тем не менее, основной причиной возникновения аневризмы считается атеросклероз, который развивается на протяжении жизни человека, особенно при неправильном питании и длительном курении.
Холестериновые бляшки, накапливаясь на внутренней стенке артерий, ухудшают их эластичность и способствуют образованию аневризм. Риск развития данной патологии также увеличивается при гипертонии, особенно опасны колебания артериального давления, которые могут привести к разрыву.
Симптомы заболевания и диагностика
От расположения аневризмы на стенке сосуда и её размеров зависят проявления аневризмы аорты. Небольшие образования диаметром до 5,5 см, как правило, не вызывают никаких заметных симптомов. В большинстве случаев такие аневризмы выявляются случайно во время профилактических медицинских осмотров.
Рекомендация! Даже для небольших аневризм необходимо назначить соответствующее консервативное лечение, чтобы предотвратить их увеличение и избежать хирургического вмешательства в будущем.
Дискомфорт начинает ощущаться по мере роста аневризмы, когда она начинает давить на окружающие ткани аорты и нервные окончания. С увеличением образования болевые ощущения усиливаются и могут указывать на риск разрыва.
При аневризме грудного отдела могут проявляться следующие симптомы:
- Боль в области груди и спины, которая чаще всего бывает постоянной и тянущей, но иногда может проявляться в виде приступов;
- Одышка даже при незначительных физических нагрузках, что может привести к сердечной недостаточности;
- Затрудненное дыхание в положении лежа;
- Сухой кашель;
- Трудности при глотании;
- Осиплость голоса;
- Храп.
Важно помнить следующее:
- При аневризме дуги аорты болевые ощущения наиболее выражены в области груди и могут иррадиировать в шею и верхнюю часть спины;
- При аневризме верхней части грудной аорты ощущается постоянная тяжесть за грудиной;
- При аневризме нижней части грудной аорты боль сосредоточена в межлопаточной области.
Аневризма брюшной аорты считается особенно опасной, так как её разрыв часто приводит к летальному исходу. О её развитии могут свидетельствовать распирающие боли в нижней части живота, которые трудно локализовать при осмотре. Эти боли могут быть как постоянными, так и приступообразными. При увеличении аневризмы брюшной аорты могут проявляться следующие симптомы:
- Распространение болей на поясницу, конечности и ягодицы;
- Ощущение пульсации в паху, особенно заметное при расслоении стенки аорты и наличии крупной аневризмы;
- Ощущение холода в конечностях и посинение пальцев ног, что является первым признаком некроза тканей.
Рекомендация! При появлении описанных симптомов, даже в легкой форме, необходимо немедленно обратиться к врачу. Правильная диагностика позволит назначить адекватное лечение и избежать серьезных осложнений.
Разрыв аневризмы аорты, достигшей критических размеров, может произойти в любой момент. Его симптомы включают:
- Внезапную острую и невыносимую боль в грудной или брюшной области;
- Сердечную недостаточность;
- Резкое падение артериального давления до критических значений;
- Шок, проявляющийся в неадекватной реакции на окружающее, тахикардии, синюшной бледности кожи и нарушении дыхания.
Рекомендация! При появлении указанных признаков необходимо немедленно вызывать скорую помощь. Любая задержка может угрожать жизни.
Диагностические методы
Лечение аневризмы аорты, независимо от ее типа, особенно в случае наиболее опасного проявления, связанного с расслоением стенок сосудов, оказывается наиболее эффективным на ранних стадиях развития заболевания.
Когда пациент обращается с жалобами, процесс диагностики начинается с составления истории болезни. Врач уточняет наличие наследственных заболеваний, образ жизни пациента и его привычки, которые могут негативно сказываться на здоровье.
После первичного осмотра и выявления признаков, указывающих на возможные проблемы с сосудистыми стенками, проводится более детальная аппаратная диагностика аневризмы аорты. К основным методам, позволяющим установить правильный диагноз и назначить адекватное лечение, относятся:
- Рентгенологическое исследование. Рентгенография в различных проекциях помогает точно определить местоположение аневризмы, которая на снимке выглядит как тень в области проекции главного сосуда.
- Ультразвуковое исследование. Этот метод является наиболее точным для получения информации о наличии образования в области брюшной аорты.
- Компьютерная томография. С помощью этого метода можно получить послойные изображения поврежденной стенки аорты, что позволяет выявить опасное расслоение или критические размеры патологии.
- Эхокардиография. Этот метод позволяет точно диагностировать аневризмы в грудной части аорты.
Если лечение предполагает хирургическое вмешательство, на заключительном этапе для получения окончательных диагностических данных выполняется аортография. Этот метод позволяет определить ключевые параметры аневризмы, такие как:
- Локализация;
- Размеры;
- Тип образования;
- Протяженность повреждения;
- Влияние аневризмы на окружающие анатомические структуры.
Важно помнить, что перед операцией необходимо провести полный комплекс диагностических исследований, так как только всесторонний анализ полученных данных обеспечивает правильное назначение лечения.
Лечение заболевания
При выявлении не угрожающей жизни аневризмы аорты на начальной стадии, рекомендуется применять консервативные методы лечения. Это включает в себя прием специализированных медикаментов, которые помогают снизить артериальное давление и уровень холестерина в крови, что, в свою очередь, замедляет прогрессирование аневризмы.
Для достижения успешных результатов консервативного лечения важно наладить правильное питание и отказаться от курения. Регулярные медицинские обследования также являются обязательными, так как они позволяют контролировать динамику заболевания. Хирургическое вмешательство показано в следующих случаях:
- Для крупных аневризм, превышающих 5,5 см в диаметре;
- Для образований, которые растут и имеют риск разрыва, если их увеличение составляет полсантиметра за полгода.
На сегодняшний день хирургическое лечение включает два основных метода:
- Открытая операция. Она выполняется под общим наркозом и позволяет устранять различные типы аневризм. Современные технологии и оборудование обеспечивают положительный прогноз даже в сложных ситуациях, таких как расслоение стенок сосудов.
- Эндоваскулярное вмешательство, которое предполагает использование катетера и специального имплантата. Этот метод имеет множество противопоказаний и применяется не так часто, особенно если диагностировано расслоение сосудистой стенки.
Опасные осложнения, возникающие при разрыве аневризмы аорты, должны побудить пациента пересмотреть свой образ жизни. Важно строго следовать рекомендациям врачей. Такой подход, при своевременной диагностике, может помочь избежать хирургического вмешательства и сохранить здоровье на долгие годы.
Эпидемиология расслаивающей аневризмы аорты
Расслаивающая аневризма аорты (РАА) представляет собой серьезное и потенциально угрожающее жизни состояние, которое характеризуется разрывом внутреннего слоя аорты и образованием ложного канала между слоями стенки сосуда. Эпидемиология РАА показывает, что это заболевание встречается относительно редко, однако его последствия могут быть катастрофическими, что делает его важной темой для изучения.
По данным различных исследований, заболеваемость РАА составляет от 2 до 3 случаев на 100 000 человек в год. Важно отметить, что это заболевание чаще встречается у мужчин, чем у женщин, с соотношением 3:1. Пик заболеваемости наблюдается в возрасте от 60 до 70 лет, хотя случаи РАА могут встречаться и у более молодых пациентов, особенно при наличии предрасполагающих факторов.
Среди факторов риска, способствующих развитию РАА, можно выделить:
- Гипертония: Высокое артериальное давление является основным фактором риска, способствующим повреждению стенки аорты и развитию аневризмы.
- Атеросклероз: Наличие атеросклеротических изменений в сосудах также увеличивает вероятность развития РАА.
- Генетические заболевания: Некоторые наследственные синдромы, такие как синдром Марфана и синдром Элерса-Данлоса, значительно повышают риск развития аневризм.
- Курение: Курение табака связано с увеличением вероятности развития сердечно-сосудистых заболеваний, включая РАА.
- Травмы: Открытые и закрытые травмы грудной клетки могут привести к повреждению аорты и развитию расслаивающей аневризмы.
Существуют также данные о влиянии расовых и этнических факторов на заболеваемость РАА. Например, исследования показывают, что чернокожие мужчины имеют более высокий риск развития РАА по сравнению с белыми мужчинами. Это может быть связано с различиями в распространенности гипертонии и других сопутствующих заболеваний.
В заключение, несмотря на то что расслаивающая аневризма аорты является относительно редким заболеванием, ее высокая летальность и серьезные последствия делают важным понимание эпидемиологии этого состояния. Осознание факторов риска и групп высокого риска может способствовать более ранней диагностике и профилактическим мерам, что, в свою очередь, может снизить заболеваемость и смертность от РАА.
Осложнения расслаивающей аневризмы аорты
Расслаивающая аневризма аорты представляет собой серьезное и потенциально угрожающее жизни состояние, которое может привести к множеству осложнений. Эти осложнения могут варьироваться от незначительных до жизнеугрожающих, в зависимости от степени и места расслаивания, а также от времени, прошедшего с момента начала заболевания.
Одним из наиболее серьезных осложнений является разрыв аорты. При разрыве аорты происходит мгновенное и обильное кровотечение, что может привести к шоку и смерти пациента в течение нескольких минут. Разрыв чаще всего происходит в области, где аорта наиболее уязвима, например, в грудной или брюшной части.
Другим важным осложнением является ишемия органов. Расслаивание аорты может привести к нарушению кровоснабжения различных органов, таких как почки, кишечник, конечности и головной мозг. Это может вызвать острое повреждение органов, что требует немедленного медицинского вмешательства. Например, ишемия почек может привести к острому почечному повреждению, а ишемия кишечника может вызвать некроз тканей.
Также стоит отметить риск тромбообразования. В результате расслаивания может образоваться тромб в просвете аорты, что может привести к эмболии. Эмболы могут перемещаться по кровеносной системе и блокировать кровоток в других частях тела, что также может вызвать серьезные осложнения, такие как инсульт или инфаркт миокарда.
Кроме того, у пациентов с расслаивающей аневризмой аорты может развиться синдром компрессии. Это происходит, когда расслаивающая аорта начинает сжимать соседние структуры, такие как трахея, пищевод или нервные волокна, что может привести к затруднению дыхания, дисфагии или неврологическим симптомам.
Наконец, хронические осложнения могут включать развитие артериальной гипертензии и сердечной недостаточности. Постоянное давление на стенки аорты может привести к ее дальнейшему расширению и ухудшению состояния пациента, что требует постоянного мониторинга и лечения.
Таким образом, осложнения расслаивающей аневризмы аорты являются многообразными и могут иметь серьезные последствия для здоровья пациента. Ранняя диагностика и своевременное лечение являются ключевыми факторами в снижении риска этих осложнений и улучшении прогноза для пациентов.
Реабилитация после лечения расслаивающей аневризмы аорты
Реабилитация после лечения расслаивающей аневризмы аорты является важным этапом в восстановлении здоровья пациента и предотвращении возможных осложнений. Процесс реабилитации может варьироваться в зависимости от тяжести состояния, типа проведенного лечения (консервативного или хирургического) и индивидуальных особенностей пациента.
Первоначально после хирургического вмешательства или консервативного лечения пациенту необходимо находиться под наблюдением медицинского персонала в стационаре. В этот период важно контролировать основные жизненные показатели, такие как артериальное давление, частота сердечных сокращений и уровень кислорода в крови. Также проводится оценка состояния аорты с помощью ультразвукового исследования или компьютерной томографии.
После выписки из стационара начинается этап амбулаторной реабилитации, который включает в себя несколько ключевых аспектов:
- Медикаментозная терапия: Пациенту назначаются препараты для контроля артериального давления, предотвращения тромбообразования и улучшения общего состояния сердечно-сосудистой системы. Важно строго следовать рекомендациям врача и не прекращать прием назначенных медикаментов без консультации.
- Физическая активность: Реабилитация включает в себя постепенное увеличение физической активности. Начинать следует с легких прогулок и дыхательных упражнений, постепенно переходя к более интенсивным нагрузкам. Физическая активность помогает улучшить кровообращение, укрепить сердечно-сосудистую систему и повысить общую выносливость.
- Психологическая поддержка: Психологическое состояние пациента также играет важную роль в процессе реабилитации. Стресс и тревога могут негативно сказаться на восстановлении. Рекомендуется участие в группах поддержки или индивидуальные консультации с психологом.
- Диетическое питание: Правильное питание способствует улучшению общего состояния здоровья. Рекомендуется придерживаться диеты, богатой овощами, фруктами, нежирным белком и цельнозерновыми продуктами, а также ограничить потребление соли, сахара и насыщенных жиров.
- Регулярные медицинские осмотры: После лечения необходимо регулярно посещать врача для контроля состояния аорты и общего здоровья. Это поможет своевременно выявить возможные осложнения и скорректировать лечение.
Важно отметить, что реабилитация после расслаивающей аневризмы аорты — это индивидуальный процесс, и его продолжительность может варьироваться от нескольких месяцев до года. Успех реабилитации во многом зависит от соблюдения рекомендаций врача, активного участия пациента в процессе восстановления и наличия поддержки со стороны близких.