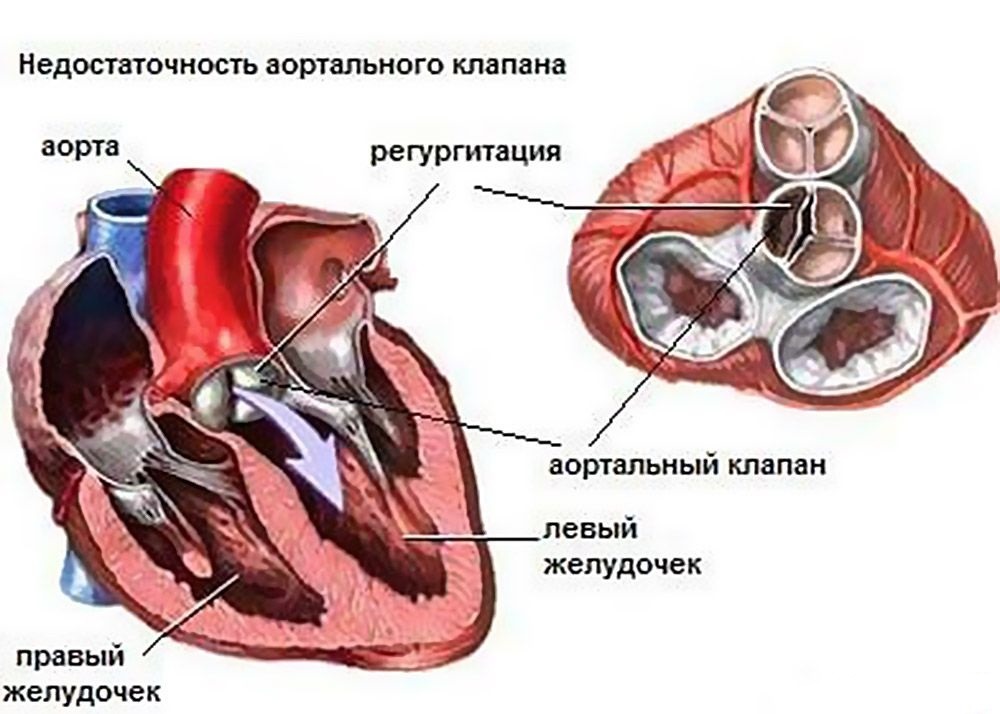
Аортальная регургитация 2 степени — это обратный поток крови из аорты в левый желудочек сердца из-за неполного закрытия аортального клапана. Это состояние может возникать по различным причинам и требует внимательного наблюдения и диагностики. В статье рассмотрим классификацию, причины, симптомы и методы лечения аортальной регургитации. Понимание этой патологии важно для своевременного выявления и предотвращения осложнений, что улучшает качество жизни пациентов.
Виды патологии
Аортальная недостаточность делится на степени в зависимости от объема крови, возвращающейся из аорты в сердце. Выделяют четыре степени этой патологии:
- I степень: струя не выходит за пределы выносящего тракта левого желудочка.
- II степень: струя достигает передней митральной створки.
- III степень: струя доходит до уровня сосочковых мышц.
- IV степень: струя может достигать стенки левого желудочка.
Аортальная регургитация является проявлением клапанной недостаточности и может быть острой или хронической. Острая форма заболевания вызывает резкие изменения в гемодинамике, и без своевременной медицинской помощи возрастает риск кардиогенного шока. Хроническая аортальная недостаточность, в свою очередь, часто протекает без ярко выраженных симптомов. Постепенно развивается дисфункция левого желудочка, вызванная застоем венозной крови в малом круге кровообращения. Также наблюдается поражение коронарных артерий и снижение диастолического артериального давления. Хроническая аортальная регургитация приводит к постепенному ухудшению сократимости левого желудочка.
Аортальная регургитация 2 степени представляет собой состояние, при котором кровь частично возвращается из аорты в левый желудочек сердца во время диастолы. Врачи отмечают, что данное заболевание может развиваться в результате различных причин, включая пороки сердца, инфекционные процессы или дегенеративные изменения. На этой стадии симптомы могут быть минимальными или вовсе отсутствовать, что затрудняет диагностику. Однако при углубленном обследовании специалисты могут выявить характерные изменения на эхокардиограмме. Важно, что при отсутствии лечения состояние может прогрессировать, что приведет к ухудшению функции сердца. Врачи подчеркивают необходимость регулярного мониторинга и, в некоторых случаях, хирургического вмешательства для предотвращения серьезных осложнений.
https://youtube.com/watch?v=rH2K_Ym7tR8
Причины
Аортальная регургитация может возникать по ряду причин:
- Инфекционный эндокардит;
- Ревматические заболевания;
- Изменения, связанные с атеросклерозом;
- Кардиосклероз, развившийся после инфаркта миокарда;
- Аутоиммунные расстройства (например, острая ревматическая лихорадка, системная красная волчанка, ревматоидный артрит и другие);
- Врожденные дефекты (например, аортальный клапан с двумя створками вместо трех или значительный дефект межжелудочковой перегородки);
- Сифилитические поражения клапанов;
- Травмы грудной клетки, приводящие к разрыву мышечных волокон;
- Поражение аортального клапана миксомой сердца.
| Аспект | Описание | Значение для пациента |
|---|---|---|
| Что такое аортальная регургитация? | Состояние, при котором аортальный клапан не закрывается полностью, и часть крови из аорты возвращается обратно в левый желудочек сердца во время диастолы. | Приводит к перегрузке левого желудочка объемом, что со временем может вызвать его расширение и нарушение функции. |
| Что означает «2 степень»? | Умеренная степень регургитации. Это означает, что объем крови, возвращающейся в левый желудочек, является значительным, но еще не критическим. | Симптомы могут быть минимальными или отсутствовать, но требуется регулярное наблюдение и, возможно, медикаментозное лечение для предотвращения прогрессирования. |
| Причины возникновения | Ревматическая лихорадка, инфекционный эндокардит, врожденные пороки клапана (например, двустворчатый аортальный клапан), аневризма аорты, гипертония, травмы. | Понимание причины помогает в выборе тактики лечения и профилактике дальнейшего повреждения клапана. |
| Симптомы | На ранних стадиях часто бессимптомно. По мере прогрессирования могут появиться одышка (особенно при нагрузке), утомляемость, сердцебиение, боли в груди (стенокардия), головокружение, обмороки. | Симптомы указывают на степень компенсации сердца и необходимость более активного лечения. |
| Диагностика | Эхокардиография (УЗИ сердца) является основным методом. Также могут использоваться ЭКГ, рентген грудной клетки, МРТ сердца, катетеризация сердца. | Точная диагностика позволяет оценить степень регургитации, размеры камер сердца и функцию желудочков, что важно для определения прогноза и тактики лечения. |
| Лечение | На 2 степени часто консервативное: медикаментозная терапия (бета-блокаторы, ингибиторы АПФ, диуретики) для контроля артериального давления и уменьшения нагрузки на сердце. Регулярное наблюдение. | Цель лечения – замедлить прогрессирование заболевания, облегчить симптомы и предотвратить развитие осложнений. В некоторых случаях может потребоваться хирургическое вмешательство (замена или пластика клапана). |
| Прогноз | При умеренной регургитации и адекватном лечении прогноз обычно благоприятный. Однако требуется постоянный контроль, так как заболевание может прогрессировать. | Регулярное наблюдение у кардиолога и соблюдение рекомендаций врача критически важны для поддержания качества жизни и предотвращения серьезных осложнений. |
Симптоматика
Хроническая аортальная недостаточность возникает, когда нарушается работа левого желудочка сердца. Основные симптомы включают:
- одышку (сначала она проявляется только при физической активности, но по мере ухудшения состояния может возникать и в покое);
- брадикардию, которая чаще всего наблюдается ночью;
- стенокардию (встречается реже).
Острая форма заболевания проявляется следующими признаками:
- сильной одышкой;
- обморочными состояниями;
- болями в груди;
- общей слабостью.
Острая аортальная регургитация, возникающая из-за недостаточности клапана, имеет схожие симптомы с расслоением аорты. Поэтому при наличии указанных выше признаков необходимо срочно обратиться за медицинской помощью.
Существуют также дополнительные симптомы, указывающие на недостаточность аортального клапана:
- ритмичные изменения (пульсация) цвета языка, неба, миндалин и ногтей;
- колебания в размере зрачков — их сужение и расширение;
- выраженный пульс в височных, сонных и плечевых артериях;
- бледность кожных покровов.
Если вы заметили у себя подобные симптомы, важно обратиться к кардиологу. Аортальная недостаточность, как и другие сердечно-сосудистые заболевания, требует своевременной диагностики.
Диагностика
Предварительно диагноз можно заподозрить, основываясь на жалобах пациента и результатах объективного осмотра.
Для подтверждения наличия регургитации на аортальном клапане применяются следующие методы исследования:
- ЭКГ. На электрокардиограмме могут быть выявлены неспецифические признаки: гиперфункция левого желудочка (отклонение электрической оси сердца влево и увеличение амплитуды R-зубца в левых грудных отведениях) и возможные ишемические изменения в миокарде (депрессия сегмента ST или инверсия зубца T).
- Обзорная рентгенография органов грудной клетки. В этом случае будет видно увеличение размеров сердца, которое может напоминать «сапог» или «утку». Также могут быть обнаружены отложения кальция на створках клапана и восходящей аорте, аневризма аорты в восходящем отделе и увеличение левого предсердия.
- ЭХО-КГ, или ультразвуковое исследование сердца. Этот метод является наиболее информативным, особенно при использовании доплерографии.
По результатам эхокардиографии можно получить следующие данные:
- Ширину корня аорты;
- Гипертрофию левого желудочка;
- Конечный диастолический объем левого желудочка;
- Наличие перикардита;
- Наличие аневризмы аорты;
- Объем регургитации в левом желудочке и другие параметры.
Частота проведения ЭХО-КГ:
- Если пациенту ставят диагноз первой степени аортальной регургитации, его может интересовать, что это значит. В данном случае локальный заброс крови в левый желудочек минимален, и это не влияет на качество жизни. Если заболевание протекает бессимптомно, а размеры и функции левого желудочка находятся в норме, УЗИ сердца следует проводить раз в год.
- Если имеются клинические проявления и/или объективные изменения в левом желудочке (конечный диастолический размер составляет 60-70 мм) – дважды в год.
- Если конечный диастолический размер левого желудочка превышает 70 мм, это является показанием для консультации с кардиохирургом.
Если информации, полученной при ультразвуковом исследовании сердца с доплерографией, недостаточно, можно использовать:
- магнитно-резонансную томографию;
- радионуклидную ангиографию;
- катетеризацию сердца.
https://youtube.com/watch?v=ujOlIHgPygM
Лечение
Терапия аортальной регургитации имеет две ключевые цели:
- Предотвращение осложнений, таких как сердечная недостаточность и летальный исход.
- Повышение качества жизни пациента.
Консервативное лечение
Медикаментозная терапия направлена на снижение систолического артериального давления и уменьшение объема крови, возвращающейся в сердце.
Эффективными препаратами в данной ситуации являются вазодилятаторы различных групп:
— блокаторы кальциевых каналов (например, нифекард).
Лекарственные средства назначаются в следующих случаях:
- Если имеются противопоказания к хирургическому вмешательству или пациент не желает проходить операцию – препараты могут назначаться на длительный срок.
- При выраженных симптомах сердечной недостаточности или тяжелой регургитации перед операцией – назначаются на короткий срок.
- При наличии выраженных клинических проявлений и дилатации левого желудочка, но с нормальной фракцией выброса – назначаются для замедления прогрессирования заболевания.
Показания к операции:
- Пациенты с фракцией выброса менее 55%, конечным систолическим размером левого желудочка более 55 мм, конечным диастолическим размером левого желудочка более 75 мм, даже при отсутствии явных симптомов.
- Тяжелая симптоматика (признаки проявляются ежедневно при физической нагрузке или выполнении специальных нагрузочных тестов).
- Значительное расширение полости левого желудочка, даже при нормальной фракции выброса.
- Планирование других хирургических вмешательств на сердце и сосудах.
Прогноз и рекомендации
Если у пациента наблюдается аортальная регургитация II (III) степени, и при этом отсутствуют какие-либо симптомы, а функция левого желудочка остается нормальной, то прогноз считается благоприятным. Для людей с I степенью недостаточности аортального клапана вероятность выживания в течение 10 лет может достигать 95 %, в то время как для II (III) степени этот показатель составляет около 50 %. Наиболее неблагоприятный прогноз наблюдается у пациентов с тяжелой, IV степенью аортальной регургитации. Наличие недостаточности левого желудочка, усугубленной ишемией миокарда, значительно увеличивает риск внезапной смерти.
Пациентам с незначительной аортальной регургитацией рекомендуется регулярное наблюдение у кардиолога и ежегодное проведение эхокардиографии. Такие же рекомендации касаются и больных с тяжелой аортальной недостаточностью, если левый желудочек функционирует нормально. В случае выявления расширения корня аорты, необходимо контролировать состояние патологии не реже одного раза в год. Также пациентам советуют вести здоровый образ жизни: избегать алкоголя и курения, следить за весом, минимизировать стресс и переутомление, а также заниматься умеренной физической активностью.
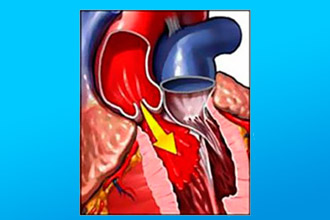
Аортальная регургитация представляет собой гемодинамические нарушения, связанные с неполным закрытием аортального клапана, что приводит к обратному току крови из аорты в левый желудочек во время расслабления сердца (в диастолу). Регургитация аортального клапана не является отдельным заболеванием, а представляет собой функциональное расстройство клапанного аппарата, возникающее на фоне других заболеваний и патологий.
Гемодинамика
Что происходит в организме при нарушении кровотока и какие последствия это может иметь?
- Во время диастолы сердца часть крови (количество зависит от степени регургитации) возвращается в левый желудочек (ЛЖ). Таким образом, в ЛЖ одновременно оказывается кровь, поступающая из левого предсердия, и кровь, которая вернулась, что приводит к увеличению общего объема крови.
- Эти изменения вызывают повышение давления на стенки ЛЖ, что требует от него большей силы для выталкивания крови в систолу.
- В результате этого развивается расширение и гипертрофия левого желудочка, что является компенсаторной реакцией на увеличенный объем крови.
- В дальнейшем это может привести к относительной недостаточности митрального клапана (двустворчатый клапан между левым предсердием и левым желудочком) и перегрузке левого предсердия.
Классификация по степеням
В зависимости от длины регургитирующей струи аортальную регургитацию можно разделить на три степени:
- Первая степень аортальной регургитации (незначительная или приклапанная) – струя имеет длину до 5 мм от створок аортального клапана;
- Вторая степень аортальной регургитации (умеренная) – струя достигает длины от 5 до 10 мм и касается створок митрального клапана;
- Третья степень аортальной регургитации (выраженная) – струя превышает 10 мм в длину.
Также выделяют четыре степени аортальной регургитации в зависимости от объема крови, возвращающейся в левый желудочек:
- Первая степень – минимальная регургитация, не превышающая 15% от общего объема крови;
- Вторая степень – объем регургитируемой крови составляет от 15% до 30%;
- Третья степень – объем регургитируемой крови варьируется от 30% до 50%;
- Четвертая степень – более половины всего объема крови возвращается в левый желудочек.
Симптомы
Клинические проявления будут различаться в зависимости от того, возникла ли регургитация аорты остро или имеет хронический характер.
Острая регургитация
Острый обратный заброс крови может быть вызван травмой грудной клетки, расслоением восходящей аорты или инфекционным эндокардитом. В такой ситуации происходит резкое увеличение конечного диастолического объема (КДО) в полостях левого и правого желудочков. Сократительная способность сердца, то есть сердечный выброс, резко снижается, поскольку компенсаторные механизмы не успевают сработать в столь короткий срок.
Среди симптомов можно выделить:
- Резкую бледность кожи;
- Сильную слабость;
- Падение артериального давления;
- Одышку.
Помимо признаков сердечной недостаточности, возникает застой в легких, что приводит к отеку, проявляющемуся следующими симптомами:
- Затрудненное и шумное дыхание;
- Кашель с пенистой мокротой, возможны примеси крови;
- Цианоз губ;
- Глухие сердечные тоны;
- В легких слышны влажные хрипы по всем полям.
Хроническая аортальная регургитация
В данном случае данная патология может долгое время (более 10 лет) оставаться незамеченной, так как все изменения происходят постепенно. Организм способен долго компенсировать нарушения гемодинамики.
Когда адаптационные механизмы перестают справляться, появляются следующие жалобы:
- Одышка при физической активности;
- Боль в грудной клетке за грудиной, напоминающая стенокардию.
Кроме того, можно наблюдать следующие объективные симптомы:
- Бледность кожи;
- Покачивание головы, синхронизированное с пульсацией;
- Аускультативно: II тон над областью аорты усиливается и может звучать как хлопок;
- Высокое систолическое и низкое диастолическое артериальное давление, то есть увеличенное пульсовое давление;
- Усиление верхушечного толчка над левым желудочком;
- Выпячивание грудной клетки слева из-за гипертрофии левого желудочка и западение грудной клетки в области грудины;
-
Видимая пульсация артерий:
-
сонных артерий, или «пляска каротид»;
- пульсация капилляров на ногтях (симптом Квинке);
- пульсация язычка (симптом Мюллера);
- пульсация печени;
- пульсация селезенки (симптом Герхарда);
Также может наблюдаться шум Флинта перед систолой, который выслушивается в области III межреберья слева от грудины.
Прогноз
Прогноз зависит от степени выраженности регургитации и ее формы.
При остром течении регургитации на аорте существует высокая вероятность летального исхода для пациента.
В случае хронической формы прогноз более оптимистичный: около 75% пациентов живут более 5 лет, а свыше половины из них доживает до 10 лет. Однако, если у пациента развиваются осложнения, такие как стенокардия, то риск смерти увеличивается, и она может наступить уже через 4 года. При наличии признаков сердечной недостаточности этот срок сокращается до 2 лет.
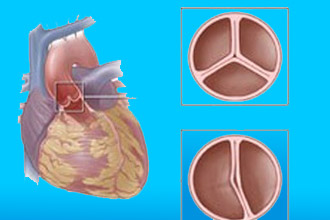
Аорта является самым крупным сосудом в организме. Она соединяется с левым желудочком и обеспечивает кровоснабжение большого круга кровообращения, который охватывает голову, туловище, а также верхние и нижние конечности. В начальной части аорты находятся три полулунные створки, которые играют важную роль в разделении левого желудочка и основного сосуда тела во время расслабления нижней половины сердца.
Закрытие створок аортального клапана может быть нарушено по следующим причинам:
- ревматизм;
- бактериальный эндокардит;
- воспалительные процессы клапана (системные заболевания соединительной ткани);
- миксоматозная дегенерация;
- травматические повреждения;
- врожденные аномалии, при которых имеется две створки вместо трех.
https://youtube.com/watch?v=UIAYxgj921g
Что такое регургитация и чем она опасна?
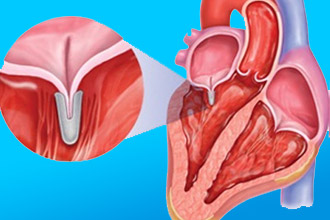
Если три створки аортального клапана не обеспечивают полного закрытия выхода из левого желудочка, это приводит к обратному току крови. Процесс регургитации происходит следующим образом:
- После смыкания створок между ними остается небольшой зазор.
- Давление в желудочке снижается (он оказывается пустым), в то время как в аорте находится кровь, выброшенная во время систолы.
- Кровь, которая должна направляться к периферии, сталкивается с сопротивлением стенок узких артерий. Поскольку желудочек значительно шире, крови легче вернуться, пройдя через неплотно закрытые створки аортального клапана.
- Часть крови возвращается обратно (регургитация), в то время как другая часть продолжает движение по аорте к периферическим сосудам.
- Во время систолы предсердие выталкивает кровь в желудочек, но в нем уже находится кровь, вернувшаяся из аорты.
- Левый желудочек не предназначен для хранения избыточного объема жидкости, что приводит к его растяжению (дилатации). Согласно закону Франка-Старлинга, чем больше миокард растянут, тем сильнее он сокращается, что приводит к увеличению толщины мышечных волокон.
- Это вызывает компенсаторную гипертрофию миокарда левого желудочка.
- Чем больше крови выталкивается, тем больше возвращается из аорты во время диастолы (от 5 до 50%).
- Перерастяжение миокарда приводит к значительной дилатации и дегенеративным изменениям в сердечной мышце.
- Насосная функция левого желудочка значительно ухудшается, и сердце теряет способность выполнять свои функции.
Компенсаторные возможности миокарда довольно велики. Однако после появления клинических симптомов заболевания средняя продолжительность жизни составляет всего 3-7 лет без соответствующего лечения.
Как определить обратный заброс крови в клапане?
Регургитация аортального клапана первой степени обычно не проявляется клиническими симптомами, поэтому обнаружить это заболевание на ранних стадиях можно лишь случайно. Однако на прогрессирование патологии могут указывать определенные признаки.
Пациенты могут отмечать:
- ощущение сердцебиения, усиливающееся в положении лежа и сопровождающееся дискомфортом;
- пульсацию в периферических артериях;
- жгучую, сжимающую боль за грудиной;
- потерю координации в пространстве;
- пульсирующую головную боль;
- предрасположенность к обморокам при сильном стрессе.
При явной декомпенсации могут добавляться:
- одышка;
- сердечная астма;
- отеки, возникающие к вечеру и во второй половине дня.
Во время осмотра следует обратить внимание на:
- бледность кожных покровов;
- видимую пульсацию сонных артерий в положении лежа в верхней части шеи;
- ритмичные движения стенок поверхностных артерий;
- покачивание головы в такт пульсу;
- сужение и расширение зрачков в соответствии с пульсовым ритмом.
Также наблюдаются изменения артериального давления: систолическое может повышаться до 160-180 мм рт. ст., а диастолическое снижаться до 50-30 мм рт. ст.
Если подобные симптомы возникают регулярно, стоит обратиться к кардиологу. Специалист проведет осмотр и назначит дополнительные исследования для подтверждения наличия обратного тока крови. Инструментальные методы для диагностики аортальной регургитации включают:
- электрокардиографию (R(I) > 10 мм, отклонение электрической оси сердца влево, индекс Соколова-Лайона более 35 мм);
- фонокардиографию (затихающий диастолический шум высокой частоты, приглушенные первый и второй тоны);
- рентгенографию (расширение тени сердца влево за счет левого желудочка и дуги аорты);
- эхокардиографию (утолщение задней стенки левого желудочка, усиленные колебания, увеличение амплитуды движений межжелудочковой перегородки);
- доплер-эхокардиографию (измерение степени возврата крови через аортальный клапан);
- аортографию (оценка клапанной дисфункции по степени заполнения контрастным веществом полости левого желудочка).
Степени тяжести аортальной регургитации
| Критерий | Незначительная | Умеренная | Тяжелая |
|---|---|---|---|
| Аортография | Небольшое количество контраста в левом желудочке (ЛЖ) | Левый желудочек слабо контрастирован | Левый желудочек контрастирован на уровне аорты |
| Объем регургитации (мл) | 60 | ||
| Фракция регургитации (%) | 50 | ||
| Площадь отверстия регургитации (см²) | 0,30 |
Что делать при определении патологии?
При обнаружении регургитации на аортальном клапане, особенно у детей, важно оценить уровень риска совместно с врачом и решить, требуется ли хирургическое вмешательство.
Хирургическое вмешательство обязательно в следующих случаях:
- при недостаточности аортального клапана с выраженными симптомами (даже если систолическая функция левого желудочка остается на приемлемом уровне);
- в бессимптомных случаях регургитации с серьезной дисфункцией левого желудочка (фракция выброса 50% и ниже);
- при планировании операций по реваскуляризации миокарда или хирургических вмешательствах на других клапанах у пациентов с аортальной регургитацией.
Оперативное лечение также рекомендуется при значительной дилатации левого желудочка (конечно-систолический размер более 50 мм).
Если симптомы отсутствуют, а результаты инструментальных исследований находятся в пределах следующих значений, хирургическое вмешательство не требуется:
- фракция выброса левого желудочка больше 50%;
- конечный диастолический размер меньше 70 мм;
- конечный систолический размер меньше 50 мм.
В таких случаях достаточно наблюдения и регулярного инструментального контроля степени аортальной регургитации.
Выводы
Аортальная регургитация представляет собой патологическое состояние, которое возникает, когда створки аортального клапана не могут полностью закрыть выход из левого желудочка. Это приводит к тому, что полость желудочка наполняется избыточным объемом крови, что негативно сказывается на его сократительной способности.
Для диагностики регургитации применяются такие методы, как доплер-эхокардиография и аортография, в то время как другие способы могут лишь указывать на косвенные признаки данного состояния.
Даже если исследование показывает регургитацию аортального клапана 2 степени, это не всегда означает необходимость хирургического вмешательства. Однако стоит отметить, что для людей с такой патологией в армии не предусмотрены специальные условия.
При подготовке данного материала использовались различные источники информации.
Факторы риска
Аортальная регургитация 2 степени характеризуется умеренной степенью обратного тока крови из аорты в левый желудочек сердца во время диастолы. Это состояние может развиваться по различным причинам, и понимание факторов риска является ключевым для профилактики и своевременной диагностики заболевания.
Одним из основных факторов риска является возраст. С возрастом увеличивается вероятность развития дегенеративных изменений в аортальном клапане, что может привести к его недостаточности. Кроме того, мужчины чаще подвержены аортальной регургитации, чем женщины, что также следует учитывать при оценке рисков.
Среди заболеваний, способствующих развитию аортальной регургитации, можно выделить аортальный стеноз, ревматическую лихорадку и инфекционный эндокардит. Эти состояния могут повреждать аортальный клапан, что в дальнейшем приводит к его недостаточности. Также стоит отметить, что некоторые врожденные пороки сердца, такие как коарктация аорты или синдром Марфана, могут предрасполагать к развитию аортальной регургитации.
Гипертония является еще одним важным фактором риска. Повышенное артериальное давление увеличивает нагрузку на сердечно-сосудистую систему и может способствовать развитию изменений в аортальном клапане. Лица с длительной гипертензией должны находиться под наблюдением кардиолога для своевременного выявления возможных осложнений.
Кроме того, наличие сердечно-сосудистых заболеваний в анамнезе, таких как ишемическая болезнь сердца или сердечная недостаточность, также увеличивает риск развития аортальной регургитации. Эти состояния могут приводить к изменениям в структуре и функции сердца, что в свою очередь может способствовать недостаточности аортального клапана.
Наконец, образ жизни также играет важную роль в развитии аортальной регургитации. Курение, злоупотребление алкоголем, недостаток физической активности и неправильное питание могут негативно сказаться на состоянии сердечно-сосудистой системы и увеличить риск развития различных сердечно-сосудистых заболеваний, включая аортальную регургитацию.
Таким образом, понимание факторов риска аортальной регургитации 2 степени позволяет не только своевременно диагностировать это состояние, но и предпринимать меры по его профилактике, что может существенно улучшить качество жизни пациентов и снизить вероятность развития серьезных осложнений.
Методы профилактики
Профилактика аортальной регургитации 2 степени включает в себя комплекс мероприятий, направленных на предотвращение прогрессирования заболевания и минимизацию риска осложнений. Основные методы профилактики можно разделить на несколько категорий: изменение образа жизни, медикаментозная терапия и регулярное медицинское наблюдение.
Изменение образа жизни играет ключевую роль в профилактике сердечно-сосудистых заболеваний, включая аортальную регургитацию. Рекомендуется:
- Соблюдение здоровой диеты: Употребление пищи, богатой овощами, фруктами, цельнозерновыми продуктами и нежирными белками, помогает контролировать уровень холестерина и артериальное давление.
- Регулярная физическая активность: Умеренные физические нагрузки, такие как ходьба, плавание или йога, способствуют укреплению сердечно-сосудистой системы и улучшению общего состояния здоровья.
- Отказ от вредных привычек: Курение и чрезмерное употребление алкоголя негативно влияют на здоровье сердца, поэтому их следует избегать.
Медикаментозная терапия может быть назначена для контроля симптомов и замедления прогрессирования аортальной регургитации. Врач может рекомендовать:
- Антигипертензивные препараты: Они помогают контролировать артериальное давление, что снижает нагрузку на сердце.
- Диуретики: Эти препараты могут быть полезны для уменьшения отеков и контроля сердечной недостаточности.
- Бета-блокаторы: Они могут помочь снизить частоту сердечных сокращений и уменьшить потребность сердца в кислороде.
Регулярное медицинское наблюдение является важным аспектом профилактики. Пациенты с аортальной регургитацией 2 степени должны проходить регулярные обследования у кардиолога, включая:
- УЗИ сердца: Этот метод позволяет оценить состояние клапанов и функции сердца, а также выявить возможные изменения в динамике.
- ЭКГ: Электрокардиограмма помогает контролировать сердечный ритм и выявлять возможные аритмии.
- Мониторинг симптомов: Важно обращать внимание на любые изменения в состоянии здоровья, такие как одышка, усталость или отеки, и сообщать об этом врачу.
Таким образом, профилактика аортальной регургитации 2 степени требует комплексного подхода, включающего изменения в образе жизни, медикаментозное лечение и регулярное медицинское наблюдение. Это поможет не только замедлить прогрессирование заболевания, но и улучшить качество жизни пациента.
Современные исследования и перспективы лечения
Аортальная регургитация 2 степени представляет собой состояние, при котором происходит частичный обратный ток крови из аорты в левый желудочек сердца во время диастолы. Это состояние может быть вызвано различными причинами, включая пороки сердца, воспалительные заболевания, а также дегенеративные изменения в аортальном клапане. Важно отметить, что степень регургитации может варьироваться, и 2 степень указывает на умеренную степень обратного тока крови.
Современные исследования в области аортальной регургитации сосредоточены на улучшении диагностики, мониторинга и лечения данного состояния. Одним из ключевых аспектов является использование эхокардиографии для оценки степени регургитации и состояния сердечной мышцы. Эхокардиография позволяет визуализировать анатомию сердца и оценить функциональные параметры, такие как фракция выброса и размеры камер сердца.
В последние годы также наблюдается рост интереса к новым методам лечения аортальной регургитации. Традиционно, при значительной регургитации и наличии симптомов, пациентам может быть рекомендовано хирургическое вмешательство, такое как замена аортального клапана. Однако современные исследования направлены на разработку менее инвазивных методов, таких как транскатетерная аортальная клапанная замена (TAVR), которая может быть применена у пациентов с высоким хирургическим риском.
Кроме того, исследуются новые медикаментозные подходы, направленные на замедление прогрессирования заболевания и улучшение функции сердца. В частности, внимание уделяется использованию антагонистов рецепторов ангиотензина и бета-блокаторов, которые могут помочь в контроле артериального давления и уменьшении нагрузки на сердце.
Перспективы лечения аортальной регургитации также связаны с генетическими исследованиями и пониманием молекулярных механизмов, лежащих в основе заболевания. Это может привести к разработке новых терапевтических стратегий, направленных на коррекцию первопричин регургитации.
В заключение, аортальная регургитация 2 степени является серьезным состоянием, требующим внимательного подхода к диагностике и лечению. Современные исследования открывают новые горизонты в понимании и лечении этого заболевания, что дает надежду на улучшение качества жизни пациентов и снижение риска осложнений.