Инфаркт миокарда (ИМ) — серьезное заболевание, возникающее из-за недостаточного кровоснабжения сердечной мышцы, что может привести к ее повреждению или некрозу. Важным аспектом диагностики ИМ является электрокардиограмма (ЭКГ), позволяющая выявить характерные изменения, свидетельствующие о перенесенном инфаркте. Понимание ЭКГ-признаков этой патологии критично для врачей и медицинских работников, так как это помогает в диагностике и выборе дальнейшей тактики лечения и реабилитации пациентов. В статье рассмотрим ключевые ЭКГ-признаки перенесенного инфаркта миокарда, что повысит осведомленность и улучшит качество медицинской помощи.
В зависимости от стадии
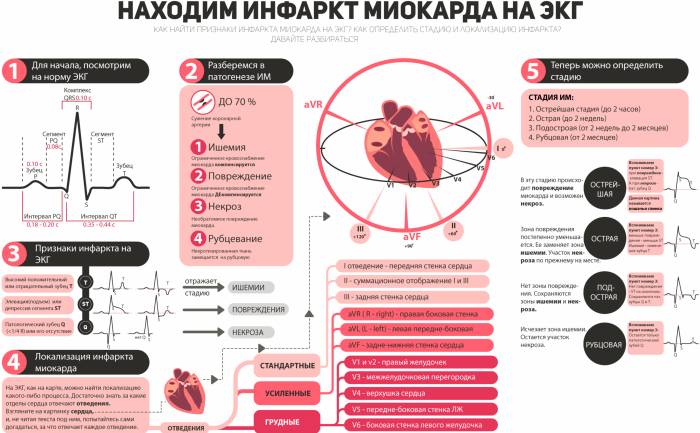
Кардиограмма при инфаркте миокарда позволяет выявить временные изменения, которые имеют строгую последовательность. Электрокардиографическая кривая варьируется в зависимости от стадии заболевания, а также от степени ишемии и некроза.
Инфаркт проходит через несколько стадий, каждая из которых имеет свои особенности.
В первые часы наблюдаются различные уровни повреждения сердечной мышцы из-за ишемии — это острая фаза. Для нее характерны:
- кривая монофазного типа, возникающая в результате слияния сегмента ST с высоким зубцом T — это основной признак на ЭКГ;
- наличие или отсутствие зубца Q, что связано с некротическими изменениями в миокарде;
- исчезновение зубца R, что можно наблюдать, когда на кардиограмме появляется глубокий Q.
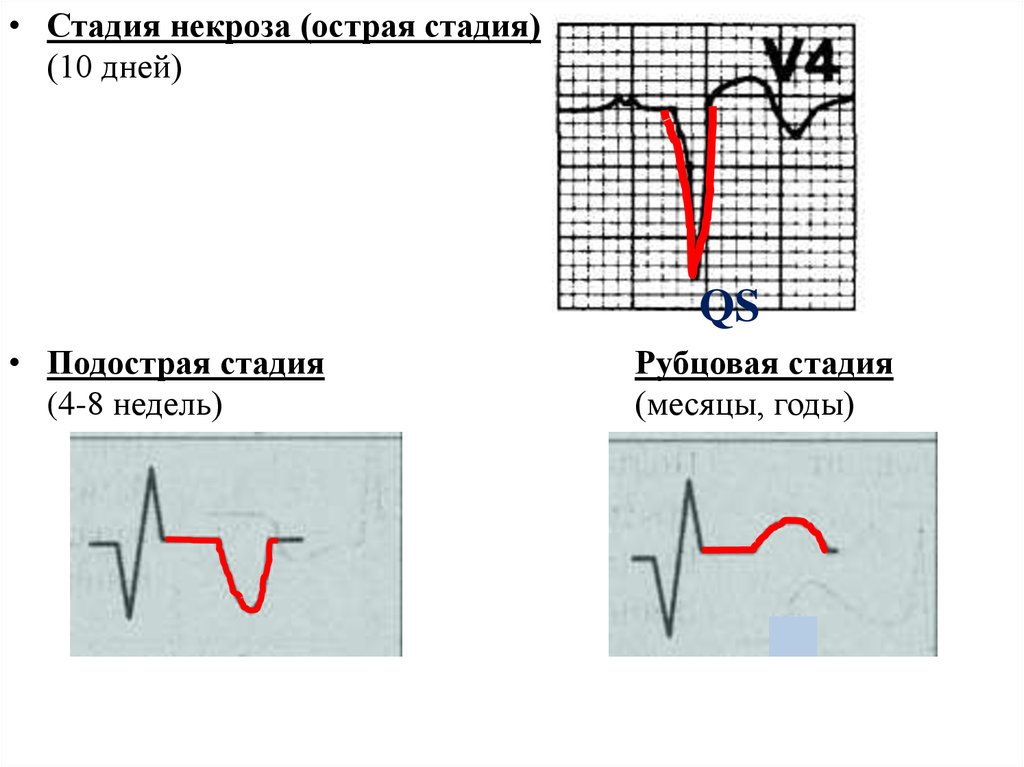
На острой стадии, которая длится от 2 до 10 дней, отмечаются:
- формирование отрицательного зубца T или его полное отсутствие;
- значительное повышение сегмента ST относительно изолинии, находящейся над зоной нарушения кровообращения;
- углубление Q, вплоть до формирования QT-комплекса.
На подострой стадии инфаркта миокарда (30-60 сутки) кардиограмма демонстрирует следующие изменения:
- зубец T опускается ниже изолинии, его амплитуда увеличивается из-за расширения обескровленной области. Нормализация зубца происходит только во второй половине подострой стадии;
- снижение сегмента ST продолжается до завершения подострой стадии;
- для первых трех стадий характерны важные особенности электрокардиографической кривой: подъем ST в отведениях, соответствующих зоне повреждения, и снижение в противоположных участках сердечной мышцы, где наблюдаются ишемические изменения.
На рубцовой стадии (продолжительность 7-90 дней) отмечаются следующие признаки:
- зубец T достигает уровня изолинии или располагается выше;
- если на острой стадии появляется патологический Q, то в рубцовой стадии он сохраняется;
- зубец R становится более выраженным.
Врачи отмечают, что электрокардиограмма (ЭКГ) является важным инструментом для диагностики перенесенного инфаркта миокарда. На ЭКГ можно выявить характерные изменения, такие как наличие патологических зубцов Q, которые указывают на некроз сердечной мышцы. Кроме того, изменения сегмента ST и зубца T могут свидетельствовать о наличии ишемии или других нарушениях. Специалисты подчеркивают, что правильная интерпретация ЭКГ требует опыта и знаний, так как изменения могут варьироваться в зависимости от времени, прошедшего с момента инфаркта, и индивидуальных особенностей пациента. Важно, чтобы врачи учитывали клиническую картину в целом, а не полагались только на ЭКГ, что позволяет более точно оценить состояние пациента и выбрать оптимальную тактику лечения.
В зависимости от размера очага
Электрокардиограмма может варьироваться в зависимости от того, насколько обширно нарушение кровоснабжения затронуло волокна сердечной мышцы.
При ишемии в крупных сосудах поражение обычно бывает значительным, в то время как мини-инфаркты связаны с недостаточным кровоснабжением, вызванным поражением конечных артериальных ветвей.
Определить наличие инфаркта на ЭКГ можно по характерным признакам, которые зависят от его размера:
-
Крупноочаговый трансмуральный инфаркт (при этом типе патологии затрагивается вся толщина стенки сердца):
- отсутствует зубец R;
- Q-зубец расширен и глубок;
- сегмент ST сливается с зубцом T в области ишемии;
- Т-зубец ниже изолинии в подострой стадии.
-
Крупноочаговый субэпикардиальный инфаркт (локализуется в области, прилегающей к эпикарду):
- наблюдается уменьшенный зубец R;
- глубокий и широкий Q-зубец, переходящий в высокий ST;
- Т-зубец отрицательный в подострой стадии.
-
Мелкоочаговый интрамуральный инфаркт (характеризуется локализацией в глубоких слоях сердечной мышцы):
- зубцы R и Q не затрагиваются;
- изменения в сегменте ST отсутствуют;
- в течение 14 дней Т-зубец остается ниже изолинии.
-
Мелкоочаговый субэндокардиальный инфаркт:
- патологии R и Q не наблюдается;
- сегмент ST опускается ниже изолинии на 0,02 mV и более;
- Т-зубец сглажен.
| ЭКГ-признак | Описание | Значение для диагностики |
|---|---|---|
| Патологический зубец Q | Ширина ≥ 0.04 с или глубина ≥ 1/4 высоты зубца R в том же отведении | Указывает на некроз миокарда, формируется через несколько часов/дней после инфаркта |
| Стойкая элевация сегмента ST | Сохраняется более 2 недель после острого инфаркта | Может свидетельствовать о формировании аневризмы левого желудочка |
| Отрицательный зубец T | Глубокий, симметричный, инвертированный зубец T | Отражает ишемию миокарда, может сохраняться длительное время после инфаркта |
| Уменьшение амплитуды зубца R | Снижение высоты зубца R в отведениях, соответствующих зоне инфаркта | Признак потери жизнеспособного миокарда |
| Изменения комплекса QRS | Фрагментация, расширение комплекса QRS | Может указывать на рубцовые изменения в миокарде |
| Блокады ножек пучка Гиса | Впервые возникшие или стойкие блокады | Могут быть следствием повреждения проводящей системы сердца при инфаркте |
При разном расположении инфаркта
Локализация ишемической зоны является важным аспектом, который оказывает влияние на электрокардиографические признаки инфаркта миокарда.
Анализ инфаркта миокарда на ЭКГ проводится с использованием 12 отведений, каждое из которых отвечает за определенный участок сердечной мышцы.
- І — отражает изменения, происходящие в передней и боковой области левого желудочка;
- ІІІ — позволяет оценить состояние задней части диафрагмальной поверхности сердца;
-
ІІ отведение применяется для подтверждения данных, полученных из І или ІІІ отведений.
-
aVL (усиленное от левой руки) — помогает выявить изменения на боковой стенке левого желудочка;
- aVF (усиленное от правой ноги) — отвечает за заднюю часть диафрагмальной поверхности;
-
aVR (усиленное от правой руки) — хотя и считается менее информативным, может использоваться для оценки инфарктных изменений в межжелудочковой перегородке и нижне-боковых отделах левого желудочка.
-
V1, V2 — изменения в межжелудочковой перегородке;
- V3 — передняя стенка;
- V4 — верхушечная локализация инфаркта;
- V5, V6 — боковая часть левого желудочка.
Передний или переднеперегородочный
При данной локализации поражения на электрокардиограмме изменения интерпретируются следующим образом:
- В отведениях I, II стандартного и aVL наблюдается зубец Q, а также единый сегмент ST с зубцом Т;
- В отведениях III стандартного и aVF происходит переход ST в расположенный ниже линии Т-зубец;
- В грудных отведениях 1, 2, 3, а также при переходе на 4 грудное отсутствует R, и сегмент ST располагается выше линии на 0,2-0,3 см и более;
- В отведениях aVR и грудных 4, 5, 6 фиксируются следующие изменения: зубец Т уплощен, а сегмент ST смещен вниз.
Боковой
Электрокардиограмма (ЭКГ) при инфаркте с боковой локализацией демонстрирует увеличение и углубление Q-зубца, а также подъем сегмента ST, который соединяется с Т-зубцом. Данные изменения можно увидеть в III стандартном, 5, 6 грудных и aVF отведениях.
Передне задний или комбинированный
Оценка комбинированного Q-инфаркта осуществляется в отведениях: I, III, aVL, aVF, 3, 4, 5 и грудных. На электрокардиограмме инфаркт проявляется следующими признаками:
- Q-волна имеет увеличенную ширину и глубину;
- сегмент S-T значительно приподнят над базовой линией;
- положительная волна T соединяется с сегментом S-T.
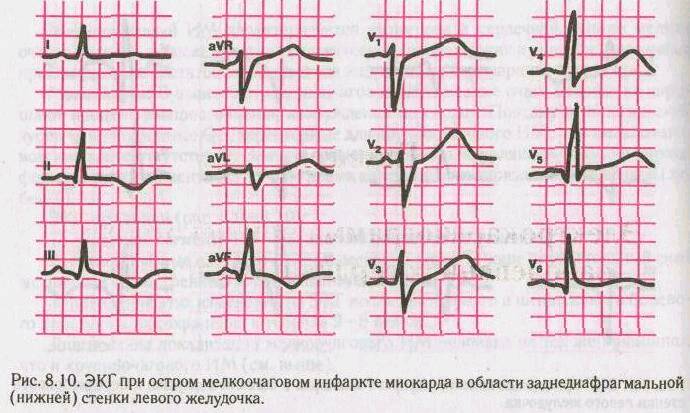
Задний или диафрагмальный
При диафрагмальной локализации инфаркта на электрокардиограмме можно наблюдать следующие характеристики:
- В отведениях II, III и aVF: широкий комплекс Q, положительный зубец Т, а также подъем сегмента ST;
- В отведении I: сегмент ST опускается ниже базовой линии;
- В ряде случаев во всех грудных отведениях отмечаются изменения зубца Т, проявляющиеся в виде отрицательной деформации и снижением сегмента ST.
Межжелудочковой перегородки
Поражение межжелудочковой перегородки в результате инфаркта на электрокардиограмме (ЭКГ) проявляется углублением зубца Q, а также подъемом сегментов T и ST в отведениях, которые отражают состояние передней части перегородки (I, aVL, 1, 2 грудные отведения). В случае ишемии задней части перегородки (в 1 и 2 грудных отведениях) можно наблюдать: увеличение зубца R, атриовентрикулярную блокаду различной степени и небольшое смещение сегмента ST ниже изолинии.
Передний субэндокардиальный
Данный тип инфаркта проявляется определенными изменениями на электрокардиограмме:
- в отведениях I, aVL и 1-4 грудных — положительный зубец Т, его высота превышает высоту зубца R;
- в стандартных отведениях II и III — плавное снижение сегмента ST, отрицательное положение зубца Т и низкий уровень R;
- в 5 и 6 грудных отведениях — разделение зубца Т на положительную и отрицательную части.
Задний субэндокардиальный
При субэндокардиальной локализации инфаркта миокарда на ЭКГ в отведениях II, III, aVF и 5, 6 грудных наблюдаются следующие изменения: амплитуда зубца R снижается, зубец Т становится положительным, а затем сегмент ST начинает опускаться.
Инфаркт правого желудочка
Поскольку правый и левый желудочки сердца получают кровь из одних и тех же коронарных артерий, при инфаркте в правой части могут наблюдаться изменения и в передней области левого желудочка.
Использование электродов для диагностики редко позволяет точно выявить инфаркт правого желудочка, даже при добавлении дополнительных электродов. В таких случаях предпочтительнее применять ультразвуковую диагностику, так как она более информативна.
Хотя электрокардиограмма предоставляет важную информацию, она не является единственным методом, на который следует полагаться при диагностике инфаркта. Важно учитывать не только изменения на кардиограмме, но и клинические проявления, а также уровни кардиоспецифических ферментов, таких как МВ-КФК, КФК, ЛДГ и другие. Только наличие двух или более признаков позволяет с высокой степенью уверенности установить диагноз.
Инфаркт миокарда (ИМ) представляет собой острую форму ишемической болезни сердца, возникающую из-за резкого нарушения кровоснабжения сердечной мышцы, вызванного тромбообразованием на фоне атеросклероза в одной из коронарных артерий. Это приводит к некрозу (гибели) определенного количества сердечных клеток. Изменения, связанные с этим заболеванием, можно зафиксировать на кардиограмме. Существует несколько типов инфаркта: мелкоочаговый – затрагивает менее половины толщины стенки; крупноочаговый – более половины; трансмуральный – поражает все слои миокарда.
https://youtube.com/watch?v=BlMr1WTbyZ4
Признаки патологии на пленке
Электрокардиография на сегодняшний день является одним из самых значимых и доступных методов для диагностики инфаркта миокарда. Исследование проводится с использованием электрокардиографа — устройства, которое преобразует электрические сигналы, исходящие от сердца, в графическую запись на пленке. Полученные данные анализирует врач, который формирует предварительное заключение.
К основным диагностическим признакам ЭКГ при инфаркте миокарда можно отнести:
- Отсутствие зубца R в тех отведениях, где находится область инфаркта.
- Наличие патологического зубца Q, который считается таковым, если его высота превышает одну четвертую амплитуды R, а ширина составляет более 0,03 секунды.
- Подъем сегмента ST над поврежденной зоной сердечной мышцы.
- Смещение ST ниже изолинии в отведениях, противоположных пораженному участку (дискордантные изменения). Рисунок к пунктам 3 и 4:
- Отрицательный зубец T в области инфаркта.
Может ли ЭКГ не показать инфаркт
Существуют случаи, когда признаки инфаркта миокарда на электрокардиограмме могут быть нечеткими или полностью отсутствовать. Это может происходить не только в первые часы, но и в течение суток после начала заболевания. Причиной такого явления являются участки миокарда, такие как задняя стенка левого желудочка и его верхние отделы спереди, которые не фиксируются на стандартной 12-отведенной ЭКГ. Поэтому для получения характерной картины инфаркта миокарда требуется проведение электрокардиограммы в дополнительных отведениях, таких как по Небу, по Слапаку или по Клетену. Кроме того, для диагностики применяют кардиовизор — устройство, позволяющее выявлять скрытые патологические изменения в миокарде.
Определение стадии
Ранее выделяли четыре стадии инфаркта миокарда:
В современных классификациях первая стадия называется острым коронарным синдромом (ОКС).
| Стадия и ее продолжительность | ЭКГ-признаки |
|---|---|
| ОКС (2-4 часа) | 1. Повышение высоты зубца Т (острый и заостренный). 2. Смещение сегмента ST вверх (элевация) или вниз (депрессия) относительно изолинии. 3. Слияние сегмента ST и зубца T. |
| Острая (1-2 недели, максимум 3) | 1. Патологический зубец Q или QS. 2. Уменьшение амплитуды зубца R. 3. Смещение сегмента ST ближе к изолинии. 4. Формирование зубца T (в основном отрицательного, «коронарный Т»). |
| Подострая (от 2 недель до 1,5-2 месяцев) | 1. Патологический зубец Q или QS. 2. Сегмент ST на уровне изолинии. 3. Уменьшение глубины зубца T, который ранее был отрицательным. |
| Рубцевание | 1. Патологический зубец Q или QS сохраняется. 2. Сегмент ST на уровне изолинии. 3. Зубец T может быть: отрицательным, изоэлектрическим или слабоположительным. |
К характеристикам первых трех стадий относятся реципрокные изменения – при сравнении в отведениях, противоположных месту патологического процесса, наблюдаются обратные отклонения (элевация вместо депрессии, положительный Т вместо отрицательного).
Фото с расшифровкой
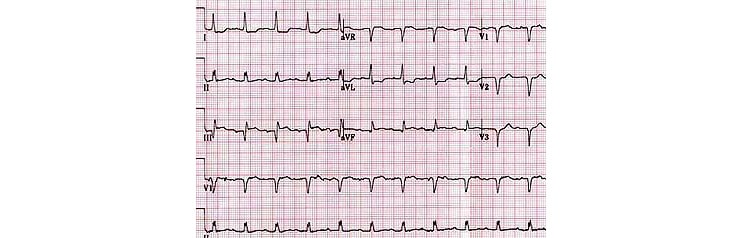
Рис. 1. Острый коронарный синдром.
Рис. 2. Острый коронарный синдром-2.
Рис. 3. Острый инфаркт миокарда.
Рис. 4. Подострый инфаркт миокарда.
Рис. 5. Стадия рубцевания.
Как определить очаг инфаркта по ЭКГ
Каждое отведение на электрокардиограмме (ЭКГ) отражает изменения, происходящие в определенных участках сердечной мышцы. Чтобы лучше понять, как локализуется инфаркт миокарда по ЭКГ, рассмотрим соответствие между областями сердца и отведениями:
- І – левый желудочек (ЛЖ) спереди и сбоку;
- ІІ – подтверждает І или ІІІ отведение;
- ІІІ – диафрагмальная поверхность, сзади;
- aVL – боковая стенка ЛЖ;
- aVF – аналогично ІІІ;
- V1, V2 – межжелудочковая перегородка;
- V3 – передняя стенка;
- V4 – верхушка;
- V5, V6 – боковая поверхность ЛЖ;
- V7, V8, V9 – задняя часть ЛЖ.
Отведение по Небу:
- A – передняя стенка ЛЖ;
- I – нижнебоковая стенка;
- D – боковая и задняя стенки;
- V3R, V4R – правый желудочек (ПЖ).
| Локализация | Инфаркт на ЭКГ |
|---|---|
| Межжелудочковая перегородка (МЖП) спереди (перегородочный) | В отведениях V1 – V3: * патологический Q, QS, QR; * ST выше изолинии; * T «коронарный»; * R не увеличивается в правых грудных отведениях. |
| Верхушка сердца | В отведениях V4 и A по Небу: * зубец R уменьшается; * остальные признаки аналогичны инфаркту МЖП. |
| ЛЖ, передняя стенка | * аналогичны инфаркту верхушки, но также наблюдаются в V3, I и A по Небу; * противоположные изменения в ІІІ, aVF. |
| Переднебоковой | * характерные изменения для инфаркта в І, ІІ, aVL, V3 – V6, A и I по Небу; * реципрокные изменения в ІІІ, aVF и D по Небу. |
| Высокие отделы переднебоковой стенки | * отклонения в І, aVL; * реципрокные изменения в V1, V2, реже в ІІІ, aVF; * прямые признаки инфаркта в дополнительных грудных отведениях. |
| Боковая стенка ЛЖ | * отклонения в V5 – V6, І, ІІ, aVL и I по Небу; * противоположные изменения в V1 – V2. |
| Высоко расположенный инфаркт боковой стенки слева | * отклонения только в aVL. |
| Нижняя стенка ЛЖ – заднедиафрагмальный (абдоминальный тип инфаркта) | * отклонения в ІІ, ІІІ, aVF и D по Небу; * реципрокные изменения в І, aVL, V1 – V3. |
| Заднебоковой (нижнебоковой) | * отклонения в ІІ, ІІІ, aVF, V5 – V6; * противоположные изменения в V1 – V3. |
| ПЖ | * только в V3R – V4R, иногда V5R – V6R. |
| Предсердия | * PQ выше изолинии во II, III, aVF, V1 – V2 (чаще при инфаркте правого); * PQ снижен во II, III или повышен в I, aVL, V5 – V6 (при инфаркте левого предсердия). |
Часто наблюдается обширный инфаркт, при котором повреждение охватывает значительные участки сердца. В таких случаях ЭКГ может демонстрировать совокупность отклонений из различных областей одновременно.
Важно быть внимательным при выявлении полной блокады левой ножки пучка Гиса, так как она может скрывать патологические формы инфаркта.
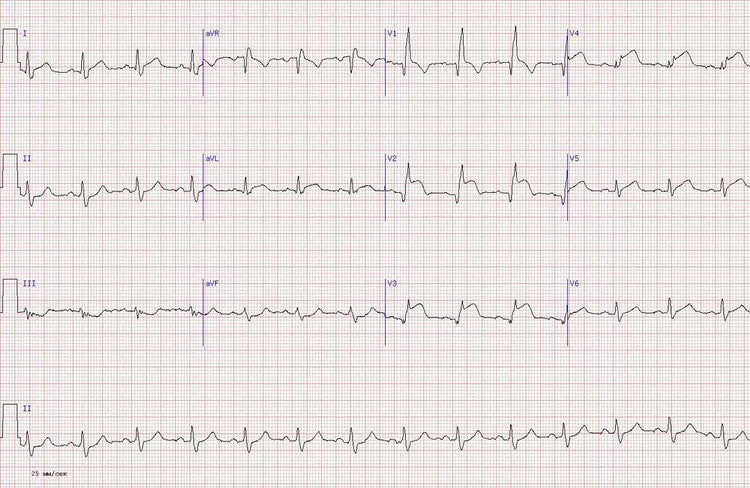
Рис. 6. Переднеперегородочный инфаркт миокарда.
Рис. 7. Инфаркт с переходом на верхушку сердца.
Рис. 8. Инфаркт передней стенки ЛЖ.
Рис. 9. Переднебоковой инфаркт миокарда.
Рис. 10. Заднедиафрагмальный инфаркт миокарда.
Рис. 11. Инфаркт правого желудочка.
Выводы
Описанная болезнь представляет собой крайне серьезное и угрожающее жизни состояние. Своевременная диагностика и лечение играют решающую роль в спасении жизни пациента. Поэтому важно внимательно относиться к своему здоровью и при появлении симптомов инфаркта миокарда незамедлительно обращаться за медицинской помощью. Первым шагом в обследовании таких пациентов является электрокардиограмма (ЭКГ). Если есть подозрения на скрытые формы заболевания, кардиограмму снимают в дополнительных отведениях. В случаях, когда у пациента, ранее перенесшего инфаркт, наблюдаются клинические признаки, предполагается возможность повторного эпизода болезни. Однако на ЭКГ могут отсутствовать новые изменения из-за рубца, оставшегося от предыдущих атеротромбозов. В таких ситуациях применяются дополнительные методы исследования, включая определение маркеров инфаркта миокарда в крови.
Для подготовки данного материала были использованы различные источники информации.
Своевременное выявление инфаркта имеет критическое значение. Однако это не всегда удается сделать при визуальном осмотре, поскольку симптомы приступа могут быть неспецифичными и указывать на другие сердечные заболевания. Поэтому пациентам обязательно проводятся дополнительные инструментальные исследования, прежде всего – ЭКГ. Этот метод позволяет быстро установить диагноз. В данной статье мы рассмотрим, как проходит процедура и как интерпретируются ее результаты.
Специфика процедуры и назначение
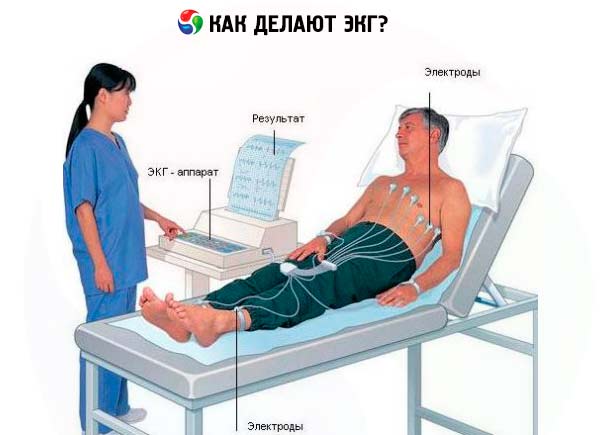
Электрокардиограмма (ЭКГ) создается с использованием электрокардиографа. Линия, которую отображает этот прибор, и есть электрокардиограмма, отражающая процессы сокращения и расслабления сердечной мышцы, известной как миокард.
Прибор фиксирует биоэлектрическую активность сердца, то есть его ритмичную работу, обусловленную биохимическими и биофизическими процессами. Эти процессы происходят в различных частях сердца и распространяются по всему организму, включая кожные покровы.
Методика выполнения электрокардиографии
Электроды, прикрепленные к различным участкам тела, улавливают электрические импульсы. Прибор фиксирует разницу потенциалов, которая затем записывается. На основе полученной кардиограммы врач-кардиолог может оценить работу сердца.
Можно выделить пять основных отклонений от базовой линии — изолинии: зубцы S, P, T, Q и R. Каждый из них имеет свои характеристики: высоту, ширину и полярность. Эти обозначения связаны с определенными временными интервалами, ограниченными зубцами: от P до Q, от S до T, от R до R, а также от T до P, включая их совокупные соединения: QRS и QRST. Эти элементы являются отражением работы миокарда.
При нормальном функционировании сердца первым отображается зубец P, за которым следует Q. Интервал P-Q показывает временной промежуток между повышением пульсации предсердий и желудочков. Эта информация представлена в виде QRST.
Нормальные показатели для взрослых
На максимуме колебаний желудочков появляется зубец R. На пике пульсации желудочков фиксируется зубец S. Когда ритм сердца достигает своего максимума, разница потенциалов отсутствует, что отображается в виде прямой линии. Если возникает желудочковая аритмия, появляется зубец T. ЭКГ при инфаркте миокарда позволяет выявить отклонения в работе сердца.
Подготовка и проведение
Процесс проведения электрокардиограммы (ЭКГ) требует внимательной подготовки. Сначала необходимо удалить волосы с участков кожи, на которые будут установлены электроды. После этого кожу обрабатывают спиртовым раствором.
Электроды фиксируются на груди и руках пациента. Перед началом записи кардиограммы важно установить точное время на устройстве. Основная задача кардиолога заключается в контроле за формами ЭКГ-комплексов, которые отображаются на экране осциллографа. В это время также осуществляется прослушивание всех сердечных тонов.

Признаки острого инфаркта на ЭКГ
С помощью электрокардиограммы (ЭКГ), полученной через электроды, размещенные на конечностях и грудной клетке, можно определить характер протекания патологического процесса: осложненный или неосложненный. Также удается установить стадию заболевания. При остром инфаркте миокарда зубец Q не наблюдается, в то время как в грудных отведениях фиксируется зубец R, указывающий на наличие патологии.
К основным признакам инфаркта миокарда на ЭКГ относятся:
- Отсутствие зубца R в надынфарктных участках.
- Появление зубца Q, свидетельствующего о наличии аномалий.
- Подъем сегментов S и T.
- Смещение сегментов S и T.
- Появление зубца Т, указывающего на патологию.
Динамика острого инфаркта на кардиограмме выглядит следующим образом:
- Увеличение частоты сердечных сокращений.
- Значительный подъем сегментов S и T.
- Снижение сегментов S и T до низких уровней.
- Ярко выраженный комплекс QRS.
- Наличие зубца Q или комплекса Q и S, указывающего на патологию.
Электрокардиограмма может отразить три основные фазы инфарктного состояния:
- Трансмуральный инфаркт;
- Субэндокардиальный инфаркт;
- Интрамуральный инфаркт.
Признаки трансмурального инфаркта включают:
- Начало некролизации в стенке левого желудочка;
- Образование аномального зубца Q;
- Появление патологического зубца с низкой амплитудой.
Субэндокардиальный инфаркт требует срочного хирургического вмешательства, которое должно быть выполнено в течение 48 часов.
При этой форме инфаркта некротические клетки формируют узкую полочку по краю левого желудочка. На кардиограмме можно наблюдать:
- Отсутствие зубца Q;
- Снижение сегмента ST в отведениях (V1 — V6, I, aVL) с дугообразным вниз направленным изменением;
- Уменьшение зубца R;
- Формирование «коронарного» положительного или отрицательного зубца Т;
- Изменения сохраняются в течение недели.
Интрамуральная форма инфаркта встречается реже, и ее признаком является наличие отрицательного зубца Т на кардиограмме, который сохраняется в течение двух недель, после чего становится положительным. Таким образом, динамика состояния миокарда играет ключевую роль в диагностике.

Расшифровка кардиограммы
При диагностике заболевания ключевое значение имеет точная интерпретация кардиограммы, в частности, определение типа приступа и степени повреждения сердечной мышцы.
Разные виды приступа
Кардиограмма помогает определить тип инфаркта – мелкоочаговый или крупноочаговый. В случае мелкоочагового инфаркта наблюдаются небольшие повреждения, сосредоточенные в области сердца. Возможные осложнения включают:
- аневризму сердца и его разрыв;
- сердечную недостаточность;
- фибрилляцию желудочков;
- асистологическую тромбоэмболию.
Мелкоочаговый инфаркт встречается реже, в то время как крупноочаговый инфаркт происходит чаще. Он характеризуется резким и значительным нарушением в коронарных артериях, вызванным тромбозом или длительными спазмами, что приводит к образованию большого участка омертвевшей ткани.
Острый мелкоочаговый инфаркт
Локализация пораженного участка является основой для классификации инфаркта на:
- передний;
- задний;
- инфаркт перегородки;
- нижний;
- инфаркт боковой стенки.
В зависимости от течения, инфаркт делится на:
- Повторный инфаркт, который может возникнуть через два месяца после первого. В этом случае патологические процессы развиваются между некротическими участками, и течение заболевания бывает тяжелым.
- Рецидивирующий, который возникает в течение первого месяца после первого инфаркта, пока пациент находится в стационаре. Постепенно происходит захват новых участков отмирающих тканей, при этом болевой синдром выражается слабо, что усложняет течение инфаркта.
- Продолженный, при котором некролизация новых областей происходит непрерывно. Прогноз в этом случае неблагоприятный.
Инфаркты также классифицируются по глубине поражения, которая зависит от степени отмирания тканей.
Как определить стадию патологии?
При инфаркте миокарда наблюдается определенная динамика некроза. В одном из участков сердца, из-за недостатка кровоснабжения, начинается отмирание тканей, в то время как на периферии они еще могут функционировать.
Выделяют четыре стадии инфаркта миокарда:
Каждая из них имеет свои характерные признаки на электрокардиограмме (ЭКГ):
Первая стадия проявляется в виде изменения сегмента ST и повышенного зубца T в положительном направлении. Эти элементы на графике сливаются. Если при смещении сегмента ST его уровень превышает изолинию на 4 и более делений хотя бы в одном отведении, это указывает на серьезные повреждения сердечной мышцы.
Подострая стадия может длиться до трех месяцев. В этот период область некроза перестает увеличиваться. Сегмент ST почти достигает изолинии. В первой половине этого этапа, из-за увеличения границ ишемии, зубец T становится отрицательным.
Его амплитуда возрастает и достигает значительных размеров. Во второй половине ишемия начинает уменьшаться, и зубец T возвращается к норме, постепенно становясь положительным. Особенно заметны изменения зубца T в периферических отведениях. Если прогрессия сегмента ST не прекращается, следует провести эхокардиографию, чтобы исключить наличие аневризмы сердца.
Рубцовая стадия считается завершающей. В области омертвевших тканей образуется рубец, и эта стадия продолжается до последнего сердечного сокращения. На электрокардиограмме она отображается в виде пика Q.
На сегодняшний день ЭКГ является одним из самых распространенных и информативных методов для диагностики острых сердечных заболеваний. Обнаружение признаков любой стадии или формы инфаркта требует немедленного вмешательства или адекватной восстановительной терапии. Это поможет снизить риск осложнений и повторных приступов.
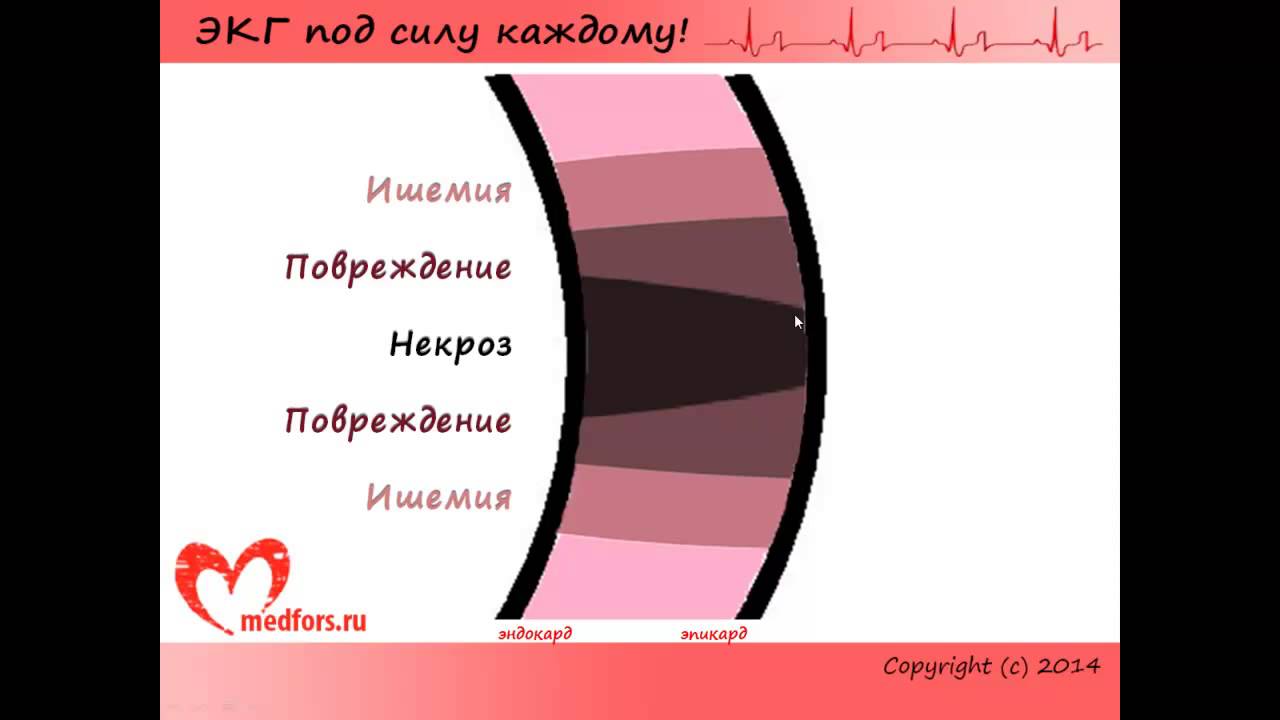
Сравнение с другими кардиологическими заболеваниями
При интерпретации электрокардиограммы (ЭКГ) у пациентов, перенесших инфаркт миокарда, важно учитывать, что изменения на ЭКГ могут пересекаться с признаками других кардиологических заболеваний. Это может затруднить диагностику и требует внимательного анализа.
Одним из наиболее распространенных заболеваний, с которым может быть сопоставлен инфаркт миокарда, является стенокардия. В отличие от инфаркта, стенокардия характеризуется временными изменениями на ЭКГ, которые могут проявляться в виде депрессии сегмента ST или инверсии зубца T. Эти изменения обычно обратимы и исчезают после устранения нагрузки или применения нитратов. В случае инфаркта миокарда изменения на ЭКГ, такие как подъем сегмента ST, могут быть более выраженными и длительными, что указывает на некроз миокарда.
Еще одним заболеванием, которое может вызывать схожие изменения на ЭКГ, является миокардит. При миокардите также могут наблюдаться изменения сегмента ST и зубца T, однако они часто имеют диффузный характер и могут быть менее специфичными. В отличие от инфаркта миокарда, миокардит может сопровождаться другими симптомами, такими как лихорадка и общая слабость, что может помочь в дифференциальной диагностике.
Кроме того, следует учитывать, что изменения на ЭКГ могут возникать и при других состояниях, таких как тромбоэмболия легочной артерии или перикардит. Например, при перикардите может наблюдаться диффузный подъем сегмента ST, который отличается от типичного подъема при инфаркте миокарда. Важно помнить, что в таких случаях также могут быть другие клинические проявления, такие как боль в груди, усиливающаяся при вдохе.
Таким образом, при анализе ЭКГ у пациентов с перенесенным инфарктом миокарда необходимо учитывать возможность наличия сопутствующих заболеваний и их влияние на изменения на ЭКГ. Это требует комплексного подхода, включающего клинические данные, анамнез и дополнительные исследования, такие как эхокардиография или коронарография, для более точной диагностики и выбора оптимальной стратегии лечения.
Роль дополнительных методов диагностики
Дополнительные методы диагностики играют важную роль в оценке состояния пациента, перенесшего инфаркт миокарда, и в интерпретации данных электрокардиограммы (ЭКГ). Несмотря на то, что ЭКГ является основным инструментом для выявления изменений, связанных с инфарктом, использование дополнительных методов позволяет получить более полное представление о состоянии сердца и выявить возможные осложнения.
Одним из таких методов является эхокардиография (ЭхоКГ). Этот неинвазивный метод позволяет визуализировать структуру и функцию сердца, оценить размеры камер, сократимость миокарда и наличие возможных тромбообразований. ЭхоКГ может выявить участки гипокинезии или акинезии, которые указывают на поврежденные участки миокарда, а также оценить состояние клапанов и перикарда.
Еще одним важным методом является нагрузочное тестирование, которое позволяет оценить функциональные возможности сердца и его реакцию на физическую нагрузку. Это может быть особенно полезно для определения уровня физической активности, который пациент может безопасно выполнять после перенесенного инфаркта. Нагрузочные тесты могут выявить скрытые ишемические изменения, которые не всегда видны на покое.
Мониторинг холтеровской ЭКГ также является важным инструментом для оценки сердечного ритма и выявления аритмий, которые могут возникнуть после инфаркта миокарда. Этот метод позволяет записывать ЭКГ в течение 24-48 часов, что дает возможность выявить эпизоды ишемии или аритмии, которые могут не проявляться в стандартных условиях.
Кроме того, использование коронарной ангиографии позволяет визуализировать коронарные артерии и оценить степень их поражения. Этот инвазивный метод может быть использован как для диагностики, так и для лечения (например, при проведении стентирования или аортокоронарного шунтирования). Коронарная ангиография помогает определить необходимость дальнейшего вмешательства и стратегию лечения.
Не менее важным является применение лабораторных методов, таких как определение маркеров некроза миокарда (например, тропонинов), которые помогают подтвердить диагноз инфаркта и оценить его степень. Эти маркеры могут оставаться повышенными в течение нескольких дней после инфаркта, что позволяет отслеживать динамику состояния пациента.
Таким образом, использование дополнительных методов диагностики в сочетании с ЭКГ позволяет более точно оценить состояние пациента, перенесшего инфаркт миокарда, и разработать индивидуализированный план лечения и реабилитации. Это, в свою очередь, способствует улучшению прогноза и снижению риска повторных сердечно-сосудистых событий.
Прогноз и реабилитация после инфаркта миокарда
После перенесенного инфаркта миокарда прогноз пациента зависит от множества факторов, включая степень повреждения сердечной мышцы, наличие сопутствующих заболеваний, возраст и образ жизни. Важно отметить, что ранняя диагностика и адекватное лечение играют ключевую роль в улучшении прогноза. В большинстве случаев, если пациент получает необходимую медицинскую помощь в первые часы после начала симптомов, это значительно повышает шансы на выживание и минимизирует повреждение миокарда.
Реабилитация после инфаркта миокарда включает в себя комплекс мероприятий, направленных на восстановление физического и психоэмоционального состояния пациента. Она начинается в стационаре и продолжается в амбулаторных условиях. Основные компоненты реабилитации включают:
- Медикаментозная терапия: Назначение антиагрегантов, бета-блокаторов, статинов и других препаратов, направленных на снижение риска повторного инфаркта и улучшение функции сердца.
- Физическая активность: Постепенное увеличение физической нагрузки под контролем врача. Специальные программы реабилитации помогают восстановить физическую форму и улучшить качество жизни.
- Психологическая поддержка: Психотерапия и группы поддержки помогают пациентам справиться с тревожностью и депрессией, которые могут возникнуть после инфаркта.
- Коррекция образа жизни: Изменение диеты, отказ от курения, контроль уровня стресса и регулярные физические нагрузки являются важными аспектами профилактики повторных сердечно-сосудистых заболеваний.
Важно, чтобы пациенты понимали, что реабилитация — это не просто восстановление физической активности, но и комплексный подход к улучшению общего состояния здоровья. Успешная реабилитация может значительно снизить риск повторного инфаркта и улучшить качество жизни. Регулярные медицинские осмотры и контроль за состоянием здоровья также являются неотъемлемой частью процесса восстановления.
В заключение, прогноз после инфаркта миокарда может быть благоприятным при условии соблюдения всех рекомендаций врача и активного участия пациента в процессе реабилитации. Своевременное обращение за медицинской помощью и следование принципам здорового образа жизни помогут значительно улучшить качество жизни и снизить риск повторных сердечно-сосудистых событий.