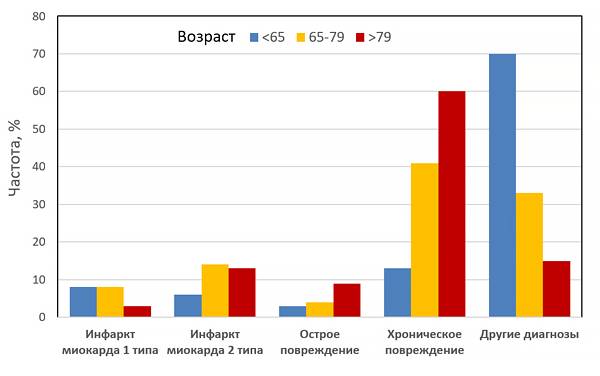
Инфаркт миокарда — одна из главных причин смертности и заболеваемости, что делает его понимание и диагностику важными для медицины. В статье представлена классификация инфаркта миокарда, охватывающая основные типы заболевания, включая острое повреждение миокарда с клиникой ишемии и изменениями уровней сердечного тропонина. Эта классификация упрощает диагностику и помогает выбрать эффективную тактику лечения, что может спасти жизни пациентов и улучшить их качество жизни.
Справочник болезней
Инфаркт миокарда 1–2 типов
Острое повреждение сердечной мышцы, сопровождающееся клиническими проявлениями миокардиальной ишемии и изменениями уровня сердечного тропонина, если хотя бы одно значение превышает порог (99-й процентиль), и присутствует хотя бы один из следующих признаков:
• симптомы ишемии миокарда;
• новые ишемические изменения на ЭКГ;
• появление патологических зубцов Q на ЭКГ;
• визуализационные данные о новой потере жизнеспособного миокарда или нарушениях локальной сократимости, характерные для ишемической этиологии;
• наличие внутрикоронарного тромба при ангиографии или аутопсии (не для 2 типа).
Инфаркт миокарда 3 типа
• Сердечная смерть с симптомами, которые могут быть связаны с ишемией миокарда, при этом наблюдаются новые ишемические изменения на ЭКГ или фибрилляция желудочков, если смерть произошла до получения образцов крови или до повышения уровня биомаркеров, либо инфаркт миокарда установлен при аутопсии.
Инфаркт миокарда 4 типа
• В течение 48 часов после чрескожного коронарного вмешательства уровень тропонина увеличился более чем в 5 раз от порогового уровня при исходно нормальном уровне или более чем на 20% при исходно повышенном (стабильном или снижающемся). Дополнительно присутствует хотя бы один из следующих признаков: симптомы ишемии миокарда, новые ишемические изменения или патологический зубец Q на ЭКГ, визуализационные данные о новой потере жизнеспособного миокарда или нарушениях локальной сократимости, характерные для ишемической этиологии, ангиографические признаки снижения кровотока в результате процедуры, тромбоз стента или рестеноз.
Инфаркт миокарда 5 типа
• В течение 48 часов после коронарного шунтирования уровень тропонина увеличился более чем в 10 раз от порогового уровня при исходно нормальном уровне или более чем на 20% и более чем в 10 раз от порогового уровня при исходно повышенном (стабильном или снижающемся). Дополнительно присутствует хотя бы один из следующих признаков: патологический зубец Q на ЭКГ, ангиографические признаки окклюзии шунта или нативной коронарной артерии, визуализационные данные о новой потере жизнеспособного миокарда или нарушениях локальной сократимости, характерные для ишемической этиологии.
Типичная
• Дискомфорт или боли в грудной клетке, продолжающиеся более 20 минут, не зависящие от положения тела, кашля или дыхания, без эффекта от нитроглицерина.
Атипичная
• Дискомфорт в области шеи, челюсти, руках, между лопатками, в эпигастрии.
• Одышка.
• Общая слабость.
• Обморок.
• Острое нарушение мозгового кровообращения.
• Тошнота, рвота.
• Без симптомов.
| Маркер | Начало подъема, ч | Пик концентрации, ч | Длительность подъема |
| Тропонин Т | 1*–4 | 24–48 | 5–14 сут |
| Тропонин I | 1*–4 | 24–36 | 4–7 сут |
| Креатинкиназа-МВ | 4 | 24 | 24–36 ч |
| Миоглобин | 2 | 6–8 | 12–24 ч |
Острая ишемия миокарда (без БЛНПГ или гипертрофии левого желудочка)
• Новые ишемические изменения в двух смежных отведениях.
• Подъем ST ≥1 мм, исключая отведения V2–3.
• Подъем ST ≥2 мм у мужчин (≥2.5 мм до 40 лет) и ≥1.5 мм у женщин в V2–3.
• Новая горизонтальная или нисходящая депрессия сегмента ST ≥0.5 мм.
• Новая инверсия зубца Т ≥1 мм при доминирующих зубцах R или R/S >1.
Предшествующий инфаркт миокарда
• Комплексы QS или зубцы Q ≥0.03 сек и глубиной ≥1 мм в двух смежных отведениях.
• Комплексы QS или зубцы Q ≥0.02 сек в V2–3.
• Зубец R ≥0.04 сек в V1–2 и соотношение R/S ≥1 в сочетании с конкордантным положительным зубцом T без нарушения проводимости.
Ds: ИБС: ОКС без подъема ST (12:40, 12.04.16), высокий риск. [I24.9]
Сопутствующий Ds: Гипертоническая болезнь. Малые кровотечения (геморроидальные, носовые), эрозивный гастрит, ассоциированные с аспирином.
Ds: ИБС: Инфаркт миокарда с подъемом ST передне-септальной области левого желудочка (тромболизис фортеплазе 4:20, 12.04.2017). [I21.0]
Осложнения: Сердечная недостаточность, Killip III. Пароксизмальная устойчивая желудочковая тахикардия (3 сут).
Ds: ИБС: Инфаркт миокарда без подъема ST боковой стенки левого желудочка (12.04.2015), высокий риск. [I21.0]
Осложнения: Желудочное кровотечение, ассоциированное с противотромботической терапией.
Ds: Инфекционный эндокардит, повторный эпизод (12.2010, 10.05.2015), недостаточность аортального клапана, ХСН III ФК. [I33.0]
Осложнения: Инфаркт миокарда 2 типа (14.05.2015), без подъема ST, передней стенки левого желудочка.
Ds: Пароксизмальное трепетание предсердий (1:1), осложненное инфарктом миокарда 2 типа (14.11.2017). Гипертоническая болезнь. Сердечная недостаточность с сохраненной ФВЛЖ, II ФК. [I48.3]
Ds: ИБС: Стентирование передней нисходящей коронарной артерии (Cypher, 10.04.2016). [I21.4]
Осложнения: Инфаркт миокарда 4б типа, без подъема ST, передний (15.04.2016).
Сопутствующий Ds: Бронхиальная астма аспириновая, частично контролируемая.
Ds: Инфаркт миокарда без подъема ST (29.11.2015), ассоциированный с амфетамином. [I21.4]
Общие показания
• 12 ч.
Инвазивная реперфузия
• Предпочтительный метод при соответствующих сроках и опытном операторе.
• Острая сердечная недостаточность Killip III–IV.
• Тромболитики неэффективны или противопоказаны.
• Пациент переносит рентгенконтрастные препараты.
Тромболизис
• Задержка инвазивной реперфузии ≥120 мин после диагноза.
Абсолютные
• Любая предшествующая внутримозговая геморрагия.
• Известное заболевание сосудов головного мозга (например, артериовенозная мальформация).
• Злокачественное новообразование центральной нервной системы.
• Ишемический инсульт в течение 3 мес, исключая первые 4.5 ч.
• Подозрение на расслоение аорты.
• Активное кровотечение или геморрагическое заболевание (исключая месячные).
• Закрытая травма головы или лица в течение 3 мес.
• Хирургия головного или спинного мозга в течение 2 мес.
• Тяжелая неконтролируемая гипертензия (без эффекта от неотложного лечения).
Относительные
• В анамнезе хроническая, тяжелая, плохо контролируемая артериальная гипертензия.
• Тяжелая артериальная гипертензия при поступлении (АД систолическое >180 или АД диастолическое >110 мм рт. ст.).
• Ишемический инсульт >3 мес в анамнезе.
• Деменция.
• Внутримозговая патология, не относящаяся к абсолютным противопоказаниям.
• Длительная (>10 мин) или травматичная реанимация.
• Большая хирургия до 3 нед.
• Недавнее (2–4 нед) внутреннее кровотечение.
• Некомпрессируемые пункции (например, биопсия печени или люмбальная).
• Беременность или первая неделя после родов.
• Терапия оральными антикоагулянтами.
• Активная гастродуоденальная язва.
• Инфекционный эндокардит.
• Тяжелые заболевания печени.
Экстренное лечение
• Рефрактерные ангинозные боли.
• Острая сердечная недостаточность (III–IV класс по Killip).
• Жизнеопасные аритмии (фибрилляция желудочков, желудочковая тахикардия).
• Повторные изменения ST-T, особенно с подъемом ST.
Ранее (140, mini-GRACE >112, PURSUIT >14).
В период госпитализации
• Диабет.
• Снижение функции почек (СКФ).
Врачи отмечают, что универсальная классификация инфаркта миокарда значительно улучшила диагностику и лечение этого опасного состояния. Она позволяет более точно определить тип инфаркта, основываясь на клинических, электрокардиографических и биохимических данных. Специалисты подчеркивают важность различия между ST-возвышающимся и ST-неподъемным инфарктом, так как это влияет на выбор терапевтической стратегии. Кроме того, классификация учитывает факторы риска и сопутствующие заболевания, что способствует индивидуализации подхода к каждому пациенту. Врачи уверены, что внедрение этой системы в клиническую практику повысит эффективность лечения и снизит смертность от сердечно-сосудистых заболеваний.

Обзор
24 августа 2018 года был опубликован совместный документ Европейского общества кардиологии (ESC), Американского колледжа кардиологии (ACC), Американской ассоциации сердца (AHA) и Всемирной федерации сердца (WHF), в котором представлено четвертое универсальное определение инфаркта миокарда.
Что нового в универсальном определении инфаркта миокарда?
Новые понятия:
— Разграничение между инфарктом миокарда и миокардиальным повреждением.
— Подчеркивается, что перипроцедуральное миокардиальное повреждение, возникающее после кардиологических и некардиологических вмешательств, отличается от инфаркта миокарда.
— Рассматривается электрическое ремоделирование (сердечная память) при оценке патологий реполяризации, тахиаритмий, пейсинга и нарушений, связанных с ЧСС-зависимым нарушением проводимости.
— Использование сердечно-сосудистой МРТ для определения причин миокардиального повреждения.
— Применение КТ коронарной ангиографии при подозрении на инфаркт миокарда.
Обновленные понятия:
— Тип 1 инфаркта миокарда: акцент на причинно-следственных связях между дезинтеграцией бляшки и коронарным атеротромбозом.
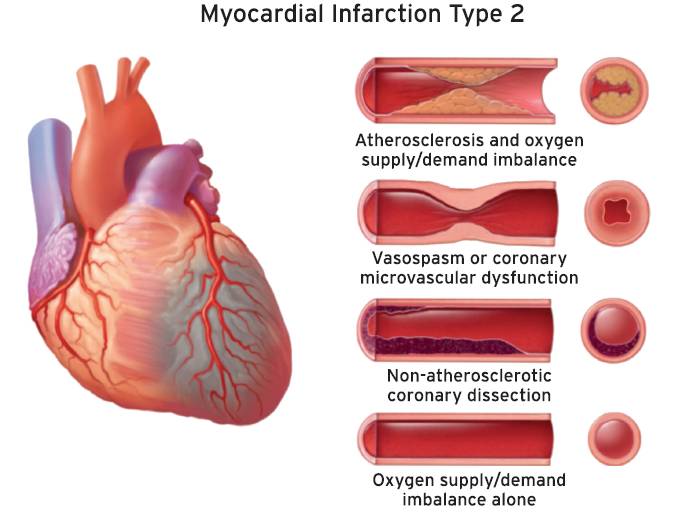
— Тип 2 инфаркта миокарда: состояния, связанные с дисбалансом между потребностью и доставкой кислорода, не вызванные острым коронарным атеротромбозом.
— Тип 2 инфаркта миокарда: важность наличия или отсутствия коронарной болезни сердца для прогнозирования и лечения.
— Разграничение между миокардиальным повреждением и инфарктом миокарда второго типа.
— Тип 3 инфаркта миокарда: объясняется, почему третий тип инфаркта полезен для дифференциации от внезапной сердечной смерти.
— Типы 4 и 5 инфаркта миокарда: акцент на различиях между миокардиальным повреждением, связанным с вмешательством, и инфарктом миокарда, связанным с вмешательством.
— Сердечный тропонин: аналитические вопросы, касающиеся сердечных тропонинов.
— Подчеркивается важность тестов на высокочувствительные сердечные тропонины.
— Вопросы, связанные с использованием протоколов для быстрого исключения или подтверждения миокардиального повреждения и инфаркта миокарда.
— Вопросы по специфическим диагностическим изменениям (‘дельта’) критериев применения сердечных тропонинов для выявления или исключения острого миокардиального повреждения.
— Вопросы по нововыявленным не связанным с ЧСС блокадам правой ножки пучка Гиса с характерными реполяризационными паттернами.
— Подъем сегмента ST в отведении aVR с характерными реполяризационными паттернами как эквивалент инфаркта миокарда с подъемом сегмента ST.
— Фиксация ишемии миокарда на ЭКГ у пациентов с имплантированным сердечным дефибриллятором или пейсмейкером.
— Расширенная роль методов визуализации, включая сердечную МРТ, для диагностики инфаркта миокарда.
Новые разделы:
— Инфаркт миокарда с неокклюзированными коронарными артериями.
— Хроническая болезнь почек.
— Регуляторные вопросы по инфаркту миокарда.
— Бессимптомный или нераспознанный инфаркт миокарда.
Универсальные определения миокардиального повреждения и инфаркта миокарда.
Критерии миокардиального повреждения:
— Термин «миокардиальное повреждение» применяется, когда наблюдается повышение уровней сердечных тропонинов, при этом хотя бы одно значение превышает 99-ю перцентиль верхней границы нормы. Миокардиальное повреждение считается острым, если наблюдается подъем и/или падение уровней сердечных тропонинов.
Критерии острого инфаркта миокарда (инфаркт миокарда 1-го, 2-го и 3-го типа):
— Термин «острый инфаркт миокарда» используется, когда имеется острое миокардиальное повреждение с клиническими признаками острой ишемии миокарда и обнаружением подъема и/или падения уровней сердечных тропонинов, при этом хотя бы одно значение превышает 99-ю перцентиль верхней границы нормы, и имеется хотя бы одно из следующих условий:
— симптомы ишемии миокарда,
— нововыявленные ишемические изменения на ЭКГ,
— развитие патологических зубцов Q,
— наличие данных визуализации, подтверждающих нововыявленную потерю жизнеспособного миокарда или нововыявленное нарушение региональной подвижности стенок, характерное для ишемической этиологии.
— Выявление коронарного тромба на ангиографии или при вскрытии (не для инфаркта миокарда 2-го и 3-го типа).
— Выявленный на постмортем острый атеротромбоз в артерии, питающей зону инфаркта миокарда, соответствующий критериям инфаркта миокарда 1-го типа.
— Данные о дисбалансе между потребностью и доставкой кислорода к миокарду, не связанные с острым атеротромбозом, соответствуют критериям инфаркта миокарда 2-го типа.
— Сердечная смерть у пациентов с симптомами, предполагающими ишемию миокарда, и предполагаемыми новыми ишемическими изменениями на ЭКГ до получения результатов сердечных тропонинов, соответствует критериям инфаркта миокарда 3-го типа.
Критерии инфаркта миокарда, связанного с коронарными вмешательствами (инфаркт миокарда 4-го и 5-го типа):
— Инфаркт миокарда, связанный с чрескожным коронарным вмешательством, называется инфарктом миокарда типа 4а.
— Инфаркт миокарда, связанный с аортокоронарным шунтированием, называется инфарктом миокарда 5-го типа.
— Инфаркт миокарда, связанный с коронарным вмешательством и развившийся в течение ≤ 48 часов после индексного коронарного вмешательства, определяется при повышении уровней сердечных тропонинов > 5 раз для инфаркта миокарда типа 4а и > 10 раз для инфаркта миокарда 5-го типа, превышающем 99-ю перцентиль верхней границы нормы у пациентов с нормальными исходными значениями. Пациенты с повышенными уровнями сердечных тропонинов до процедуры, у которых перед процедурой уровни стабильны (≤ 20% вариабельности) или снижаются, должны соответствовать критериям по > 5-кратному или > 10-кратному увеличению и показывать изменение от исходных значений > 20%. Кроме того, должно быть выполнено одно из следующих условий:
— нововыявленные ишемические изменения на ЭКГ (данный критерий относится только к инфаркту миокарда типа 4а),
— развитие новых патологических зубцов Q,
— наличие данных визуализации, подтверждающих потерю жизнеспособного миокарда, которая должна быть нововыявленной и характерной для ишемической этиологии,
— ангиографические находки, показывающие процедурное осложнение, ограничивающее кровоток, такое как коронарное расслоение, окклюзия крупной эпикардиальной артерии или трансплантата, окклюзия/тромб сторонней ветки, нарушение коллатерального кровотока или дистальная эмболизация.
— Изолированное развитие новых патологических зубцов Q соответствует критериям инфаркта миокарда типа 4а или 5, связанного с любым реваскуляризационным вмешательством, если уровни сердечных тропонинов повышены и увеличиваются, но меньше предопределенного порогового уровня для чрескожного коронарного вмешательства и аортокоронарного шунтирования.
— Другие виды инфаркта миокарда 4-го типа включают инфаркт миокарда типа 4b с тромбозом стента и инфаркт миокарда типа 4с при рестенозировании, которые оба соответствуют критериям инфаркта миокарда 1-го типа.
— Выявленный на постмортем тромб, связанный с вмешательством, соответствует критериям инфаркта миокарда типа 4а или критериям инфаркта миокарда типа 4b, если связано со стентом.
Критерии предшествующего или бессимптомного/нераспознанного инфаркта миокарда:
Любой из следующих критериев соответствует диагнозу предшествующего или бессимптомного/нераспознанного инфаркта миокарда:
— Патологические зубцы Q при наличии симптомов или без симптомов, при отсутствии неишемических причин.
— Наличие данных визуализации, подтверждающих потерю жизнеспособного миокарда, характерного для ишемической этиологии.
— Патологоанатомические находки предшествующего инфаркта миокарда.
Подробности смотрите в приложенном файле.
Виды инфаркта миокарда – какие существуют и на чем основана классификация этого заболевания? Инфарктом называется размягчение тканей вследствие некроза, то есть их гибели из-за недостатка кислорода.
Характерными признаками типичной формы инфаркта миокарда являются интенсивная жгучая боль за грудиной (медицинский термин – ангинозная), которая может иррадиировать между лопатками, в руку, ребра или челюсть и не снимается анальгетиками.
Инфаркт может возникать в различных внутренних органах, но наиболее распространенным является инфаркт миокарда. Что это такое и почему он происходит? Из-за функциональной важности сердца и высокой потребности сердечной мышцы в кислороде, инфаркт миокарда развивается очень быстро и приводит к необратимым последствиям. Существуют различные классификации инфаркта миокарда, каждая из которых имеет значение в клинической практике.
| Тип инфаркта миокарда | Описание | Основные причины |
|---|---|---|
| Тип 1 | Спонтанный инфаркт миокарда, связанный с первичным коронарным событием (разрыв бляшки, эрозия, диссекция). | Атеросклероз коронарных артерий, тромбоз. |
| Тип 2 | Инфаркт миокарда, вторичный по отношению к ишемическому дисбалансу (не связанный с первичным коронарным событием). | Тахиаритмии, анемия, гипотония, гипертония, спазм коронарных артерий, диссекция аорты. |
| Тип 3 | Внезапная сердечная смерть с симптомами ишемии миокарда, но без возможности получить биомаркеры или ЭКГ-изменения. | Предполагаемый инфаркт миокарда, при котором смерть наступила до получения диагностических данных. |
| Тип 4a | Инфаркт миокарда, связанный с чрескожным коронарным вмешательством (ЧКВ). | Окклюзия боковой ветви, диссекция коронарной артерии, тромбоз стента. |
| Тип 4b | Инфаркт миокарда, связанный с тромбозом стента. | Тромбоз внутри ранее установленного стента. |
| Тип 4c | Инфаркт миокарда, связанный с рестенозом стента. | Повторное сужение артерии в области ранее установленного стента. |
| Тип 5 | Инфаркт миокарда, связанный с аортокоронарным шунтированием (АКШ). | Окклюзия шунта, инфаркт миокарда, связанный с самой операцией. |
5 типов инфаркта по классификации Всемирной кардиологической федерации
На сегодняшний день основная классификация инфаркта миокарда разработана совместной группой специалистов Всемирной кардиологической федерации. Она основывается на комплексном подходе к причинам, патогенезу и клиническим проявлениям данного заболевания. В результате инфаркт миокарда делится на пять типов:
- Тип 1 – спонтанный инфаркт миокарда, который возникает из-за первичного нарушения коронарного кровообращения. Это может быть связано с разрушением стенки коронарной артерии, эрозией атеросклеротической бляшки в ее просвете или расслоением сосуда, что приводит к недостаточному кровоснабжению сердечной мышцы;
- Тип 2 – вторичный инфаркт миокарда, вызванный недостаточным кровообращением, которое может быть следствием коронарного спазма или тромбоэмболии коронарной артерии. К этому типу также относятся такие причины, как анемия, нарушения адекватной перфузии (прокачки) крови, колебания артериального давления и аритмии;
- Тип 3 – внезапная коронарная смерть, которая происходит из-за острой ишемии в сочетании с нарушениями проводимости сердца, например, блокадой левой ножки пучка Гиса, что можно увидеть на ЭКГ;
- Тип 4 делится на 4а – осложнения, возникающие после чрезкожного коронарного вмешательства (таких как баллонная ангиопластика или стентирование), и 4б – осложнения, связанные с тромбозом стента после коронарного вмешательства;
- Тип 5 – инфаркт миокарда, связанный с аортокоронарным шунтированием, который может возникнуть как в процессе операции, так и в качестве позднего осложнения.
Типы 4 и 5 указывают на ятрогенные нарушения, то есть те, которые были спровоцированы действиями медицинских работников.
Для диагностики используются такие методы, как электрокардиография (ЭКГ), эхокардиография (ультразвуковое исследование сердца) и анализ крови на наличие специфических маркеров воспаления.

Классификация инфаркта миокарда по стадиям развития
Наиболее значительные органические изменения в сердечной мышце при инфаркте происходят в течение первых нескольких часов с момента начала приступа. Протекание инфаркта миокарда можно разделить на несколько этапов.
- Острейший этап – первые шесть часов после начала приступа. В этот период наблюдается максимальная ишемия, начинается гибель клеток, активируются компенсаторные механизмы. Ключевым моментом в лечении инфаркта является оказание помощи именно в этот период: расширяя сосуды и обеспечивая миокард кислородом, можно предотвратить массовую гибель клеток.
- Острый этап – начинается через шесть часов после приступа и продолжается до двух недель. В это время требуется тщательное наблюдение за жизненными показателями пациента, так как существует высокий риск повторного инфаркта. Кроме того, на фоне терапии фибринолитиками может возникнуть опасное осложнение – реперфузионный синдром, который проявляется еще большим повреждением сердечной мышцы и некрозом после резкого восстановления кровообращения в пораженной области. Это подчеркивает важность медленного восстановления кровотока, чтобы избежать повреждения тканей свободными радикалами свежей крови.
- Подострый этап – от двух недель до двух месяцев. В этот период формируется сердечная недостаточность, так как насосная функция резко снижается из-за утраты работоспособности области некроза. У 35% пациентов в это время развивается синдром Дресслера – аутоиммунная реакция организма на некротизированные ткани, что приводит к резкому ухудшению состояния. Это состояние купируется препаратами, подавляющими выработку специфических антител к миокарду.
- Период рубцевания – начинается с завершения подострого этапа и продолжается до формирования рубца на месте некроза. Свойства рубцовой ткани значительно отличаются от свойств сердечной мышцы, и сердце уже не сможет выполнять свою функцию в полном объеме, что приведет к стойкой сердечной недостаточности, сохраняющейся на протяжении всей жизни. Существует также риск утончения стенки сердца в области рубца и разрыва сердца при значительных физических нагрузках.
Ангинозная и атипичные формы инфаркта миокарда
Деление на формы заболевания основывается на основных симптомах. Для типичной формы инфаркта миокарда характерна сильная жгучая боль за грудиной (медицинский термин – ангинозная), которая может отдавать в область между лопатками, в руку, ребра или челюсть и не поддается облегчению с помощью анальгетиков. Это состояние сопровождается такими симптомами, как аритмия, слабость, тахикардия, тошнота и повышенная потливость. Инфаркт с такими классическими проявлениями называется ангинозной формой, что связано с болевым синдромом.
Существуют и другие формы, при которых клинические проявления значительно отличаются от классической картины заболевания. К ним относятся:
- абдоминальная форма инфаркта миокарда – симптомы напоминают острый панкреатит. Пациенты жалуются на боли в животе, вздутие, тошноту, икоту и рвоту. Сильная боль в этом случае, как и при типичном инфаркте, не снимается спазмолитиками и анальгетиками;
- астматическая форма – из-за стремительно развивающейся сердечной недостаточности возникают симптомы, схожие с бронхиальной астмой, главным из которых является одышка;
- безболевая форма, характерная для пациентов с сахарным диабетом – из-за высокого уровня глюкозы в крови снижается болевая чувствительность. Эта форма считается одной из самых опасных, так как малосимптомное течение может привести к позднему обращению за медицинской помощью;
- церебральная, или мозговая форма – для нее характерны потеря сознания, головокружение, когнитивные нарушения и расстройства восприятия. В данном случае инфаркт миокарда может быть ошибочно принят за инсульт;
- коллаптоидная форма – в результате кардиогенного шока и резкого снижения артериального давления возникает коллапс, при котором пациент ощущает головокружение, потемнение в глазах, сильную слабость и может потерять сознание;
- периферическая форма – отличается особой иррадиацией боли в область горла, конечностей или пальцев рук, позвоночника, при этом боль в сердце может быть слабо выражена или отсутствовать вовсе;
- аритмическая форма – основным симптомом является выраженная аритмия;
- отечная форма – быстрое развитие сердечной недостаточности приводит к появлению внесердечных проявлений: отеки на ногах и руках, одышка, асцит (скопление жидкости в полости живота).
Атипичные формы могут сочетаться между собой, а также с ангинозной формой инфаркта.
С помощью ЭКГ можно определить степень некроза миокарда, его тип и примерную глубину образовавшегося дефекта, а также оценить сохранность проводимости, возбудимости и другие характеристики сердечной мышцы.
Анатомические классификации
Разные отделы сердца имеют различное кровоснабжение, что приводит к разнообразным проявлениям и прогнозам при их поражении. В зависимости от анатомических особенностей выделяют несколько типов инфаркта:
- трансмуральный – некроз охватывает всю толщину сердечной мышцы;
- интрамуральный – очаг располагается в толще стенки, чаще всего в левом желудочке, при этом эндокард и эпикард остаются неповрежденными;
- субэндокардиальный – некроз образуется узкой полосой под эндокардом, часто на передней стенке левого желудочка;
- субэпикардиальный – не затрагивает глубокие слои сердца и развивается непосредственно под внешней оболочкой – эпикардом.
В зависимости от анатомического расположения и размера некроза выделяют крупноочаговый инфаркт миокарда, также известный как трансмуральный или Q-инфаркт. Это название связано со специфическими признаками на ЭКГ, при которых сохраняется зубец Q.
Остальные три типа относятся к мелкоочаговому поражению и не имеют зубца Q на кардиограмме, поэтому их называют не-Q-инфарктами.
Существует также другая классификация, которая учитывает локализацию некроза в анатомических отделах сердца:
- инфаркт миокарда левого желудочка – встречается наиболее часто. В зависимости от пораженной стенки различают переднее, боковое, нижнее и заднее расположение;
- изолированный инфаркт верхушки сердца;
- септальный инфаркт – областью поражения является межжелудочковая перегородка;
- инфаркт миокарда правого желудочка – встречается крайне редко, как и поражение задней стенки сердца.
Также возможны смешанные локализации.
Диагностика заболевания
Арбитражные методы диагностики включают в себя электрокардиографию (ЭКГ), эхокардиографию (ультразвуковое исследование сердца) и анализ крови на наличие специфических маркеров воспаления.
В зависимости от анатомического расположения и размеров некротического очага, выделяют крупноочаговый инфаркт миокарда, также известный как трансмуральный или Q-инфаркт. Это название связано с характерными признаками на ЭКГ, при которых сохраняется зубец Q.
С помощью ЭКГ можно оценить степень некроза миокарда, его тип и приблизительную глубину образовавшегося дефекта, а также проанализировать проводимость, возбудимость и другие характеристики сердечной мышцы.
Эхокардиография объединяет традиционную ЭКГ с ультразвуковым исследованием сердца и применением эффекта Доплера для визуализации кровотока внутри сердца. Этот метод позволяет оценить гемодинамику, выявить клапанную недостаточность и регургитацию крови, а также точно определить местоположение некротического очага.
Биохимический анализ крови является окончательным подтверждением диагноза. При разрушении клеток миокарда в кровь попадают белки и ферменты (такие как тропонин, КФК-МВ и другие), которые указывают на высокую специфичность некроза, подтверждая его локализацию именно в миокарде.
Все перечисленные классификации способствуют точному определению типа инфаркта миокарда, формированию подхода к каждому случаю, оценке необходимого объема лечения и реабилитации, а также позволяют с высокой степенью вероятности сделать прогноз.
Видео
Рекомендуем вам ознакомиться с видеоматериалом, который связан с темой данной статьи.

Факторы риска инфаркта миокарда
Инфаркт миокарда, или сердечный приступ, является одной из ведущих причин смертности во всем мире. Понимание факторов риска, способствующих развитию этого состояния, имеет ключевое значение для его профилактики и лечения. Факторы риска можно разделить на модифицируемые и немодифицируемые.
Немодифицируемые факторы риска
- Возраст: С возрастом увеличивается вероятность развития инфаркта миокарда. У мужчин риск возрастает после 45 лет, а у женщин — после 55 лет.
- Пол: Мужчины имеют более высокий риск инфаркта миокарда по сравнению с женщинами, особенно в молодом возрасте. Однако после менопаузы риск у женщин значительно возрастает.
- Семейная история: Наличие сердечно-сосудистых заболеваний у близких родственников, особенно у родителей или братьев/сестер, увеличивает риск развития инфаркта миокарда.
Модифицируемые факторы риска
- Курение: Табакокурение является одним из наиболее значительных факторов риска. Оно способствует повреждению сосудов, повышает уровень холестерина и артериальное давление.
- Высокое артериальное давление: Гипертония увеличивает нагрузку на сердце и может привести к повреждению артерий, что в свою очередь повышает риск инфаркта.
- Повышенный уровень холестерина: Высокий уровень LDL (липопротеинов низкой плотности) и низкий уровень HDL (липопротеинов высокой плотности) способствуют образованию атеросклеротических бляшек в артериях.
- Ожирение: Избыточный вес, особенно в области живота, ассоциируется с повышенным риском сердечно-сосудистых заболеваний, включая инфаркт миокарда.
- Неправильное питание: Диета, богатая насыщенными жирами, трансжирами, сахаром и солью, может способствовать развитию атеросклероза и других сердечно-сосудистых заболеваний.
- Физическая активность: Недостаток физической активности увеличивает риск сердечно-сосудистых заболеваний. Регулярные физические нагрузки помогают поддерживать нормальный вес, уровень холестерина и артериальное давление.
- Стресс: Хронический стресс может негативно влиять на здоровье сердца, способствуя повышению артериального давления и ухудшая привычки в питании и физической активности.
Понимание и контроль этих факторов риска могут значительно снизить вероятность развития инфаркта миокарда. Важно проводить регулярные медицинские обследования, следить за состоянием здоровья и вносить изменения в образ жизни, чтобы минимизировать риски и поддерживать здоровье сердечно-сосудистой системы.
Лечение и реабилитация после инфаркта
Лечение инфаркта миокарда включает в себя как неотложные меры, так и последующую реабилитацию, направленную на восстановление здоровья пациента и предотвращение повторных сердечно-сосудистых заболеваний. Основные цели лечения заключаются в восстановлении кровоснабжения миокарда, минимизации повреждений сердечной мышцы и снижении риска осложнений.
Неотложная помощь при инфаркте миокарда
При подозрении на инфаркт миокарда необходимо немедленно вызвать скорую помощь. В условиях стационара первоочередными задачами являются:
- Обезболивание: Для облегчения болевого синдрома применяются анальгетики, такие как морфин.
- Оценка состояния: Выполняется электрокардиограмма (ЭКГ) для определения типа инфаркта и его локализации.
- Тромболитическая терапия: Введение тромболитиков (например, стрептокиназы или альтеплазы) в первые часы после начала симптомов может помочь восстановить кровоток в коронарных артериях.
- Антикоагулянтная терапия: Применение антикоагулянтов, таких как гепарин, для предотвращения дальнейшего тромбообразования.
- Коронарарная ангиопластика: В некоторых случаях может потребоваться проведение коронарной ангиопластики с установкой стента для восстановления проходимости артерий.
Медикаментозное лечение
После стабилизации состояния пациента назначается комплексная медикаментозная терапия, которая может включать:
- Антиагреганты: Аспирин и клопидогрел для предотвращения тромбообразования.
- Бета-блокаторы: Для снижения частоты сердечных сокращений и уменьшения нагрузки на сердце.
- Статины: Для снижения уровня холестерина и замедления атеросклеротических процессов.
- Ингибиторы АПФ: Для снижения артериального давления и уменьшения нагрузки на сердце.
Реабилитация после инфаркта миокарда
Реабилитация является важной частью лечения инфаркта миокарда и включает в себя несколько этапов:
- Медицинская реабилитация: Подбор индивидуальной программы лечения и наблюдение за состоянием пациента, включая регулярные обследования и коррекцию терапии.
- Физическая реабилитация: Постепенное увеличение физической активности под контролем специалистов. Начинается с легких упражнений и постепенно переходит к более интенсивным нагрузкам.
- Психологическая поддержка: Психотерапия и группы поддержки помогают пациентам справиться с эмоциональными последствиями инфаркта и адаптироваться к новым условиям жизни.
- Образовательные программы: Обучение пациентов и их семей основам здорового образа жизни, правильному питанию и методам контроля факторов риска.
Профилактика повторных инфарктов
Для снижения риска повторного инфаркта миокарда необходимо:
- Соблюдать режим питания, избегая продуктов с высоким содержанием насыщенных жиров и холестерина.
- Поддерживать нормальный уровень физической активности.
- Отказаться от курения и ограничить потребление алкоголя.
- Регулярно контролировать уровень артериального давления и сахара в крови.
- Соблюдать рекомендации врача по медикаментозной терапии и регулярным обследованиям.
Таким образом, лечение и реабилитация после инфаркта миокарда требуют комплексного подхода и активного участия как медицинского персонала, так и самого пациента. Правильная организация этих процессов может значительно улучшить качество жизни и снизить риск повторных сердечно-сосудистых заболеваний.
Прогноз и профилактика инфаркта миокарда
Прогноз инфаркта миокарда (ИМ) зависит от множества факторов, включая степень повреждения сердечной мышцы, наличие сопутствующих заболеваний, возраст пациента и скорость оказания медицинской помощи. Важно отметить, что ранняя диагностика и адекватное лечение значительно улучшают прогноз. Согласно статистике, около 30% пациентов, перенесших ИМ, могут столкнуться с повторными эпизодами в течение первого года после первого инфаркта, что подчеркивает необходимость профилактических мер.
Профилактика инфаркта миокарда делится на первичную и вторичную. Первичная профилактика направлена на предотвращение развития сердечно-сосудистых заболеваний у людей, не имеющих клинических проявлений. К основным мерам первичной профилактики относятся:
- Здоровый образ жизни: Регулярная физическая активность, сбалансированное питание, отказ от курения и ограничение потребления алкоголя.
- Контроль факторов риска: Мониторинг и коррекция уровня артериального давления, холестерина и сахара в крови.
- Психологическое здоровье: Управление стрессом и тревожностью, что также может снизить риск сердечно-сосудистых заболеваний.
Вторичная профилактика направлена на предотвращение повторных инфарктов у пациентов, уже перенесших ИМ. Она включает:
- Медикаментозную терапию: Назначение антиагрегантов, статинов и бета-блокаторов для снижения риска повторного инфаркта и улучшения прогноза.
- Реабилитацию: Программы кардиореабилитации, которые включают физическую активность, обучение и психологическую поддержку.
- Регулярные медицинские осмотры: Постоянный мониторинг состояния здоровья и коррекция лечения при необходимости.
Важно, чтобы пациенты осознавали значимость соблюдения рекомендаций врачей и активного участия в своем лечении. Образовательные программы и поддержка со стороны медицинских работников могут значительно повысить приверженность к лечению и профилактическим мерам.
В заключение, профилактика инфаркта миокарда является ключевым аспектом в борьбе с сердечно-сосудистыми заболеваниями. Своевременные меры и активное участие пациентов в своем здоровье могут значительно улучшить качество жизни и снизить риск серьезных осложнений.