Левожелудочковая недостаточность — синдром, указывающий на нарушение функции левого желудочка сердца, что может привести к серьезным последствиям. Это состояние связано с сердечно-сосудистыми заболеваниями, такими как инфаркт миокарда, гипертония и пороки сердца. В статье рассмотрим причины, симптомы и методы диагностики левожелудочковой недостаточности, что поможет читателям осознать важность своевременного обращения к врачу и принятия мер для поддержания здоровья сердечно-сосудистой системы.
Этиология
Острая левожелудочковая недостаточность может быть вызвана рядом факторов, среди которых:
- постоянно высокие уровни артериального давления;
- перенесённый инфаркт миокарда;
- наличие аритмии, которая существенно снижает способность сердца к перекачиванию крови;
- воспалительные процессы в тканях сердечной мышцы;
- патологические изменения в полостях сердца, вызванные, например, наследственными факторами, алкогольной или медикаментозной интоксикацией;
- митральный стеноз, то есть сужение отверстия клапана;
- врождённые или приобретённые повреждения клапанов;
- ишемическая болезнь сердца;
- травмы головного мозга;
- серьёзные хирургические вмешательства, перенесённые пациентом;
- тромбообразование в лёгочной артерии;
- острый коронарный синдром;
- нефрит;
- заболевания лёгких, сопровождающиеся накоплением жидкости;
- воздействие токсинов или тяжёлых металлов на сердечную мышцу.
В большинстве случаев данное заболевание развивается на фоне перенесённого инфаркта миокарда.
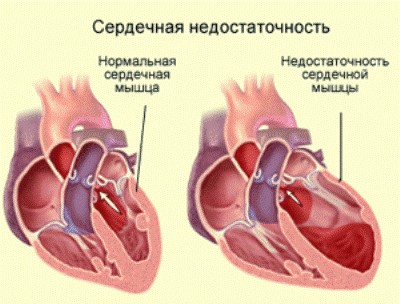
Левожелудочковая недостаточность представляет собой состояние, при котором левый желудочек сердца не может эффективно перекачивать кровь, что приводит к недостаточному кровоснабжению органов и тканей. Врачи отмечают, что это заболевание может быть вызвано различными факторами, включая ишемическую болезнь сердца, гипертонию и кардиомиопатию. Симптомы, такие как одышка, усталость и отеки, могут значительно ухудшить качество жизни пациента. Специалисты подчеркивают важность ранней диагностики и комплексного подхода к лечению, который может включать медикаментозную терапию, изменение образа жизни и, в некоторых случаях, хирургическое вмешательство. Профилактика и контроль факторов риска играют ключевую роль в управлении этим состоянием.

Связь с инфарктом миокарда
Левожелудочковая недостаточность часто возникает на фоне острого инфаркта миокарда. Она может проявиться как одновременно с инфарктом, так и спустя несколько дней. Во втором случае это состояние связано с резким уменьшением количества кардиомиоцитов.
На начальном этапе фракция выброса может оставаться на уровне 70 процентов от нормы, поскольку нарушается диастолическая функция левого желудочка, а не систолическая. В это время также наблюдается патологическая регургитация, то есть заброс крови из желудочка обратно в предсердие через митральный клапан. Причины этого явления могут быть различными:
- повреждение сосочковых мышц;
- увеличение размеров полостей сердца;
- повреждение клапана.
Острая левожелудочковая недостаточность в первые часы после инфаркта может быть спровоцирована снижением общего объема крови, задержкой жидкости и ионов в организме, а также проводимыми лечебными процедурами.
| Аспект | Описание | Последствия |
|---|---|---|
| Определение | Состояние, при котором левый желудочек сердца не способен эффективно перекачивать кровь в аорту и далее по организму. | Недостаточное кровоснабжение органов и тканей, застой крови в легких. |
| Причины | Ишемическая болезнь сердца (инфаркт миокарда), артериальная гипертензия, пороки сердца (стеноз аортального клапана, митральная недостаточность), кардиомиопатии, миокардит. | Ухудшение функции сердца, прогрессирование сердечной недостаточности. |
| Симптомы | Одышка (особенно при физической нагрузке и в положении лежа), кашель (часто с розовой пенистой мокротой), утомляемость, слабость, отеки нижних конечностей, учащенное сердцебиение, ортопноэ (одышка в положении лежа). | Снижение качества жизни, ограничение физической активности, риск развития отека легких. |
| Диагностика | ЭКГ, эхокардиография (УЗИ сердца), рентгенография грудной клетки, анализы крови (BNP, NT-proBNP), коронарография. | Выявление степени поражения сердца, определение тактики лечения. |
| Лечение | Диуретики (для уменьшения отеков), ингибиторы АПФ/сартаны (для снижения нагрузки на сердце), бета-блокаторы (для замедления сердечного ритма), сердечные гликозиды, нитраты, кислородотерапия, изменение образа жизни (диета с ограничением соли, отказ от курения). | Улучшение симптомов, замедление прогрессирования заболевания, увеличение продолжительности жизни. |
| Осложнения | Отек легких, кардиогенный шок, аритмии, тромбоэмболии, почечная недостаточность. | Угроза жизни, необходимость экстренной медицинской помощи. |
Патогенез
Левожелудочковая недостаточность представляет собой характерный патологический процесс, который начинается с увеличения артериального давления в микроциркуляторной системе легких. Это приводит к выходу жидкости из сосудов в окружающие ткани и снижению эластичности органов дыхания. Если давление не нормализуется, транссудат проникает в альвеолы, нарушая процесс газообмена и «выключая» заполненные камеры. В результате перфузия кислорода уменьшается, и организм начинает испытывать гипоксию и гиперкапнию.
Жидкость продолжает поступать из сосудистого русла в легкие, постепенно перемещаясь от периферии к центру, что сужает просвет бронхов и вызывает хрипы и кашель. На этом этапе активируется шунтирующая система, которая сбрасывает избыточное количество крови из микроциркуляторного русла в более крупные вены легких. Это приводит к смешиванию крови с различным уровнем кислорода. Со временем такая система теряет свою эффективность, и состояние пациента ухудшается. Из-за дыхательных движений жидкость в легких вспенивается, что еще больше «забивает» альвеолы и перекрывает доступ воздуха.

Формы
Острая левожелудочковая недостаточность проявляется в двух основных клинических формах:
-
Первая форма встречается у пациентов с высоким артериальным давлением, недостаточностью аортальных клапанов и поражениями сосудов головного мозга. В данном случае наблюдается повышение давления как в большом, так и в малом круге кровообращения, а также увеличение сердечного выброса. Для эффективного лечения необходимо снизить приток крови к правым отделам сердца, чтобы избежать перегрузки легочных сосудов.
-
Вторая форма характеризуется классическими симптомами левожелудочковой недостаточности, такими как снижение артериального давления и сердечного выброса. Эта форма возникает после инфаркта миокарда, при декомпенсированном митральном или аортальном стенозе (приобретенном пороке сердца), а также при длительном течении двусторонней пневмонии.
Хроническая левожелудочковая сердечная недостаточность
Данная патология развивается по тем же причинам, что и её острая форма, однако происходит это постепенно. В результате организм успевает адаптироваться к изменениям и компенсировать их. Вместо пенной жидкости в легких наблюдается застой венозной крови и замедление кровообращения. Это негативно сказывается на перфузии и приводит к хронической гипоксии.
На начальном этапе пациенты испытывают одышку после физической активности и учащенное сердцебиение. Со временем затрудняется дыхание в горизонтальном положении, особенно ночью, что заставляет людей занимать полусидячее положение. К одышке добавляется кашель с выделением мокроты, в которой можно заметить кровяные прожилки. Также наблюдаются нарушения сердечного ритма и появление дополнительных тонов. На этой стадии заболевание может оставаться стабильным на протяжении многих лет. В конечном итоге оно может резко перейти в острую левожелудочковую недостаточность, что часто приводит к летальному исходу.

Симптомы
Понимание патогенеза позволяет предсказать, как будет проявляться левожелудочковая недостаточность. Симптоматика включает три основных состояния: сердечную астму, отек легких и шок.
- Сердечная астма характеризуется приступами удушья. Кожа становится влажной, холодной и липкой, а кончики пальцев и область носогубного треугольника могут приобретать синеватый оттенок. Дыхание становится громким и напряженным, слышны сухие хрипы. Частота сердечных сокращений увеличивается, а артериальное и центральное венозное давление поднимается.
- Отек легких представляет собой следующую стадию патологического процесса. При прослушивании легких можно услышать крупно- и мелкопузырчатые хрипы, а дыхание становится булькающим и слышимым на расстоянии. Частота дыхательных движений может превышать 40 раз в минуту, что вдвое выше нормы. У пациентов наблюдается кашель с розовой пенистой мокротой.
- Шок является конечной стадией отека легких. Дыхание становится все более поверхностным, пенистая жидкость заполняет не только легкие, но и трахею, проявляясь в уголках губ. Артериальное давление резко падает, в то время как частота сердечных сокращений увеличивается. Когда легкие полностью заполняются жидкостью, это может привести к летальному исходу.
Классификация
Существует несколько способов классификации данного заболевания, которые зависят от степени тяжести и особенностей его протекания. В этом контексте выделяют две основные формы течения патологии:
- острая левожелудочковая недостаточность – проявляется внезапным появлением характерных симптомов, что приводит к резкому ухудшению состояния пациента. В этом случае существует риск развития аритмического, рефлекторного и кардиогенного шока;
- хроническая левожелудочковая недостаточность – развивается на фоне прогрессирования ранее установленной сердечной недостаточности.
Классификация заболевания по степени выраженности симптомов включает несколько стадий тяжести:
- начальная – характеризуется минимальными клиническими проявлениями, которые проявляются только при значительной физической нагрузке. В состоянии покоя симптомы отсутствуют;
- среднетяжелая – симптомы проявляются как при физической активности, так и в состоянии покоя;
- терминальная – приводит к необратимым изменениям в жизненно важных органах.
Диагностика
Для диагностики левожелудочковой сердечной недостаточности у пациентов применяются современные технологии. Они позволяют эффективно проводить обследование, а также собирать информацию, необходимую для дальнейшего лечения и тщательного мониторинга состояния пациента.
Методы и процедуры диагностики ЛЖСН:
- Катетеризация сердца: это инвазивная процедура, при которой тонкая гибкая трубка вводится через сосуд в руке или паху к сердцу. Через катетер вводится контрастное вещество, после чего с помощью рентгеновского видео можно оценить работу сердца и выявить возможные отклонения.
- Рентгенография грудной клетки: выполняется снимок органов грудной клетки, что позволяет провести общий анализ состояния легких, сердца и аорты.
- Эхокардиография: это ультразвуковое исследование, которое с помощью звуковых волн создает изображения движущихся частей сердца, включая камеры и клапаны.
- Электрокардиография (ЭКГ): этот метод позволяет оценить электрическую активность сердца, что может помочь выявить увеличение отдельных его частей, а также наличие перегрузок или повреждений.
- Электрофизиологическое исследование: с помощью этого метода фиксируются электрические импульсы сердца, что помогает определить причины нарушений ритма и выбрать оптимальное лечение.
- Радионуклидная визуализация: это неинвазивная процедура, позволяющая выявить серьезные повреждения сердца. Радиоактивный изотоп вводится в вену, после чего специальный сканер фиксирует его движение через сердце.
- Тредмил-тест: этот тест оценивает физическую выносливость пациента и количество кислорода, которое сердце использует во время физической активности. Результаты помогают определить степень левожелудочковой сердечной недостаточности и возможное течение заболевания.
После завершения диагностики врач анализирует полученные данные для оценки степени сердечной недостаточности у пациента. Согласно классификации, тяжесть сердечной недостаточности делится на четыре класса, основываясь на способности выполнять обычные физические нагрузки и возникающих при этом симптомах.
Лечение
Терапия левожелудочковой сердечной недостаточности фокусируется на контроле симптомов и лечении основных причин заболевания. Для каждого пациента разрабатывается индивидуальный план лечения, который может включать медикаменты, изменения в образе жизни, а также хирургические вмешательства, такие как имплантация устройств, реконструкция или трансплантация сердца.
Медикаментозное лечение
Лекарственные препараты могут способствовать улучшению работы сердца и облегчению симптомов, таких как нарушения сердечного ритма, высокое артериальное давление и задержка жидкости. В частности, медикаменты назначаются для решения следующих задач:
- Снижение задержки жидкости в организме и потери калия
- Расширение суженных сосудов для улучшения кровотока
- Понижение артериального давления
- Замедление учащенного сердечного ритма
- Увеличение кровоснабжения всего организма
- Стимуляция мочеиспускания
- Профилактика тромбообразования
- Снижение уровня холестерина
Изменение образа жизни
Некоторые изменения в образе жизни могут значительно улучшить симптомы и общее качество жизни пациента. Для этого рекомендуется следовать ряду советов:
- Соблюдать диету с низким содержанием натрия, жиров и холестерина
- Заниматься физической активностью в допустимых пределах
Хирургическое лечение
Если медикаментозная терапия оказывается неэффективной при левожелудочковой сердечной недостаточности или состояние пациента требует более серьезного вмешательства, может потребоваться хирургическое лечение. В зависимости от состояния сердца и основной причины ЛЖСН, возможные операции могут включать имплантацию устройств, восстановление сердца или его трансплантацию.
- Операция по имплантации устройства
Имплантация вспомогательного устройства для левого желудочка может помочь сердцу работать более эффективно. В зависимости от ситуации, это может быть как основной метод лечения, так и временная мера в ожидании пересадки сердца.
Кардиостимулятор — это устройство, которое может быть имплантировано во время небольшой операции, что позволяет правому и левому желудочкам работать более эффективно.
- Операции по реконструкции или трансплантации сердца:
При наличии врожденных дефектов сердца могут быть выполнены следующие процедуры:
- Восстановление дефекта, что способствует улучшению кровообращения.
- Коронарное шунтирование — операция, создающая обходной путь вокруг суженных коронарных артерий с использованием артерий или вен, взятых из других частей тела пациента. Это улучшает кровоснабжение, устраняет боли в груди и предотвращает инфаркт миокарда.
- Операция по восстановлению формы сердца. Она основана на проведении электрических сигналов через сердце неправильной формы, что способствует его сокращению. Реконструкция формы сердца может улучшить его электропроводность и функциональность. Основные виды реконструкции включают установку искусственного сердечного клапана, динамическую кардиомиопластику, процедуру Dor (сшивание расширенной артерии или аневризмы), процедуру Acorn (предотвращение расширения сердца).
- Операция по пересадке сердца. Она проводится в тех случаях, когда все другие хирургические методы лечения ЛЖСН оказались неэффективными. Поврежденное сердце удаляется, и на его место устанавливается здоровое сердце от донора.
Профилактика
Предотвратить влияние всех факторов риска, связанных с левожелудочковой сердечной недостаточностью, достаточно сложно. Тем не менее, существуют меры, которые могут помочь снизить или даже в некоторых случаях обратить вспять вероятность развития заболевания. Рекомендуется следовать следующим советам:
- Уровень сахара в крови должен быть в норме. При наличии диабета важно внимательно следить за рационом и уровнем глюкозы. Необходимо обсудить с врачом подходящие препараты для контроля сахара в крови.
- Регулярная физическая активность. Умеренные физические нагрузки способствуют улучшению кровообращения и снижают нагрузку на сердечную мышцу.
- Питание должно быть сбалансированным и полезным. Рекомендуется ограничить потребление соли, сахара, насыщенных жиров и холестерина. Полезно включать в рацион больше фруктов, овощей, цельнозерновых продуктов и нежирных молочных изделий.
- При необходимости стоит обратиться к врачу для обследования. Если появляются новые или изменяющиеся симптомы, или возникают побочные эффекты от лекарств, следует проконсультироваться со специалистом.
- Поддержание нормального веса. Снижение веса и его поддержание в пределах нормы уменьшают нагрузку на сердце.
- Снижение уровня стресса. Стресс может вызывать учащенное или нерегулярное сердцебиение.
- Ограничение потребления алкоголя. В некоторых случаях может потребоваться полный отказ от спиртных напитков.
- Отказ от курения. Курение негативно влияет на кровеносные сосуды, повышает артериальное давление, снижает уровень кислорода в крови и ускоряет сердечный ритм.
- Контроль за уровнем жидкости в организме. Рекомендуется регулярно следить за своим весом.
- Прием медикаментов должен осуществляться строго по назначению врача.
Прогноз
Прогноз при левожелудочковой сердечной недостаточности во многом определяется причиной заболевания и степенью выраженности симптомов. Некоторые из них могут улучшаться благодаря медикаментозной терапии и изменениям в образе жизни. Однако прогрессирование других симптомов может привести к тому, что левосторонняя сердечная недостаточность станет угрожать жизни пациента.
В особо тяжелых случаях может потребоваться установка специального устройства, восстановление сердечных клапанов или даже пересадка сердца. Эти меры направлены на предотвращение дальнейшего повреждения сердечных структур и развитие серьезных осложнений, таких как почечная и/или печеночная недостаточность, а также инфаркт миокарда.
Симптоматика
В зависимости от особенностей течения заболевания, клинические проявления могут варьироваться. Для острого левожелудочкового недостатка характерны следующие симптомы:
- возникновение одышки, которая с прогрессированием недуга может перерасти в приступ удушья;
- интенсивный приступообразный кашель, который может быть как сухим, так и с выделением пенистой мокроты;
- выделение розоватой пены из носа и горла;
- ярко выраженные хрипы, слышимые даже на расстоянии, что свидетельствует о наличии отека легких;
- увеличение вен на шее;
- нарушения сердечного ритма;
- постоянные колебания артериального давления;
- повышение температуры тела;
- онемение конечностей;
- предобморочное состояние;
- сильные головокружения.
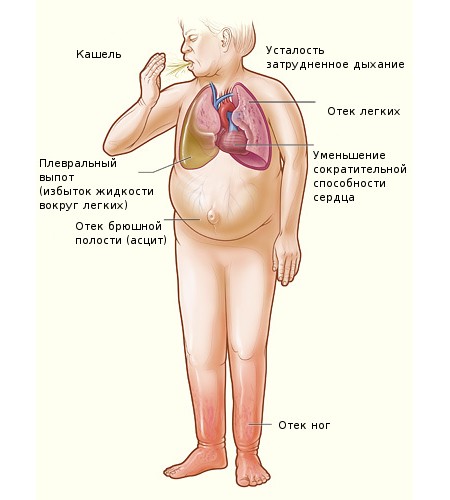
Хроническая левожелудочковая сердечная недостаточность проявляется следующими симптомами:
- отечность нижних конечностей;
- нарушения дыхательной функции, часто вызванные скоплением жидкости в грудной клетке более одного литра;
- синюшность кончиков пальцев рук и ног, а также изменение цвета губ, что происходит на фоне застоя крови и недостатка кислорода;
- снижение объема мочи, обусловленное нарушением кровоснабжения почек.
Описание
Обычно сердце перекачивает насыщенную кислородом кровь из легких через легочные вены в левое предсердие, а затем в левый желудочек. После этого кровь поступает в аорту и распространяется по всему организму через систему крупных и мелких артерий и капилляров. Левый желудочек играет крайне важную роль в функционировании организма, и его недостаточность по различным причинам может привести к серьезным и опасным заболеваниям.
Некоторые статистические данные:
- В течение первого года после диагностики левожелудочковой сердечной недостаточности (ЛЖСН) вероятность летального исхода составляет около 35%, после чего этот риск снижается до менее 10% в год.
- Вероятность развития ЛЖСН сопоставима с рисками, связанными с некоторыми формами рака.
- В Великобритании это заболевание становится причиной 5% экстренных госпитализаций.
- Сердечная недостаточность известна с древних времен; например, папирус Эберса упоминает о ней примерно в 1550 году до нашей эры.
Причины
Левожелудочковая сердечная недостаточность может возникать на фоне различных заболеваний, среди которых:
- Кардиомиопатии
- Ишемическая болезнь сердца
- Диабет
- Высокое артериальное давление
- Ожирение
- Апноэ во сне
- Употребление алкоголя и наркотиков
- Курение
Факторы риска
К факторам, способствующим развитию левожелудочковой сердечной недостаточности, относятся:
- Возраст: мужчины в возрасте от 50 до 70 лет чаще страдают левосторонней сердечной недостаточностью, особенно если у них в анамнезе есть сердечный приступ.
- Пол: мужчины имеют более высокий риск развития левосторонней сердечной недостаточности по сравнению с женщинами.
- Аортальный стеноз: сужение аортального отверстия приводит к замедлению кровотока и ослаблению сердечной мышцы.
- Тромбоз сосудов: образование тромба в легких может стать причиной левожелудочковой сердечной недостаточности.
- Кардиомиопатия: некоторые формы этого заболевания могут передаваться по наследству и нарушать работу сердца.
- Врожденные пороки сердца: анатомические дефекты сердца могут препятствовать нормальному кровообращению и нарушать гемодинамику.
- Хронические заболевания: такие состояния, как диабет, ВИЧ, гипертиреоз, гипотиреоз или накопление железа и белка, могут способствовать развитию левожелудочковой сердечной недостаточности.
- Аритмии: ненормальные сердечные ритмы, особенно частые и внезапные, могут ослабить сердечную мышцу.
- Миокардит: это состояние возникает, когда вирус вызывает воспаление сердечной мышцы.
- Перикардит: воспаление перикарда или образование спаек может затруднять работу сердца.
- Инфаркт миокарда: повреждение сердечной мышцы может негативно сказаться на способности сердца эффективно перекачивать кровь.
- Раса: мужчины афроамериканского происхождения чаще сталкиваются с левожелудочковой сердечной недостаточностью по сравнению с представителями других рас.
- Прием некоторых медикаментов (например, химиотерапия и препараты для лечения диабета): некоторые лекарства могут повышать риск развития левожелудочковой сердечной недостаточности.
- Вирусные инфекции: определенные вирусы могут повреждать сердечную мышцу, что приводит к развитию ЛЖСН.
Клиника
Сначала симптомы левожелудочковой сердечной недостаточности могут оставаться незамеченными, но со временем они становятся более выраженными. При появлении характерных признаков важно обратиться к врачу для своевременной диагностики и назначения необходимого лечения.
Тяжелая форма левожелудочковой сердечной недостаточности создает условия для развития осложнений, включая заболевания почек и печени, инфаркт миокарда и даже летальный исход.
Симптомы левожелудочковой сердечной недостаточности, которые могут быть связаны с основными проблемами со здоровьем, варьируются от легких до тяжелых и могут включать:
- Внезапное пробуждение ночью с ощущением нехватки воздуха
- Одышка при физической активности или в положении лежа
- Задержка жидкости, приводящая к отекам в области лодыжек, бедер и живота
- Потеря аппетита и появление тошноты
- Учащенное или нерегулярное сердцебиение
- Проблемы с концентрацией
- Неожиданное увеличение веса
- Хронический кашель
- Хрипота в голосе
- Усталость
С развитием этих симптомов сердце начинает работать чаще и интенсивнее, что может привести к дополнительным нарушениям:
- Учащенный пульс
- Увеличение размеров сердца
- Повышенное артериальное давление
- Замедление кровообращения, особенно в конечностях.
Существуют различные формы левожелудочковой сердечной недостаточности, которые развиваются с разной скоростью:
- Острая ЛЖСН — это угрожающее жизни состояние, требующее немедленного медицинского вмешательства. Оно возникает из-за серьезных нарушений в организме, когда левый желудочек внезапно перестает функционировать нормально. В результате кровь застаивается в малом круге кровообращения, альвеолы легких отекают из-за накопления жидкости, что приводит к резкому снижению объема воздуха в легких и может вызвать удушье.
- Хроническая ЛЖСН — это состояние, которое часто развивается у пациентов на протяжении многих лет. Симптомы в этом случае менее выражены, и состояние пациента ухудшается постепенно. Патология не имеет обратного хода, поэтому крайне важно начать лечение вовремя. В противном случае может возникнуть отек легких, хотя и не так быстро, как при острой форме заболевания.
Осложнения
При левожелудочковой сердечной недостаточности могут возникать следующие осложнения:
- Ангина: появляется из-за уменьшения объема крови, поступающей к сердцу.
- Фибрилляция предсердий: это нерегулярный сердечный ритм, который может повысить риск инсульта и тромбофлебита.
- Кардиальная кахексия: это непреднамеренная потеря веса, превышающая 7,5% от нормального веса за полгода, что может угрожать жизни без дополнительного питания.
- Проблемы с сердечными клапанами: повышенная нагрузка на сердце может привести к нарушениям в работе клапанов, чаще всего митрального и аортального.
- Инфаркт миокарда: сердечная мышца страдает из-за недостатка нормального кровоснабжения на протяжении длительного времени.
- Нарушение функции почек: снижение их работы довольно распространено среди пациентов с ЛЖСН. При недостаточном кровоснабжении почек может развиться почечная недостаточность, требующая диализа.
- Повреждение печени: избыточная жидкость, накапливающаяся в организме при ЛЖСН, оказывает давление на печень, что может привести к рубцеванию клеток и затруднению работы органа.
- Правожелудочковая сердечная недостаточность: на фоне ЛЖСН кровь застаивается в малом круге кровообращения, проходящем через легкие, что ослабляет правую сторону сердца.
Факторы риска
Левожелудочковая недостаточность (ЛЖН) — это состояние, при котором левый желудочек сердца не может эффективно перекачивать кровь в аорту, что приводит к недостаточному кровоснабжению органов и тканей. Существует множество факторов, которые могут способствовать развитию этого заболевания, и их понимание имеет важное значение для профилактики и лечения.
Одним из основных факторов риска является артериальная гипертензия. Повышенное давление создает дополнительную нагрузку на левый желудочек, что может привести к его гипертрофии и, в конечном итоге, к недостаточности. Хронические заболевания сердца, такие как ишемическая болезнь, также играют значительную роль. Они могут вызывать повреждение сердечной мышцы, что снижает ее способность к сокращению.
Сахарный диабет является еще одним важным фактором риска. Он может привести к повреждению сосудов и нервов, что ухудшает работу сердца. Избыточный вес и ожирение также способствуют развитию ЛЖН, так как увеличивают нагрузку на сердце и могут вызывать метаболические нарушения.
Курение и злоупотребление алкоголем негативно влияют на сердечно-сосудистую систему, увеличивая риск развития сердечно-сосудистых заболеваний, включая левожелудочковую недостаточность. Кроме того, малоподвижный образ жизни и недостаток физической активности могут способствовать ухудшению состояния сердечно-сосудистой системы.
Возраст также является значимым фактором риска. С возрастом увеличивается вероятность развития различных заболеваний сердца, что может привести к ЛЖН. Генетическая предрасположенность также играет свою роль: наличие сердечно-сосудистых заболеваний в семейном анамнезе может увеличить риск их развития у потомков.
Наконец, стресс и психоэмоциональные нагрузки могут оказывать негативное влияние на здоровье сердца. Хронический стресс может способствовать повышению артериального давления и ухудшению общего состояния сердечно-сосудистой системы.
Понимание этих факторов риска позволяет не только выявлять людей с повышенной вероятностью развития левожелудочковой недостаточности, но и разрабатывать стратегии профилактики и лечения, направленные на снижение их влияния на здоровье.
Роль образа жизни
Образ жизни играет ключевую роль в профилактике и лечении левожелудочковой недостаточности. Этот синдром, характеризующийся нарушением функции левого желудочка сердца, может быть спровоцирован множеством факторов, включая неправильное питание, недостаток физической активности, стресс и вредные привычки.
Правильное питание является основой здорового образа жизни и может значительно снизить риск развития сердечно-сосудистых заболеваний. Рекомендуется включать в рацион больше фруктов, овощей, цельнозерновых продуктов и нежирных источников белка. Ограничение потребления соли, сахара и насыщенных жиров также способствует улучшению состояния сердечно-сосудистой системы. Избыточное потребление соли может привести к повышению артериального давления, что, в свою очередь, увеличивает нагрузку на сердце.
Физическая активность также играет важную роль в поддержании здоровья сердца. Регулярные аэробные упражнения, такие как ходьба, плавание или велосипедные прогулки, помогают укрепить сердечную мышцу, улучшить кровообращение и снизить уровень стресса. Важно помнить, что физическая активность должна быть адаптирована к индивидуальным возможностям и состоянию здоровья, особенно для людей с уже имеющимися сердечно-сосудистыми заболеваниями.
Стресс является еще одним фактором, способствующим ухудшению состояния сердца. Хронический стресс может привести к повышению уровня кортизола, что негативно сказывается на сердечно-сосудистой системе. Методы управления стрессом, такие как медитация, йога или просто прогулки на свежем воздухе, могут помочь снизить его уровень и улучшить общее самочувствие.
Вредные привычки, такие как курение и чрезмерное употребление алкоголя, также оказывают негативное влияние на здоровье сердца. Курение способствует развитию атеросклероза и повышает риск сердечно-сосудистых заболеваний. Умеренное потребление алкоголя может иметь некоторые положительные эффекты, однако чрезмерное употребление может привести к повышению артериального давления и другим проблемам с сердцем.
Таким образом, изменение образа жизни может существенно повлиять на профилактику и лечение левожелудочковой недостаточности. Важно помнить, что каждый человек уникален, и подход к изменению образа жизни должен быть индивидуальным, с учетом всех особенностей здоровья и образа жизни пациента.
Современные методы лечения
Левожелудочковая недостаточность (ЛЖН) представляет собой состояние, при котором левый желудочек сердца не может эффективно перекачивать кровь, что приводит к недостаточному кровоснабжению органов и тканей. Современные методы лечения ЛЖН направлены на улучшение функции сердца, уменьшение симптомов и предотвращение осложнений.
Одним из основных подходов к лечению ЛЖН является медикаментозная терапия. Ключевыми группами препаратов, используемыми для лечения этого состояния, являются:
- Диуретики: Эти препараты помогают уменьшить отеки и нагрузку на сердце, способствуя выведению избыточной жидкости из организма.
- Ингибиторы АПФ: Они способствуют расширению сосудов, снижая нагрузку на сердце и улучшая его насосную функцию.
- Бета-блокаторы: Эти препараты помогают замедлить сердечный ритм и снижают потребность миокарда в кислороде, что может быть особенно полезно при наличии ишемической болезни сердца.
- Антагонисты альдостерона: Они помогают предотвратить задержку натрия и воды, что также способствует снижению отеков и улучшению состояния пациента.
Кроме медикаментозной терапии, важным аспектом лечения ЛЖН является изменение образа жизни. Рекомендуется:
- Соблюдение диеты с низким содержанием соли, что помогает контролировать уровень жидкости в организме.
- Регулярная физическая активность, адаптированная к состоянию пациента, что способствует улучшению сердечно-сосудистой функции.
- Отказ от курения и ограничение потребления алкоголя, что помогает снизить нагрузку на сердце.
В некоторых случаях, когда медикаментозная терапия оказывается недостаточно эффективной, может потребоваться использование более инвазивных методов лечения. К ним относятся:
- Установка кардиостимулятора: Этот прибор помогает регулировать сердечный ритм и улучшать его насосную функцию.
- Имплантация кардиовертеров-дефибрилляторов: Эти устройства могут предотвратить опасные аритмии, которые могут возникать при ЛЖН.
- Хирургические вмешательства: В некоторых случаях может потребоваться операция на сердце, например, коррекция клапанных заболеваний или шунтирование.
Современные методы лечения ЛЖН требуют индивидуального подхода, и выбор конкретной стратегии зависит от степени тяжести заболевания, наличия сопутствующих заболеваний и общего состояния пациента. Регулярное наблюдение у кардиолога и соблюдение рекомендаций по лечению играют ключевую роль в управлении этим состоянием и улучшении качества жизни пациентов.