Миокардический кардиосклероз — это состояние, возникающее из-за замещения нормальной сердечной ткани соединительной тканью, чаще всего после миокардита. Понимание механизмов его развития, причин и последствий важно для диагностики и лечения сердечно-сосудистых заболеваний. В статье рассмотрим, как миокардит приводит к кардиосклерозу, симптомы и методы лечения, что поможет читателям осознать важность своевременной медицинской помощи и профилактики.
Как и почему возникает заболевание?
Миокардит приводит к дистрофическим изменениям в миокарде. Эти дистрофические процессы способствуют увеличению соединительной ткани и формированию склеротических изменений.
Основными факторами, вызывающими миокардиосклероз, являются ранее перенесенные миокардиты различного происхождения (бактериальные, грибковые или вирусные). Миокардиосклероз может быть как очаговым, так и диффузным.
Миокардический кардиосклероз представляет собой патологическое состояние, характеризующееся замещением сердечной мышечной ткани соединительной тканью. Врачи отмечают, что это может быть следствием различных заболеваний, таких как ишемическая болезнь сердца, гипертония или миокардит. В результате этого процесса сердце теряет свою эластичность и способность эффективно сокращаться, что может привести к сердечной недостаточности. Специалисты подчеркивают важность ранней диагностики и лечения, так как запущенные формы заболевания могут значительно ухудшить качество жизни пациента. Врачи рекомендуют регулярные обследования и контроль факторов риска, таких как уровень холестерина и артериальное давление, для предотвращения развития кардиосклероза.
https://youtube.com/watch?v=hFxmG9KZkQg
Дифференциальный диагноз
Миокардический кардиосклероз необходимо различать с:
| Аспект | Описание | Значение |
|---|---|---|
| Определение | Замещение мышечной ткани сердца (миокарда) соединительной тканью | Рубцовые изменения миокарда |
| Причины | Ишемическая болезнь сердца (ИБС), инфаркт миокарда, миокардиты, гипертония, сахарный диабет | Повреждение и гибель кардиомиоцитов |
| Виды | Постинфарктный, атеросклеротический, поствоспалительный | Зависит от этиологии |
| Симптомы | Одышка, боли в груди, аритмии, отеки, слабость, утомляемость | Признаки сердечной недостаточности |
| Диагностика | ЭКГ, ЭхоКГ, МРТ сердца, коронарография, анализы крови | Оценка структуры и функции сердца |
| Лечение | Медикаментозное (бета-блокаторы, ингибиторы АПФ, диуретики), хирургическое (реваскуляризация, трансплантация) | Улучшение качества жизни, замедление прогрессирования |
| Прогноз | Зависит от степени поражения, наличия осложнений и эффективности лечения | Может быть серьезным при выраженной сердечной недостаточности |
Что происходит с сердечной мышцей?
Здоровая сердечная мышца обладает эластичностью и высокой способностью к сокращению. При миокардическом кардиосклерозе происходит замещение нормальной сердечной ткани на фиброзную, которая напоминает жесткий тяж. Появление фиброзных участков в миокарде приводит к снижению его сократительной функции и нарушению электрической проводимости. Именно эти фиброзные зоны могут стать причиной сердечной недостаточности и различных аритмий.
Жалобы и проявления при миокардическом кардиосклерозе обычно связаны с сердечной недостаточностью различной степени тяжести или декомпенсацией сердечно-сосудистой системы. Наиболее распространённым является миокардический кардиосклероз, сопровождающийся нарушениями ритма. Аритмии возникают из-за диффузных изменений в миокарде. Если говорить о симптомах сердечной недостаточности, то они чаще всего проявляются по правожелудочковому типу.
https://youtube.com/watch?v=rrZGqd9H090
Что чувствует пациент?
При этом заболевании у пациентов обычно наблюдаются следующие проявления:
- Одышка;
- Боли в области сердца, которые могут быть колющими или давящими;
- Учащенное сердцебиение.
Миокардический кардиосклероз с нарушением ритма требует от пациентов внимательного контроля за пульсом. Люди, страдающие этим состоянием, часто отмечают как снижение, так и увеличение частоты пульса, а также могут испытывать головокружение, слабость и быструю утомляемость.
Что видит врач?
Во время обследования специалист фиксирует увеличение сердечной мышцы, а на электрокардиограмме выявляются общие нарушения в работе сердца. Наиболее часто поражается правый желудочек.
При аускультации врач может услышать ослабление сердечных тонов, иногда наблюдается «галопирующий ритм», систолический шум в области верхушки сердца и на уровне трехстворчатого клапана, а также различные аритмические проявления.
https://youtube.com/watch?v=aooMTH3Rzbw
Принципы лечения и прогнозы
Лечение этой патологии, как и любого другого сердечного заболевания, является длительным и тщательным процессом.
В следующем списке представлены ключевые принципы терапии.
Тщательная санация очагов инфекции
Зачем это необходимо? Прежде всего, для предотвращения повторного миокардита. Устранение источников инфекции включает в себя лечение кариеса, удаление серных пробок, а также терапию холецистита, гайморита, фронтита и других заболеваний. Даже если эти источники не проявляют себя, они могут в определенных обстоятельствах вызвать повторное развитие миокардита.
Подбор антиаритмических препаратов
Антиаритмические средства подбираются исключительно индивидуально, учитывая особенности каждого пациента. В российской медицинской практике наиболее часто применяются пропанорм, этацизин и амиодарон. Указанные препараты обладают множеством противопоказаний, поэтому их использование должно проходить под наблюдением врача-кардиолога.
Лечение сердечной недостаточности
Для лечения и предотвращения прогрессирования сердечной недостаточности применяются следующие группы лекарственных средств:
- сердечные гликозиды (например, дигоксин),
- препараты на основе нитроглицерина (кардикет, нитроглицерин),
- ингибиторы ангиотензин-превращающего фермента (периндоприл, рамилоприл),
- сартаны (лозартан),
- диуретики (памид, фуросемид),
- бета-блокаторы (метопролол, беталок).
Важно, чтобы пациент понимал: медикаменты для терапии сердечной недостаточности, как и антиаритмические средства, необходимо принимать на протяжении всей жизни, строго соблюдая назначенные дозировки и не прекращая прием без консультации с врачом. Неправильный подход к лечению может привести к серьезным последствиям, включая инвалидность и летальный исход. Рекомендуется, чтобы такие пациенты проходили госпитализацию в кардиологическом отделении дважды в год.
Прогнозы лечения зависят от степени поражения сердечной ткани. Если затронут лишь небольшой участок, со временем состояние может немного улучшиться, однако полностью отказаться от медикаментов, к сожалению, невозможно. Полностью избавиться от сердечной недостаточности, к сожалению, не представляется возможным.
Что зависит от вас
Пациентам, страдающим миокардическим кардиосклерозом, следует избегать физических нагрузок, а также полностью отказаться от курения и употребления алкоголя. Из рациона необходимо исключить соленые и маринованные продукты, копчености, острые специи, выпечку и пряности. Важно включать в питание продукты, богатые витаминами и микроэлементами. Сердечная мышца нуждается в кислороде, поэтому регулярные прогулки на свежем воздухе являются обязательными. Рекомендуется санаторно-курортное лечение и постоянное наблюдение у кардиолога.
Когда речь заходит о заболеваниях сердца, чаще всего на ум приходят атеросклероз, высокий уровень холестерина, стресс и возрастные изменения. Однако существуют и другие виды сердечных патологий, которые чаще встречаются у молодых людей и не связаны с вышеупомянутыми факторами. Код по МКБ-10 для миокардического кардиосклероза (ПМК) — I20.0-I20.9. Это заболевание характеризуется воспалением сердечной мышцы, которое может возникнуть по различным причинам.
Кардиосклероз представляет собой патологическое изменение в миокарде, при котором клетки сердечной мышцы (кардиомиоциты) заменяются соединительной тканью, что приводит к образованию рубцов. Сочетание этих двух процессов и формирует диагноз миокардического склероза. Более коротким синонимом этого состояния является миокардиосклероз.
В отличие от атеросклероза, сосуды при этом заболевании не поражаются. По классификации МКБ миокардический кардиосклероз не относится к атеросклерозу, хотя и находится в разделе ишемических заболеваний сердца.
Стенки сердца и миокардит
Стенка сердца состоит из трех основных слоев: эндокарда, миокарда и перикарда (или эпикарда). Миокард обладает уникальной способностью проводить электрические импульсы, что делает его функциональным, а также эластичным и способным к сокращениям.
Миокардит представляет собой воспалительный процесс, который сопровождается изменениями в структуре миокарда на молекулярном уровне. Он может быть вызван инфекциями, аллергическими реакциями или ревматическими заболеваниями. Если не проводить адекватное лечение, это может привести к замещению здоровых клеток фиброзной тканью, что называется миокардическим кардиосклерозом. Данное состояние может вызвать серьезные осложнения, такие как аритмия, сердечная недостаточность и аневризма сердца.
Важно отметить, что терминология в данном случае может быть не совсем точной. Замещение клеток происходит фиброзной тканью до момента, когда возникают склеротические изменения. Поэтому более корректным было бы называть этот процесс миокардическим фиброзом.
При склерозе изменения уже связаны с развитием вышеупомянутых факторов. В медицинской литературе чаще используется более полное название — постмиокардитический кардиосклероз.
Миокардический кардиосклероз может развиваться по различным сценариям, что зависит от площади замещенных тканей, то есть от степени фиброза. На сегодняшний день не установлены точные причины, по которым у одних людей данная патология развивается, а у других — нет.
Причины развития болезни
Постмиокардический кардиосклероз всегда является вторичным заболеванием. Чаще всего он развивается как результат перенесенного миокардита. Основные причины его возникновения включают следующие факторы:
- Инфекционные заболевания — вирусы Коксаки A и B, грипп, дифтерия, скарлатина, гепатит, аденовирус, герпес, ЦМВ, ECHO, ВИЧ, вирус Эпштейна-Барр.
- Бактериальные инфекции, особенно вызванные бета-гемолитическими стрептококками группы А, которые имеют особую предрасположенность к сердечным тканям и могут вызывать ревматизм.
- Аллергические реакции.
- Токсические воздействия — например, чрезмерное употребление антидепрессантов.
- Тиреотоксикоз.
- Идиопатический миокардит.
Также к развитию заболевания могут привести инфаркт, ишемия и миокардиодистрофия, которая возникает при анемии, гипоксии и других состояниях. Согласно МКБ-10, код постмиокардического кардиосклероза с нарушением ритма — I20.0-I20.9.
Механизм изменений
Процесс замещения кардиомиоцитов фиброзной тканью является необратимым. В результате этого постепенно ухудшается сократительная функция сердца. Мышца сердца теряет свою упругость и эластичность, что приводит к расширению камер сердца, так как они заполняются рубцовой тканью. Это создает дополнительную нагрузку на сердце, и ему приходится прилагать усилия для прокачки крови по большому кругу кровообращения. Достичь этого удается лишь за счет гипертрофии миокарда.
В данном случае образование рубцов происходит довольно медленно, так как активируются адаптационные механизмы, позволяющие сердцу справляться с увеличенной нагрузкой. Соединительная ткань не обладает способностью к сокращению, и если количество кардиомиоцитов невелико, они берут на себя основную нагрузку и начинают активно увеличиваться в объеме. В результате увеличивается левый желудочек. Этот период называется миокардическим кардиосклерозом без проявлений сердечной недостаточности. На этом этапе у пациента нет никаких жалоб.
Однако на определенном этапе резервные возможности исчерпываются, и сократительная способность сердца вновь оказывается под угрозой. Это приводит к развитию сердечной недостаточности. Кроме того, рубцовые изменения могут затрагивать и клапаны, что приводит к их недостаточности или сужению створок.
Чем больше площадь поражения, тем быстрее прогрессирует сердечная недостаточность. В конечном итоге она может перейти в хроническую форму (ХСН).
Виды миокардического склероза
В зависимости от степени поражения, склероз может быть как очаговым, так и диффузным. При очаговой форме наблюдаются как одиночные, так и множественные участки фиброза в миокарде, затрагивающие лишь определенные области сердечной мышцы. Этот тип склероза встречается чаще. Одинокий очаг миокардического склероза имеет наиболее благоприятный прогноз, однако только при отсутствии нарушений сердечного ритма. Аритмии, в свою очередь, значительно ослабляют сердце и могут приводить к его недостаточности.
При диффузном поражении происходит полная замена мышечной ткани рубцовыми образованиями. Очаговая форма заболевания может протекать без явных симптомов, но лишь до тех пор, пока рубцы не затронут проводящие структуры или не окажутся вблизи синусового узла. В таких случаях аритмия становится неизбежной, что приводит к развитию миокардического кардиосклероза с нарушением ритма.
Основные симптомы кардиосклероза
Проявления постмиокардитического кардиосклероза можно условно классифицировать на две основные группы:
- Сердечная недостаточность (в основном хроническая);
- Нарушения ритма сердца.
При кардиосклерозе с мелкими очагами и умеренным диффузным поражением заболевание может протекать бессимптомно. Это чаще наблюдается у молодых людей, которые ранее не имели других сердечно-сосудистых заболеваний.
Процесс формирования рубцов в миокарде происходит относительно медленно. В течение этого времени постепенно активируются адаптационные механизмы, которые помогают сердцу справляться с нагрузками. Соединительная ткань не обладает способностью к сокращению. Поэтому, если оставшаяся рабочая ткань сердца оказывается недостаточной, развивается компенсаторная гипертрофия миокарда (увеличение мышечной массы желудочков, особенно левого). На данном этапе пациенты, как правило, не испытывают жалоб.
Сердечная недостаточность
При умеренном расширении сердца пациент не испытывает никаких жалоб. Однако при значительной утрате функциональности миокарда появляются признаки хронической сердечной недостаточности (ХСН):
- Одышка, преимущественно инспираторного типа (затрудненный вдох).
- В тяжелых случаях развивается ортопноэ – пациент вынужден сидеть, опираясь руками на постель, чтобы облегчить дыхание.
- Чувство слабости и постоянная усталость, вялость.
- Отечность – начинается с ног, постепенно поднимаясь выше. Отеки всегда симметричны. При достижении уровня пояса могут сочетаться с асцитом.
- Увеличение частоты пульса и снижение артериального давления – сердце не в состоянии прокачать необходимый объем крови и начинает работать быстрее.
Нарушения ритма
Миокардический кардиосклероз, сопровождающийся нарушениями сердечного ритма, может вызывать различные типы аритмий в зависимости от пораженного участка. Например, при бигеминии возникает патологический импульс после каждого нормального сердечного сокращения (соотношение 1:1). Хроническая сердечная недостаточность, возникающая на фоне постмиокардитического кардиосклероза, также может стать причиной аритмии. Расширенные предсердия начинают сокращаться неупорядоченно, что приводит к мерцанию. При этом артериальное давление может оставаться в пределах нормы или быть пониженным. Люди, испытывающие нарушения ритма, часто ощущают это как перебои в работе сердца — чувство замирания и трепетания в области груди.
Возможные осложнения
Наиболее серьезные осложнения, возникающие при постмиокардическом кардиосклерозе, включают прогрессирующую хроническую сердечную недостаточность, истончение и выпячивание пораженных участков миокарда (аневризму), а также аритмии, проявляющиеся в виде трепетания и мерцания. Фиброзная ткань, образующаяся в миокарде, нарушает не только способность мышцы к сокращению, но и другие важные физиологические характеристики клеток — возбудимость, проводимость и автоматизм. Это приводит к различным видам аритмий, от тахикардий до мерцания предсердий и желудочков. При дальнейшем ухудшении состояния могут развиться отек легких, головного мозга и почечная недостаточность. Аневризма, как правило, может привести к разрыву сердца.
Диагностические мероприятия
-
ЭКГ — изменения на электрокардиограмме не являются специфичными. Они могут отразить рубцовые изменения и аритмию, однако установить причины этих процессов не получится.
-
Суточный мониторинг ЭКГ по Холтеру — это метод, который позволяет зафиксировать временные нарушения ритма сердца. Он предоставляет более полную информацию о состоянии сердечно-сосудистой системы.
-
ЭХО-КГ — это исследование, которое помогает оценить степень расширения сердечных камер, выявить локализацию участков склероза, оценить сократимость миокарда и наличие аневризмы. Также оно позволяет диагностировать гипертрофию миокарда и нарушения работы клапанов.
-
Рентгенография грудной клетки — этот метод может показать увеличение границ сердца и наличие застоя в легких.
-
Сцинтиграфия миокарда — это радионуклидный метод исследования, который позволяет детально изучить сердечную мышцу и выявить размеры поражений. Суть метода заключается в том, что здоровые ткани способны захватывать определенные радионуклиды с различной интенсивностью, что отображается на приборе. В участках фиброза захват радионуклидов не происходит.
-
Общий анализ крови — может указать на некоторые заболевания, которые стали причиной текущего состояния.
-
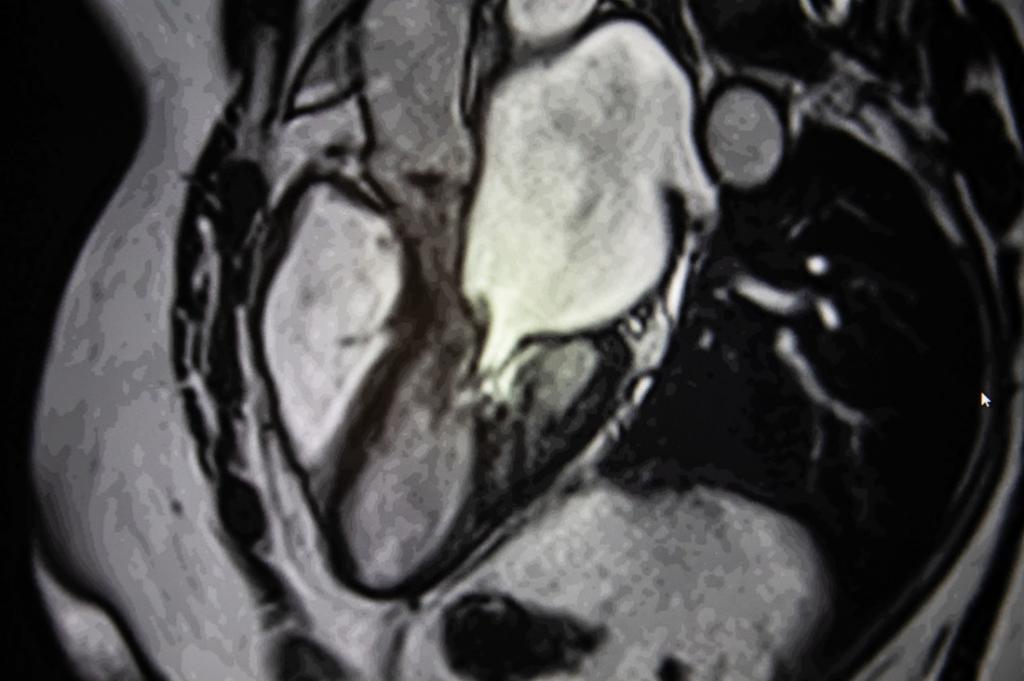
МРТ — этот метод позволяет оценить распространенность патологического процесса.
Тактика лечения
Терапия миокардиосклероза сосредоточена на замедлении формирования рубцов и улучшении функционирования сердца. Важнейшим этапом является выявление и устранение причин, способствующих заболеванию.
Если причиной является инфекция, назначается антибактериальная терапия. В случае аутоиммунных заболеваний требуется комплексное лечение основной патологии.
При аллергической природе заболевания рекомендуется использование антигистаминов и гормональных препаратов.
Обязательно назначаются антиоксиданты, которые способствуют улучшению обменных процессов в миокарде. К ним относятся «Кратал», «Мексиприм», «Цитохром», «Кудесан», а также соли калия и магния, такие как «Панангин», «Магникум», «Калипоз», «Рибоксин», «Предуктал», «Тиотриазолин» и «Элькар».
Симптоматическая терапия хронической сердечной недостаточности (ХСН) включает:
- сердечные гликозиды — «Строфантин», «Дигоксин»;
- диуретики — «Лазикс», «Индапамид»;
- бета-блокаторы — «Метопролол», «Атенолол», «Конкор», «Карведилол»;
- ингибиторы АПФ — «Энап», «Лизиноприл»;
- антагонисты кальция — «Дилтиазем», «Коринфар-ретард»;
- антиаритмические средства — «Лидокаин», «Этацизин», «Кордарон».
При блокадах проводимости назначаются «Изадрин» и «Атропин», которые принимаются на постоянной основе.
Если у пациента имеется аневризма, может потребоваться оперативное укрепление стенки или резекция выпячивания — это паллиативная хирургия.
При брадиаритмиях показаны радиочастотная абляция или установка кардиостимулятора.
Быстро прогрессирующая ХСН является показанием для пересадки сердца, что полностью избавляет пациента от сердечных проблем.
В лечении острого миокардита применяются нестероидные противовоспалительные средства и гормоны, такие как «Нимесулид», «Аспирин», а также стероидные гормоны — «Преднизолон», «Дексаметазон».
НПВС и стероиды значительно уменьшают воспалительные процессы в миокарде.
Если при первом обращении у пациента уже выявляются признаки начального кардиосклероза, в терапии используются витамины и общеукрепляющие препараты. Широко применяются антиоксиданты и антигипоксанты, такие как «Милдронат», «Предуктал», «Мексидол» и «Актовегин». Эти средства предотвращают накопление в крови недоокисленных метаболитов, которые негативно влияют на оставшиеся здоровые мышечные клетки и обогащают сердечную мышцу кислородом.
Каковы прогнозы?
Малосимптомные разновидности миокардитического кардиосклероза, как правило, имеют положительный прогноз. Со временем миокард приспосабливается к наличию фиброзной ткани.
Профилактические мероприятия
Профилактика направлена на предотвращение возникновения миокардита:
- Оперативное и полное лечение инфекционных заболеваний.
- Устранение хронических воспалительных процессов (кариес, тонзиллит, синусит и другие).
Кардиосклероз и армия
Можно ли получить освобождение от призыва в армию при миокардическом кардиосклерозе? В нормативных документах, касающихся военно-врачебной экспертизы, представлен список заболеваний, при наличии которых возможно освобождение от военной службы. Согласно этому списку, для получения отсрочки необходимы такие состояния, как кардиосклероз с выраженными нарушениями сердечного ритма или сердечная недостаточность 2 функционального класса. Под стойким нарушением ритма сердца подразумевается аритмия, продолжающаяся более 7 дней, что требует назначения антиаритмической терапии.
Основные причины развития миокардитического кардиосклероза
Постмиокардитический кардиосклероз представляет собой вторичное заболевание, которое возникает как одно из последствий перенесенного миокардита — воспалительного процесса в сердечной мышце. Основные причины, способствующие развитию миокардита и, соответственно, кардиосклероза, включают:
- Инфекционные агенты. Вирусы, такие как Коксаки A и B, грипп, ЦМВ, ECHO, ВИЧ и вирус Эпштейна-Барр, могут вызывать миокардит. Бактериальные инфекции также играют роль, особенно бета-гемолитические стрептококки, которые имеют выраженную тропность к сердечной ткани. Реже миокардит может быть вызван паразитарными (например, трихинеллез) и грибковыми инфекциями (кандидоз).
- Аллергические реакции. Воспаление сердечной мышцы чаще наблюдается при гиперчувствительности к антибиотикам, противотуберкулезным препаратам, вакцинации и сульфаниламидам. Зафиксированы редкие случаи миокардита после применения Допегита, средства для снижения артериального давления.
- Токсические воздействия. Употребление кокаина и злоупотребление антидепрессантами могут привести к миокардиту. Также это состояние может развиваться у пациентов с тиреотоксикозом из-за избытка катехоламинов.
- Идиопатические причины. В некоторых случаях миокардит возникает по неизвестным причинам, но с характерными признаками заболевания.
Сочетание нескольких факторов, таких как инфекция бета-гемолитическим стрептококком на фоне тиреотоксикоза, может привести к увеличению площади некроза миокарда и, как следствие, к более выраженному рубцеванию.
Основные виды миокардитического кардиосклероза
Постмиокардитический кардиосклероз, как и другие его виды, классифицируется в зависимости от затронутой области сердечной мышцы. Выделяют следующие формы:
- Очаговая. Это частичное поражение миокарда, при котором рубцовые изменения проявляются в виде отдельных очагов. Они могут быть как небольшими, так и крупными, а также встречаться в единственном числе или в множестве.
- Диффузная. В этом случае элементы соединительной ткани равномерно распределены по всей толщине сердечной мышцы.
Отдельные классификации, касающиеся исключительно постмиокардитического кардиосклероза, не разработаны.
Сердечная недостаточность
Когда защитный механизм в виде гипертрофии становится недостаточным, сердце начинает хуже выполнять свою насосную функцию. Это приводит к накоплению крови в желудочках и их постепенному увеличению. На начальных стадиях легкой и умеренной дилатации могут отсутствовать какие-либо жалобы. Однако при значительной потере рабочей массы миокарда появляются симптомы сердечной недостаточности. К основным из них относятся:
- Одышка. Обычно она имеет инспираторный характер (затруднен вдох). В тяжелых случаях может развиться ортопноэ – выраженная одышка в горизонтальном положении, которая уменьшается при переходе в сидячее положение.
- Слабость. Наблюдается повышенная утомляемость и вялость.
- Отеки. Обычно они впервые проявляются в области нижних конечностей. В отличие от отеков, возникающих при сосудистых заболеваниях (например, варикозе), эти отеки всегда симметричны. Они могут сочетаться с асцитом (накоплением жидкости в брюшной полости).
- Увеличение частоты сердечных сокращений. Это происходит из-за того, что сердце, не способное нормально сокращаться, пытается «выкачать» необходимый объем крови, ускоряя свою работу.
- Снижение артериального давления. Это характерно для тяжелой хронической сердечной недостаточности.
Признаки хронической сердечной недостаточности могут варьироваться от легких до тяжелых. Скорость перехода в декомпенсацию и степень выраженности симптомов зависят от площади пораженного миокарда и наличия сопутствующих заболеваний.
Нарушения ритма
Очаги кардиосклероза могут стать причиной возникновения аритмии. Тип нарушения сердечного ритма зависит от того, какая часть сердца была затронута. Например, может наблюдаться аритмия в виде бигеминии, когда патологический импульс возникает после каждого нормального сердечного сокращения (соотношение 1:1).
Ухудшение хронической сердечной недостаточности при постмиокардитическом кардиосклерозе также может привести к аритмии. Предсердия, которые увеличиваются из-за перегрузки объемом, начинают проявлять мерцание, то есть сокращаться в хаотичном порядке.
Субъективно нарушения ритма могут восприниматься как перебои в работе сердца, ощущение трепетания или переворота в груди. При постоянных формах аритмии пациенты зачастую перестают их замечать. Особенно опасными являются случаи внезапной потери сознания.
Диагностика и лечение миокардитического кардиосклероза
Диагноз миокардита устанавливается на основании жалоб пациента, результатов осмотра и анализа факторов, которые могли спровоцировать заболевание. Инструментальные методы диагностики помогают оценить степень нарушений в работе сердца и определить площадь поражения. В числе используемых методов:
- ЭКГ. Изменения на электрокардиограмме не являются специфичными и могут лишь косвенно указывать на наличие рубцовых изменений, не уточняя их причины. Например, аналогичные признаки могут наблюдаться при постинфарктном кардиосклерозе. Суточное мониторирование ЭКГ предоставляет более полную информацию, фиксируя эпизодические нарушения ритма.
- ЭХО-КГ. Этот метод позволяет оценить объем камер сердца, фракцию выброса левого желудочка и определить локализацию склерозированных участков.
- Рентгенография органов грудной клетки. С помощью этого исследования можно выявить увеличение камер сердца и венозный застой в легочных сосудах.
- Сцинтиграфия. Данный метод основан на способности тканей захватывать радионуклиды с различной интенсивностью в зависимости от их функционального состояния. В участках кардиосклероза радионуклиды практически не накапливаются.
Лабораторные анализы не являются специфичными, но помогают выявить последствия миокардиосклероза. Обычно назначаются клинические анализы крови и мочи, а также биохимические исследования. Набор анализов определяется индивидуально для каждого пациента.
На сегодняшний день не существует препаратов, которые могли бы преобразовать соединительную ткань обратно в мышечную. Если миокардиосклероз не вызывает значительных нарушений в работе сердца, рекомендуется динамическое наблюдение.
Лечение постмиокардитического кардиосклероза направлено на устранение его последствий. Например, при хронической сердечной недостаточности могут быть назначены диуретики для разгрузки кровотока, бета-блокаторы для снижения частоты сердечных сокращений и сердечные гликозиды для повышения сократимости миокарда. Если консервативная терапия не останавливает прогрессирование хронической сердечной недостаточности, может быть рассмотрена возможность пересадки сердца.
При нарушениях ритма может быть назначена медикаментозная терапия. Например, при фибрилляции предсердий используют амиодарон. При наличии показаний устанавливают электрокардиостимулятор (ЭКС).
Характерные особенности развития миокардитического кардиосклероза
Чаще всего рубцевание миокарда наблюдается при миокардитах, вызванных ревматическими заболеваниями, особенно при заражении бета-гемолитическим стрептококком. Не менее распространенной причиной являются аллергические реакции. Грипп также может вызывать воспаление сердечной мышцы, однако в большинстве случаев это заканчивается полным выздоровлением.
Осложнения кардиосклероза
При образовании небольших рубцовых изменений и эффективной работе компенсаторных механизмов прогноз в целом является положительным. К основным серьезным осложнениям постмиокардитического кардиосклероза относятся выраженная сердечно-сосудистая недостаточность и опасные для жизни аритмии.
Роль образа жизни в профилактике заболевания
Образ жизни играет ключевую роль в профилактике миокардического кардиосклероза, так как многие факторы, связанные с образом жизни, могут способствовать развитию сердечно-сосудистых заболеваний. Правильное питание, физическая активность, отказ от вредных привычек и управление стрессом — все это важные аспекты, которые могут значительно снизить риск возникновения данного заболевания.
Во-первых, рациональное питание является основой для поддержания здоровья сердца. Употребление пищи, богатой омега-3 жирными кислотами, клетчаткой, витаминами и минералами, помогает укрепить сердечно-сосудистую систему. Рекомендуется включать в рацион больше фруктов, овощей, цельнозерновых продуктов и нежирных источников белка. Ограничение потребления насыщенных жиров, трансжиров, сахара и соли также способствует снижению риска развития атеросклероза и других сердечно-сосудистых заболеваний.
Во-вторых, регулярная физическая активность помогает поддерживать нормальный уровень холестерина и артериального давления, а также способствует улучшению обмена веществ. Умеренные аэробные нагрузки, такие как ходьба, плавание или езда на велосипеде, рекомендуется выполнять не менее 150 минут в неделю. Физическая активность не только укрепляет сердце, но и помогает контролировать вес, что также является важным фактором в профилактике миокардического кардиосклероза.
Отказ от вредных привычек, таких как курение и чрезмерное употребление алкоголя, также имеет огромное значение. Курение является одним из основных факторов риска для сердечно-сосудистых заболеваний, так как оно повреждает сосуды и способствует образованию тромбов. Умеренное потребление алкоголя может быть допустимо, однако чрезмерное употребление может привести к повышению артериального давления и другим проблемам со здоровьем.
Управление стрессом и психоэмоциональное здоровье также играют важную роль в профилактике миокардического кардиосклероза. Хронический стресс может негативно влиять на сердечно-сосудистую систему, поэтому важно находить способы расслабления и снятия напряжения. Практики, такие как медитация, йога, занятия хобби или просто прогулки на свежем воздухе, могут помочь в этом.
Таким образом, соблюдение здорового образа жизни, включая правильное питание, физическую активность, отказ от вредных привычек и управление стрессом, является важным шагом в профилактике миокардического кардиосклероза. Эти меры не только способствуют улучшению общего состояния здоровья, но и помогают предотвратить развитие серьезных заболеваний сердца и сосудов.
Психологические аспекты жизни с кардиосклерозом
Жизнь с миокардическим кардиосклерозом может оказывать значительное влияние на психологическое состояние пациента. Заболевание, характеризующееся замещением нормальной сердечной ткани соединительной, может вызывать не только физические, но и эмоциональные страдания. Понимание этих аспектов важно для комплексного подхода к лечению и реабилитации.
Первоначально диагноз может вызвать у пациента чувство страха и тревоги. Неопределенность относительно будущего, возможные ограничения в физической активности и необходимость постоянного медицинского наблюдения могут привести к развитию депрессивных состояний. Пациенты часто испытывают страх перед сердечными приступами или другими осложнениями, что может ограничивать их повседневную жизнь и социальные взаимодействия.
Кроме того, миокардический кардиосклероз может повлиять на самооценку пациента. Ограничения в физической активности могут привести к снижению уверенности в себе, особенно если человек привык к активному образу жизни. Это может вызвать чувство беспомощности и изоляции, что в свою очередь усугубляет психологическое состояние.
Социальные аспекты также играют важную роль. Пациенты могут испытывать трудности в общении с друзьями и близкими, особенно если те не понимают серьезности заболевания или не могут поддержать. Это может привести к чувству одиночества и непонимания, что негативно сказывается на общем эмоциональном фоне.
Важно отметить, что поддержка со стороны семьи и друзей, а также профессиональная помощь психологов и психотерапевтов могут значительно улучшить качество жизни пациентов с миокардическим кардиосклерозом. Группы поддержки, где пациенты могут делиться своими переживаниями и получать советы от людей с аналогичными проблемами, также могут быть полезными.
В заключение, психологические аспекты жизни с миокардическим кардиосклерозом требуют внимания и понимания. Комплексный подход к лечению, включающий как медицинские, так и психологические методы, может помочь пациентам справиться с эмоциональными трудностями и улучшить качество их жизни.
Современные исследования и перспективы лечения
Современные исследования в области миокардического кардиосклероза сосредоточены на понимании патогенеза заболевания, его клинических проявлений и возможных методов лечения. Одним из ключевых направлений является изучение молекулярных механизмов, приводящих к фиброзу миокарда. Установлено, что воспалительные процессы, вызванные ишемией или инфекциями, играют важную роль в развитии кардиосклероза. В частности, активация фибробластов и продукция коллагена приводят к замещению функциональной сердечной ткани соединительной тканью, что ухудшает сократительную способность сердца.
В последние годы активно исследуются биомаркеры, которые могут помочь в ранней диагностике миокардического кардиосклероза. Например, уровень натрийуретического пептида (BNP) и других маркеров сердечной недостаточности может указывать на наличие фиброза. Это открывает новые горизонты для разработки тестов, которые позволят выявлять заболевание на ранних стадиях, что, в свою очередь, может улучшить прогноз и качество жизни пациентов.
Что касается лечения, то традиционные подходы включают использование антигипертензивных препаратов, статинов и антикоагулянтов, которые помогают контролировать сопутствующие заболевания, такие как гипертония и атеросклероз. Однако, несмотря на достижения в этой области, остаётся актуальной проблема недостаточной эффективности существующих методов в отношении непосредственно миокардического кардиосклероза.
В последние годы наметилась тенденция к использованию новых терапевтических стратегий, таких как клеточная терапия и генетические методы. Исследования показывают, что введение стволовых клеток может способствовать восстановлению повреждённой сердечной ткани и улучшению её функции. Также ведутся работы по применению препаратов, направленных на ингибирование процессов фиброза, что может замедлить прогрессирование заболевания.
Кроме того, важным аспектом является комплексный подход к лечению, который включает не только медикаментозную терапию, но и изменение образа жизни. Регулярные физические нагрузки, сбалансированное питание и отказ от вредных привычек могут значительно улучшить состояние пациентов с миокардическим кардиосклерозом.
Таким образом, современные исследования открывают новые перспективы в понимании и лечении миокардического кардиосклероза. Однако для достижения значительных успехов необходимо продолжать научные изыскания и клинические испытания, направленные на разработку более эффективных методов диагностики и терапии данного заболевания.