Температура тела при остром инфаркте миокарда — важный клинический показатель, указывающий на осложнения и воспалительные процессы. В статье рассмотрим, как изменения температуры могут сигнализировать о развитии инфекции или других патологий, а также как этот симптом помогает врачам в диагностике и выборе лечения. Понимание роли температуры в контексте инфаркта миокарда позволит медицинским работникам эффективнее реагировать на изменения состояния пациента и улучшить исходы лечения.
Может ли быть жар в предынфарктном и остром периоде?
Незадолго до наступления инфаркта у человека наблюдается снижение иммунной защиты, вызванное нарушениями в гемодинамике, что способствует проникновению инфекций в организм. Это состояние может сохраняться на протяжении нескольких недель или даже месяцев.
Симптомы простуды иногда возникают на фоне нарушений легочной вентиляции в предынфарктном состоянии. У пациента наблюдается першение в горле и постоянный кашель. Также могут отмечаться кратковременные повышения температуры.
В острую фазу инфаркта проявляется клиническая картина сердечной недостаточности, а температура тела может достигать 39º, что связано с развитием воспалительного процесса. Этот процесс направлен на изоляцию омертвевших участков сердца от здоровых тканей. Данная стадия может напоминать лихорадку по своим проявлениям и часто приводит к осложнениям.
Второй причиной повышения температуры являются продукты распада некротических тканей. Они попадают в кровь, вызывая лихорадку и увеличение числа лейкоцитов, среди которых преобладают нейтрофилы.
Эти клетки поглощают продукты распада, и организм отвечает на это развитием воспалительного процесса. В анализах крови это проявляется увеличением скорости оседания эритроцитов (СОЭ) и сдвигом лейкоцитарной формулы влево.
Симптомы лихорадки начинают проявляться на второй день острого периода болезни. Длительность этого состояния зависит от реакции организма на патологический процесс, наличия сопутствующих заболеваний сердечно-сосудистой системы и размера омертвевшей ткани.
Врачи отмечают, что температура тела при остром инфаркте миокарда может варьироваться, однако чаще всего наблюдается легкая гипертермия. Это связано с воспалительными процессами, возникающими в сердечной мышце. Повышение температуры может быть следствием активации иммунной системы, которая реагирует на повреждение тканей. Некоторые специалисты подчеркивают, что температура выше 38 градусов может указывать на более серьезные осложнения, такие как перикардит или миокардит. Важно, чтобы медицинские работники учитывали этот симптом в контексте других клинических проявлений и проводили комплексное обследование пациента. Правильная интерпретация температуры тела может помочь в своевременной диагностике и выборе оптимальной стратегии лечения.
Особенности проявление жара из-за воспаления
Некротические изменения, возникающие при инфаркте, затрагивают миокард и постепенно распространяются на эндокард, который является внутренним слоем сердечной мышцы. Этот процесс сопровождается воспалением и развитием пристеночного тромбоэндокардита, что приводит к повышению температуры у пациента.
Лихорадка может быть вызвана различными осложнениями, возникающими на фоне инфаркта:
- Экссудативный эндокардит характеризуется воспалением перикардиальных листков. В результате нарушений всасывания в полости перикарда начинает накапливаться жидкость, что вызывает повышение температуры у пациента.
- При фибринозном перикардите температура тела изначально повышается из-за некроза тканей, сопровождающегося лейкоцитозом.
| Показатель | Характеристика | Значение |
|---|---|---|
| Начало повышения температуры | Обычно через несколько часов после болевого синдрома | 6-12 часов |
| Максимальное повышение температуры | Зависит от объема некроза и индивидуальных особенностей | 37.5 — 38.5 °C |
| Длительность лихорадки | Коррелирует с размером инфаркта | 3-7 дней |
| Причины повышения температуры | Резорбция некротических масс, воспалительная реакция | Асептическое воспаление |
| Дифференциальная диагностика | Исключение инфекционных осложнений | Посев крови, общий анализ крови |
| Прогностическое значение | Высокая и длительная лихорадка может указывать на обширный инфаркт | Увеличение риска осложнений |
| Медикаментозная коррекция | При значительном дискомфорте или очень высокой температуре | Жаропонижающие средства (НПВС) |
Причины изменения температуры
Температура тела при инфаркте может варьироваться в зависимости от его типа и реакции организма. Когда патологический процесс переходит из острейшей стадии в острую, наблюдается снижение сосудистого тонуса и артериального давления, что связано с уменьшением объема венозной крови, поступающей к сердечной мышце. Постепенно развивается гипоксия (кислородное голодание) головного мозга, что приводит к нарушению функций внутренних органов и появлению неврологических симптомов. Это состояние называется сердечным коллапсом. Если не возникают другие осложнения, температура тела остается в пределах нормы или даже понижается.
При обширном инфаркте, особенно если он тяжело переносится, наблюдается снижение синтеза лейкоцитов. Эта проблема чаще всего затрагивает пожилых пациентов и значительно чаще встречается у женщин. На фоне патологических изменений увеличивается скорость оседания эритроцитов (СОЭ), что приводит к устойчивому повышению температуры. Причины данного явления могут быть следующими:
- развитие инфекции;
- анемия;
- серьезные повреждения тканей;
- миомаляция;
- перифокальное воспаление.
О наличии инфекции можно судить по появлению лихорадочного состояния, которое характеризуется высокой температурой, сохраняющейся более 1-2 недель после инфаркта.
Клиническая картина
Температурные показатели могут варьироваться в зависимости от индивидуальных особенностей пациента и стадии заболевания:
- В первые дни после начала приступа у пациента наблюдается повышение температуры, особенно в вечернее время. Это может произойти через несколько часов после окончания острого болевого синдрома из-за нервно-рефлекторной реакции.
- На третий день температура может подняться до 38º, что характерно для большинства больных и сохраняется до завершения острого периода.
- Жар, вызванный воспалительным процессом, обычно не превышает 38º и продолжается от 3 до 5 дней.
- При обширном инфаркте температура может оставаться высокой в течение 1-2 недель.
- Если температура не снижается в течение 14 дней и более, это может указывать на осложненное течение болезни.
- Повышение температуры до 39-40º часто свидетельствует о присоединении дополнительных заболеваний, таких как пневмония или пиелонефрит.
Возраст пациента также влияет на температурную реакцию. У молодых людей жар обычно более выражен, в то время как у пожилых людей температура может оставаться в пределах нормы.
При развитии кардиогенного шока температура может снижаться на фоне ухудшения сократительной функции сердца и нарушений в питании миокарда.

Диагностика инфаркта при гиперемии
Повышенная температура при инфаркте миокарда может служить сигналом для врача о возможном образовании новых некротических участков, так как она сопровождается изменениями в составе крови:
- Снижение уровня зернистых эозинофилов (одного из типов эритроцитов) наблюдается в первые дни после инфаркта. Это уменьшение связано с накоплением продуктов распада мертвых тканей.
- Увеличение скорости оседания эритроцитов (СОЭ) фиксируется на третий день и достигает максимума к десятому дню. Процесс нормализации СОЭ занимает около месяца. Этот показатель особенно важен для различения инфаркта и стенокардии, так как при стенокардии не наблюдается повышения СОЭ и высокой температуры.
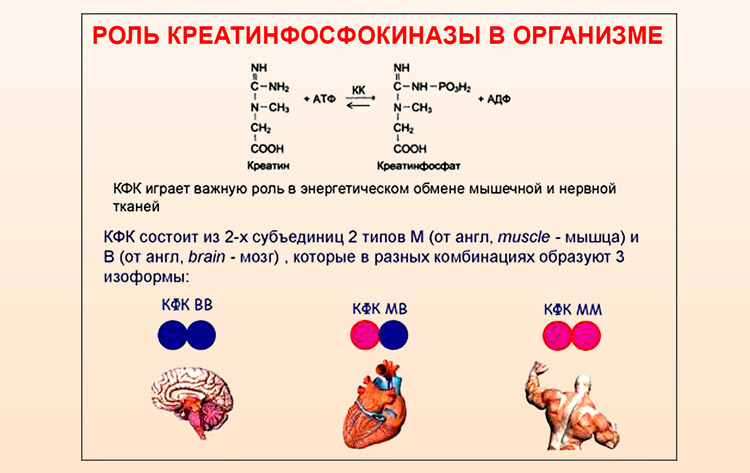
- Увеличение активности креатинфосфокиназы (КФК) служит маркером инфаркта. Максимальный уровень этого фермента достигается на второй день. Повышение связано с омертвением сердечных тканей и попаданием в кровь продуктов распада. При заболеваниях печени, легких и стенокардии уровень КФК остается стабильным.
- Активность печеночных ферментов (трансаминаз) также возрастает, но возвращается к норме примерно через неделю.
«Немая» форма инфаркта, часто встречающаяся у женщин с сахарным диабетом, может не проявляться явно. Повышенная температура, возникающая на второй день, может стать единственным признаком, указывающим на интоксикацию продуктами распада некротизированных тканей.
Температурная реакция на прочих стадиях инфаркта
Пациент, находящийся на подострой стадии заболевания, начинает ощущать улучшение своего состояния. Болевые ощущения уменьшаются, а температура тела приходит в норму. Врач принимает решение о выписке пациента для прохождения реабилитации в домашних условиях, однако под постоянным наблюдением специалиста.
Затяжная форма рецидивирующего инфаркта возникает из-за повторного проникновения инфекции в организм. Основной причиной этого является незавершенный процесс распада тканей пораженного миокарда и медленное образование рубцов. Температура может повыситься даже через 2-3 месяца после первого эпизода заболевания. Чаще всего такая ситуация наблюдается у пожилых людей или у пациентов с запущенной формой атеросклероза. Некротические изменения затрагивают не только ткани, пострадавшие во время первого приступа, но и соседние участки.
Реакция на рецидивы
Под воздействием заболеваний сердечно-сосудистой системы, таких как гипертония, ишемия и сердечная недостаточность, а также других факторов, включая вредные привычки и избыточный вес, может произойти повторный инфаркт. Он может проявляться независимо от стадии рубцевания поврежденных тканей. Наиболее вероятно, что рецидив случится в течение первого года после перенесенного приступа, особенно у мужчин в возрасте от 40 до 60 лет. Риск повторного инфаркта значительно увеличивается у тех, кто имеет обширные поражения миокарда.
Определить рецидив инфаркта с помощью электрокардиографии бывает сложно, и его проявления могут быть атипичными. Протекание заболевания часто оказывается тяжелым. Пациенты могут испытывать высокую температуру, нарушения сердечного ритма и симптомы сердечной недостаточности. Вероятность летального исхода в таких случаях значительно возрастает. Для быстрой диагностики и разработки эффективного плана лечения необходимо в течение недели анализировать изменения в составе крови.
Температурная реакция на тромболитическое лечение
Инфаркт миокарда возникает как результат атеросклероза. На стенках коронарных артерий постепенно формируются атеросклеротические бляшки, которые сужают просвет сосудов и ухудшают кровоснабжение сердечной мышцы. Со временем на этих бляшках могут появляться трещины, в которые устремляются тромбоциты, что приводит к образованию тромбов. Тромболитическая терапия играет ключевую роль в восстановлении кровотока. Особенно важна она в первые часы после начала заболевания, так как это значительно увеличивает шансы сохранить большую часть миокарда от некроза.
Для растворения тромбов используются препараты, такие как «Тенектеплаза» и «Альтеплаза», которые активируют фибринолитическую активность крови. Это достигается за счет превращения плазминогена в плазмин. Лекарства вводятся внутривенно, и улучшение состояния пациента происходит постепенно. Однако на фоне тромболитической терапии могут возникать побочные эффекты, такие как повышение температуры, аритмия, рвота и гипотония. Чтобы минимизировать риск этих реакций, рекомендуется сочетать введение тромболитиков с «Ацетилсалициловой кислотой» и «Гепарином». Эти препараты следует применять сразу после установления диагноза, чтобы предотвратить дальнейшее образование тромбов.
Осложнения
Температура тела часто возрастает при возникновении осложнений после инфаркта миокарда:
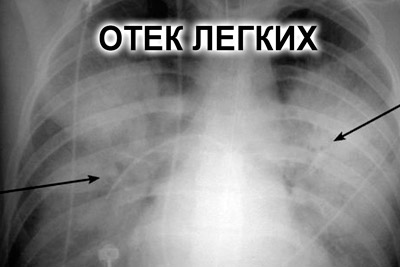
- Проявление отека легких, который возникает из-за накопления жидкости в легочной ткани, связано с некротическими изменениями в сердечной мышце. Это состояние может быть вызвано сужением сосудов и образованием тромбов в правом желудочке. В некоторых случаях причиной становится недостаточность левого желудочка, что приводит к застойным явлениям в малом круге кровообращения и образованию тромбов в легочных артериях. Данное осложнение проявляется повышением температуры, аритмией, одышкой, болями в грудной клетке и кашлем с выделением мокроты.
- В процессе восстановления температура может увеличиваться из-за ишемической кардиопатии и воспалительных процессов в перикарде. Болевые ощущения могут напоминать острую стадию инфаркта миокарда и усиливаться при дыхании или изменении положения тела.
- Развитие постинфарктного перикардита приводит к увеличению числа лейкоцитов, что может вызывать у пациента симптомы, схожие с простудой, включая повышение температуры.
Реакция на синдром Дресслера
Воспаление тканей сердечной мышцы и легких, возникающее через 1-2 месяца после перенесенного инфаркта миокарда, известно как синдром Дресслера. Этот синдром был впервые описан ученым Уильямом Дресслером в 50-х годах прошлого века. Он представляет собой аутоиммунное расстройство, которое проявляется воспалением плевры, легких, перикарда и суставов, сопровождаясь повышением температуры тела.
Причиной возникновения этого осложнения является атака иммунной системы на собственные клетки организма. Синдром Дресслера может проявляться в виде одного или нескольких патологических процессов:
- Перикардит обычно протекает легче, чем в других случаях. Температура тела не превышает 38º, а выраженность симптомов уменьшается через 2-3 дня.
- Плеврит проявляется кашлем, одышкой, умеренной температурой и резкой болью, усиливающейся при дыхании, локализующейся в грудной клетке.
-
Пневмония, вызванная аутоиммунным сбоем, сопровождается высокой температурой и выраженной одышкой.
-
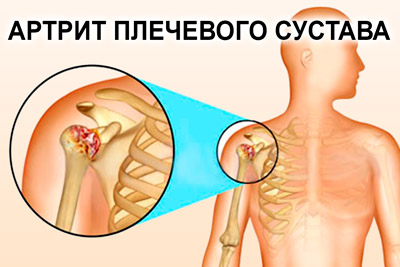
Артрит чаще всего затрагивает левый плечевой сустав, где воспаляется внутренняя оболочка, что проявляется болевыми ощущениями и субфебрилитетом (незначительным повышением температуры).
- Полиартрит имеет воспалительно-аллергическую природу. Он сопровождается ощущением онемения и болями в области пораженных суставов.
Наличие нескольких очагов воспаления усугубляет течение инфаркта и усиливает температурный ответ организма. Не менее опасны и маловыраженные формы предынфарктного синдрома, которые можно выявить только по анализу крови. Подозревать наличие патологического процесса можно по постоянным болям в суставах и субфебрилитету.
Такие формы синдрома Дресслера возникают из-за гипоксии миокарда и других органов. Повреждение кардиомиоцитов (сердечных клеток) приводит к выработке антител, которые уничтожаются иммунной системой, после чего она начинает атаковать здоровые клетки организма. Аутоиммунный процесс характерен для обширных форм инфаркта.
Для лечения применяются нестероидные противовоспалительные препараты. В более запущенных случаях может потребоваться использование кортикостероидных гормонов.
Хроническое течение инфаркта
Хроническая форма инфаркта миокарда проявляется эпизодически. Пациент время от времени испытывает симптомы, такие как одышка и боли в груди, которые характерны для острого периода заболевания. На фоне болевого синдрома часто наблюдается повышение температуры тела. Уменьшение выраженности симптомов происходит лишь через 2-3 дня.
В редких случаях субфебрильная температура может сохраняться даже после завершения болевого эпизода. При повторном возникновении приступа температура может вновь повышаться. Такое волнообразное течение лихорадки напоминает симптомы ревматического эндокардита и может быть вызвано им. В этом случае при аускультации можно будет четко услышать систолические шумы.
Температурная реакция на проведенную операцию
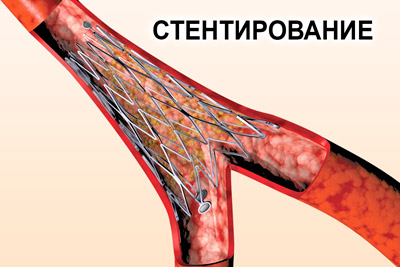
Процедура стентирования выполняется для расширения коронарных артерий, которые сужены из-за образования атеросклеротических бляшек. Стент представляет собой металлический каркас, который устанавливается на небольшой баллон. Его вводят через бедренную артерию и направляют к сердечной мышце. В нужном месте баллон раздувается, увеличивая просвет сосуда и восстанавливая кровоснабжение сердца.
Повышение температуры тела является одним из возможных послеоперационных осложнений:
- появление болей и отеков в области прокола;
-
симптомы инфекции;
-
онемение в месте введения катетера;
- повышенное потоотделение;
- постоянные позывы к рвоте;
- боли в груди;
- аритмия;
- кашель и одышка;
- трудности с мочеиспусканием.
Если после стентирования возникают какие-либо из этих симптомов, это должно стать поводом для обращения в медицинское учреждение. Они могут указывать на инфекцию или ошибки в ходе процедуры, поэтому важно срочно проконсультироваться с врачом, чтобы избежать осложнений.
Температура тела может быть признаком инфаркта миокарда. Она указывает на воспалительные процессы, связанные с некротическими изменениями в тканях сердечной мышцы. Понять причины появления этого симптома может только лечащий врач, основываясь на результатах инструментальной диагностики и лабораторных анализов. Простому человеку важно вовремя обратиться к специалисту, чтобы предотвратить осложнения и облегчить свое состояние.
Острый инфаркт представляет собой некроз определенной области сердечной мышцы, вызванный резким несоответствием между потребностью в кислороде и его поступлением через коронарные сосуды. Это крайняя форма ишемической болезни сердца.
В ответ на образование некротического участка иммунная система инициирует воспалительный процесс, одним из проявлений которого является гипертермия. Повышение температуры тела – это типичная неспецифическая защитная реакция организма, возникающая в результате активации центра терморегуляции под воздействием избытка пирогенов.
https://youtube.com/watch?v=az112jBQtWs
Может ли повышаться температура при инфаркте
Острый инфаркт миокарда (ОИМ) представляет собой асептический некроз сердечной ткани. Кардиомиоциты начинают погибать в течение 6-8 часов после начала приступа, что приводит к возникновению воспалительного процесса и повышению температуры тела.
Гипертермия обычно проявляется на 2-4 сутки и может сохраняться до 10 дней, пока не начнется формирование соединительной ткани и консолидация рубца.
Кроме того, лихорадка может указывать на осложнения, возникающие после инфаркта миокарда, такие как эмболия в большом круге кровообращения или гипостатическая пневмония. В более поздние сроки после инфаркта высокая температура может быть признаком постинфарктного синдрома Дресслера.
Как правило, лихорадка при ОИМ имеет субфебрильные значения (37,5-39 °C) и может колебаться в течение суток на 1-2 °C.
Необходимо помнить, что изолированное повышение температуры без изменений в биохимических маркерах инфаркта (таких как тропонины и МВ-КФК) и без изменений на ЭКГ не может быть связано с некрозом миокарда.
Какой механизм лежит в основе гипертермии
В ответ на возникновение некротического очага в организме запускается воспалительный процесс. Это естественная защитная реакция, направленная на устранение повреждающего фактора и восстановление поврежденной ткани. Воспаление возникает из-за продуктов метаболизма, которые изменили свои свойства в результате некроза, кровоизлияний или тромбозов.
Любой воспалительный процесс в организме сопровождается повышением температуры, вызванным пирогенами — биологическими веществами, влияющими на центр терморегуляции.
При неосложненном инфаркте лихорадка имеет неинфекционную природу. К омертвевшему участку направляются нейтрофильные лейкоциты, макрофаги и мононуклеары, чтобы ограничить воспалительный очаг и поглотить продукты распада тканей.
Лейкоциты вырабатывают пирогенные вещества, способствующие повышению температуры: интерлейкины, интерфероны и факторы некроза опухолей.
Попадая в кровь, лейкопирогены вызывают:
- быстрое увеличение температуры тела;
- учащение пульса;
- усиление потоотделения;
- головные боли.
Лихорадка может также возникнуть из-за осложнений.
На 5-7 день после начала заболевания может развиться гипостатическая пневмония. Причины ее появления:
- снижение кровоснабжения легких;
- ухудшение вентиляции легких;
- вынужденная гиподинамия;
- наличие условно-патогенной микрофлоры и внутрибольничных инфекций;
- несоблюдение правил ухода за пациентом в условиях интенсивной терапии;
- снижение общей сопротивляемости организма.
Помимо повышения температуры, у пациента могут наблюдаться кашель, одышка, общая слабость, а также клинические признаки — снижение уровня кислорода в крови, нейтрофильный лейкоцитоз и затемнения на рентгенограмме. При пневмонии лихорадка имеет инфекционную природу и требует лечения антибиотиками.
В отдаленные сроки лихорадка может быть вызвана развитием пристеночного тромбоэндокардита и постинфарктного синдрома (синдром Дресслера).
Пристеночный тромбоэндокардит может развиться на 3-4 неделе у пациентов, перенесших обширный трансмуральный или субэндокардиальный инфаркт миокарда. Мелкие тромбы, отрываясь, попадают в системный кровоток и могут закупоривать сосуды мозга, почек и кишечника, что может сопровождаться лихорадкой.
Синдром Дресслера возникает на 3-6 неделе заболевания. Основой этого процесса является реакция гиперчувствительности замедленного типа. Циркулирующие иммунные комплексы, образованные с аутоантителами, оседают на серозных оболочках, вызывая их воспаление.
- Лихорадка до 39-40 °C.
- Полисерозит (пневмонит, плеврит, перикардит, синовит крупных суставов).
- Болезненность при пальпации грудинно-реберных и грудинно-ключичных сочленений.
- Ускорение СОЭ, эозинофилия, лейкоцитоз.
- В редких случаях — геморрагический васкулит и поражение почек.
В редких ситуациях повышение температуры может наблюдаться одновременно с началом сердечного приступа. Это связано с выбросом большого количества адреналина в кровь и психогенной стимуляцией центра терморегуляции. Также временная лихорадка может возникать при реперфузии миокарда после проведения баллонной ангиопластики или стентирования коронарных сосудов.
Что делать и как себя вести
Температура тела после перенесенного инфаркта обычно восстанавливается в течение 7-10 дней и не требует специального лечения. Если же лихорадка продолжается дольше или возникает вновь после стабилизации состояния, это может указывать на развитие осложнений или присоединение инфекции.
Необходимы дополнительные диагностические исследования в случае изменения характера лихорадки (например, волнообразная или перемежающаяся) и резкого ухудшения состояния пациента.
- Общий анализ крови, биохимические показатели, коагулограмма.
- Рентгенография грудной клетки (при необходимости — брюшной полости).
- Эхокардиография.
- Ультразвуковое исследование органов брюшной полости и почек.
- Консультация хирурга и невролога при необходимости.
Жаропонижающие средства следует применять только в случае плохой переносимости повышенной температуры. Рекомендуется использовать селективные ингибиторы (такие как Ибупрофен, Напроксен), а также Парацетамол и Аспирин, соблюдая максимальную дозу в 325 мг в сутки.
Действия в домашних условиях
Повышение температуры у пациента после выписки из больницы может быть вызвано как поздними осложнениями острого инфаркта миокарда, так и совершенно иными заболеваниями, такими как ОРВИ, пиелонефрит, холецистит, бактериальные инфекции и прочие.
Необходимо незамедлительно обратиться за медицинской помощью, если высокая температура сопровождается:
- болями в различных областях;
- ознобом и повышенной потливостью;
- частыми и болезненными позывами к мочеиспусканию;
- кашлем, одышкой или болями в грудной клетке;
- отечностью и болезненностью суставов, кожными высыпаниями;
- тошнотой и нарушениями стула.
Лихорадка при инфаркте миокарда возникает из-за воспалительной реакции в области некроза сердечной ткани, а также может быть связана с развитием осложнений или присоединением инфекции. Более выраженная температурная реакция наблюдается у молодых людей, а мужчины чаще страдают от гипертермии по сравнению с женщинами. Интенсивность лихорадки прямо зависит от площади поражения миокарда. В случае острого инфаркта миокарда применение жаропонижающих средств не приносит желаемого эффекта. Устранение причины воспалительного процесса приводит к нормализации температуры.
Для подготовки данного материала были использованы различные источники информации.
Температура при инфаркте — это один из ключевых симптомов данной патологии. Она часто указывает на воспалительный процесс, вызванный инфекцией, попавшей в ослабленный организм, или после хирургического вмешательства. При возникновении такого симптома следует обратиться к врачу.
Причины температурных изменений
Температурные изменения могут наблюдаться на разных этапах заболевания.
Перед возникновением кровоизлияния редко фиксируется высокая концентрация токсинов в организме. Это может произойти, если человек страдает от инфекционных заболеваний, гипертонии или аллергий. В таких случаях уровень токсинов повышается, но незначительно. Симптомы напоминают проявления вирусных инфекций, поэтому многие не начинают лечение. Важно обращать внимание на продолжительность симптомов: при нарушении кровоснабжения они могут сохраняться на протяжении нескольких месяцев. Для точной диагностики необходимо обратиться к врачу. Обычно первый симптом проявляется ближе к ночи.
В остром периоде температура может достигать +39°С. Симптоматика схожа с лихорадкой. Длительность этого состояния зависит от степени поражения клеток.
При осложненных формах заболевания, таких как отек легких или образование тромбов, температура может повышаться до +38°С. В таких случаях также наблюдаются нарушения сердечного ритма, одышка и боли в грудной клетке.
Повышение температуры может происходить при инфаркте и в подострой фазе. Лихорадка возникает, если инфаркт имеет затяжной характер. Этот симптом указывает на высокую вероятность рецидива.
После инфаркта температура может повышаться из-за различных осложнений. Особенно это характерно при воспалении перикардиальных листков, когда в области перикарда скапливается жидкость, что приводит к повышению температуры до +38°С. Другим осложнением, способствующим повышению температуры, является фибринозный перикардит. Из-за резкого увеличения количества лейкоцитов в крови начинается некроз тканей, что вызывает интоксикацию и жар.
Реакция на повышение температуры может также наблюдаться после хирургических вмешательств. Это состояние считается отклонением от нормы. При этом могут возникать болезненные ощущения в груди, усиленное потоотделение, одышка, кашель и нарушения мочеиспускания. Кроме того, может наблюдаться многократная неконтролируемая рвота.
Что делать
Температура при инфаркте миокарда является тревожным признаком, при котором необходимо незамедлительно обратиться к врачу. Специалист проведет диагностику и назначит соответствующее лечение.
Если температура не превышает +38°С, использование жаропонижающих средств не рекомендуется. Это связано с тем, что потребуется принимать множество медикаментов, и врачи советуют избегать дополнительных препаратов, так как они могут создать чрезмерную нагрузку на организм. Кроме того, такая терапия обеспечит лишь временное облегчение, и температура вскоре может вернуться.
Если температура превышает +38°С, рекомендуется принять жаропонижающее средство. В данном случае нагрузка на организм становится слишком высокой и может привести к осложнениям. Подходящими являются нестероидные противовоспалительные препараты, такие как Ибупрофен или Парацетамол. Выбор лекарства и дозировки должен осуществлять врач. Важно информировать лечащего врача о любых изменениях состояния, чтобы предотвратить возможные осложнения и назначить адекватное лечение.

Содержание
Инфаркт — одно из самых серьезных заболеваний сердца, и каждому взрослому следует знать, где возникает боль, как она проявляется и может ли быть температура при инфаркте. Врачи часто наблюдают у пациентов различные сердечные боли. Крайне важно своевременно распознать инфаркт миокарда, чтобы оказать необходимую помощь пострадавшему. Это заболевание может поразить любого человека, независимо от возраста. Причины его возникновения разнообразны. Большинство летальных исходов от инфаркта миокарда происходит в течение первого часа после появления первых симптомов. Однако в большинстве случаев существует возможность спасти жизнь человеку. Спокойствие, знание четкого плана действий в такой ситуации и уверенность — это те факторы, которые могут определить, удастся ли спасти жизнь больного.
Общая клиническая картина инфаркта
Инфаркт миокарда представляет собой некроз сердечной мышцы, сигнализируя о том, что сердце испытывает недостаток в крови, а значит, и в кислороде с питательными веществами. При нарушении или полном прекращении кровообращения определенная область сердечной мышцы начинает отмирать.
Чаще всего инфаркт миокарда наблюдается у людей старше 40 лет, в то время как у молодежи это происходит реже. Уметь распознавать инфаркт по характерным признакам важно не только для медицинских работников.
Ключевым симптомом инфаркта миокарда является интенсивная боль в левой части груди, которая не поддается облегчению даже при приеме обычных обезболивающих. Боль может иррадиировать в левую руку, плечо, лопатку и живот. Она может проявляться по-разному, но всегда остается очень сильной. Также может наблюдаться резкое снижение артериального давления, появление холодного пота. У пациента могут возникать головокружение, тошнота, рвота, а иногда и понос. Кожа становится бледно-серой, а конечности — холодными.
Пульс может быть едва прощупываемым или вовсе отсутствовать. У пострадавшего может наблюдаться тахикардия, а артериальное давление резко падает. Человек может испытывать страх и затруднения с дыханием. Возможны серьезные нарушения в работе нервной системы, такие как обморок, потеря сознания, икота и слабость.
К факторам, способствующим развитию инфаркта, относятся:
- чрезмерные физические нагрузки;
- стрессовые ситуации;
- умственное перенапряжение;
- избыточное потребление алкоголя и пищи;
- резкие изменения погодных условий;
- недостаток сна;
- высокий уровень холестерина в крови;
- сахарный диабет;
- малоподвижный образ жизни.
Время, необходимое для оказания помощи:
- Предоставить первую помощь.
- Вызвать скорую помощь.
- Доставить пациента в специализированное медицинское учреждение.
- Провести коронарографию.
- Установить диагноз.
- Восстановить кровоток к сердечной мышце.
Наследственная предрасположенность к сердечно-сосудистым заболеваниям также имеет место.
https://youtube.com/watch?v=1NKB75OIyyU
О чем говорит температура
Может ли температура повышаться при инфаркте? Безусловно, это возможно. Увеличение температуры — один из ключевых симптомов, указывающих на развитие этой серьезной болезни. Это связано с тем, что в организме пациента происходят резкие реактивные изменения. Температура при инфаркте миокарда наблюдается в 90% случаев в течение первого дня. Обычно она может возникнуть сразу во время приступа или к концу первых суток, а иногда и на второй или третий день.
Значительное повышение температуры тела (до 40 градусов) встречается довольно редко и, как правило, указывает на наличие сопутствующего заболевания, например, воспаления легких или почек. Уровень повышения температуры также зависит от степени поражения сердечной мышцы.
У пожилых людей температура при инфаркте часто остается в пределах нормы. В случае кардиогенного шока температура может даже снижаться. У молодых людей такая реакция организма проявляется более ярко, и у них чаще наблюдается повышение температуры. Появление этой реакции должно насторожить врача, так как это может свидетельствовать о новых повреждениях миокарда. Температура может постепенно повышаться, достигая высоких значений, а затем снижаться до нормального уровня в 36,6. В некоторых случаях инфаркт может сопровождаться резким повышением температуры, за которым следует ее снижение. Обычно температура в диапазоне 37-38 градусов может сохраняться до пяти-семи дней. Если же она остается повышенной дольше этого срока, это должно вызвать особую озабоченность у врача, так как это может указывать на наличие осложнений.
В медицине известны случаи, когда инфаркт переходил в затяжную форму с изменениями температуры тела. Спустя 2-3 недели у пациента могут возникнуть симптомы плеврита, артрита или пневмонии с повышением температуры.
Что предпринять немедленно
Если у вас возникли подозрения на инфаркт, необходимо немедленно предпринять следующие шаги:
- Убедитесь, что пострадавший находится в удобном сидячем положении.
- Дайте ему обезболивающее средство. Важно заранее узнать, есть ли у человека аллергия на лекарства, так как это может вызвать серьезные аллергические реакции. В противном случае препарат может не оказать нужного эффекта и усугубить ситуацию.
- Срочно вызовите скорую помощь и организуйте транспортировку человека в медицинское учреждение.
Необходимо дождаться прибытия врачей и передать им пациента. Это даст ему шанс на выздоровление.
Также важны следующие аспекты:
- соблюдение режима дня;
- отсутствие умственных и физических перегрузок;
- отказ от вредных привычек;
- соблюдение диеты. Рекомендуется пить достаточное количество воды и принимать пищу регулярно (каждые три-четыре часа). Следует исключить сахар и продукты, способствующие накоплению жира.
Организация инфаркта может занять от трех до четырех месяцев, а в случае крупноочагового инфаркта — до полугода.
После завершения лечения пациенту потребуется пройти курс реабилитации. В течение нескольких лет после инфаркта следует избегать чрезмерных нагрузок.
Чтобы снизить риск инфаркта, важно вести активный образ жизни, контролировать свой вес, отказаться от курения, вредной пищи и алкоголя, а также от привычки есть поздно вечером. При необходимости стоит регулярно посещать врача и проходить анализы. Для снижения уровня холестерина, который может привести к таким заболеваниям, как инфаркт, следует принимать статины по рекомендации лечащего врача. В рацион стоит включить продукты, способствующие очищению сосудов, такие как чеснок, имбирь и овощи. После перенесенного инфаркта особенно важно заботиться о своем здоровье.
Помните, беда может постигнуть любого. Не оставайтесь равнодушными, если рядом с вами кому-то стало плохо. В один момент такая ситуация может коснуться и вас.

https://youtube.com/watch?v=CX4DT8QlXqc
Симптоматика инфаркта миокарда (повышение температуры тела)
Температура тела пациента в первый день инфаркта миокарда (ИМ) обычно остается в пределах нормы, а повышение наблюдается на второй день, реже — на третий. Температура может достигать 37–38 °С и сохраняется на этом уровне от 3 до 7 дней. В некоторых случаях, при обширном поражении сердца, температура может оставаться повышенной до 10 дней. Если субфебрилитет продолжается дольше, это может указывать на развитие осложнений.
Высокая температура (39 °С и выше) встречается редко и, как правило, свидетельствует о наличии осложнений, таких как пневмония. В некоторых случаях температура повышается постепенно, достигая максимума через несколько дней, а затем медленно снижается до нормальных значений. Реже температура сразу достигает максимального уровня и затем постепенно возвращается к норме.
Степень повышения температуры и продолжительность лихорадки в определенной мере зависят от масштабов инфаркта миокарда, однако значительную роль также играет реактивность организма. У молодых людей температурная реакция, как правило, более выражена. У пожилых людей, особенно при мелкоочаговом инфаркте, она может быть незначительной или отсутствовать вовсе. У пациентов с инфарктом, осложненным кардиогенным шоком, температура тела может оставаться нормальной или даже пониженной.
Появление температурной реакции после приступа ангинозной боли является важным диагностическим признаком инфаркта миокарда и всегда должно вызывать у врача подозрения на развитие свежих очаговых изменений в миокарде. Для инфаркта миокарда характерно увеличение количества лейкоцитов в крови, что наблюдается уже через несколько часов после начала заболевания и сохраняется в течение 3–7 дней.
Длительный лейкоцитоз может указывать на наличие осложнений. Обычно наблюдается умеренное увеличение числа лейкоцитов в крови — до (10–12) * 10^9/л. Очень высокий лейкоцитоз (более 20 * 10^9/л) считается неблагоприятным прогностическим признаком.
Согласно мнению ряда исследователей, выраженность лейкоцитоза в определенной степени зависит от масштабов поражения миокарда. В около 10 % случаев уровень лейкоцитов может оставаться в норме на протяжении всего периода болезни. Увеличение числа лейкоцитов в основном происходит за счет нейтрофилов, при этом наблюдается сдвиг лейкоцитарной формулы влево. В первые дни болезни отмечается снижение числа эозинофилов в крови, иногда вплоть до анэозинофилии. Позже их количество увеличивается и возвращается к норме, а в некоторых случаях даже превышает нормальные значения.
«Инфаркт миокарда», М.Я.Руда
Симптоматика инфаркта миокарда (пресистолический ритм)
Инфаркт миокарда
Инфаркт миокарда представляет собой одну из форм ишемической болезни сердца, характеризующуюся образованием ишемического некроза сердечной мышцы из-за нарушения кровоснабжения. По статистическим данным, это заболевание чаще встречается у мужчин, в то время как у женщин оно диагностируется в два раза реже. Наиболее подвержены инфаркту миокарда люди в возрасте от сорока до шестидесяти лет. Особенно высокий риск летального исхода наблюдается в первые два часа после начала приступа.
Инфаркт миокарда – причины
В большинстве случаев инфаркт миокарда затрагивает людей, которые ведут малоподвижный образ жизни и испытывают психоэмоциональные нагрузки. Тем не менее, недостаточная физическая активность не является единственным фактором, способствующим возникновению этого заболевания, и инфаркт может неожиданно поразить даже молодых и здоровых людей. К основным причинам, способствующим развитию инфаркта миокарда, можно отнести: вредные привычки (курение и злоупотребление алкоголем), гипертонию, недостаток физической активности, избыток животных жиров в рационе, неправильное питание, переедание и ожирение. У людей, занимающихся физической активностью, риск развития инфаркта значительно ниже по сравнению с теми, кто по различным причинам ведет малоподвижный образ жизни.
Сердце представляет собой мускулистый орган, функционирующий как насос, который перекачивает кровь. Кислород для сердечной мышцы поступает через кровеносные сосуды, которые подходят к ней снаружи. В результате различных факторов часть этих сосудов может быть заблокирована атеросклеротическими бляшками, что приводит к недостаточному кровоснабжению. Это состояние называется ишемической болезнью сердца (ИБС). Инфаркт миокарда возникает, когда происходит внезапная полная остановка кровоснабжения определенной области сердечной мышцы из-за закупорки коронарной артерии. Чаще всего это происходит из-за тромба, образовавшегося на атеросклеротической бляшке, реже причиной становится спазм коронарной артерии. Участок сердечной мышцы, лишенный питания, начинает отмирать. Инфаркт – это мертвая ткань (лат.).
Инфаркт миокарда – симптомы
Основным и характерным признаком данного заболевания является сильная боль в области сердца и за грудиной. Она возникает внезапно, быстро достигая высокой интенсивности и «отдавая» в межлопаточную область, левую лопатку, нижнюю челюсть и левую руку. В отличие от болей, связанных со стенокардией, дискомфорт при инфаркте миокарда значительно более выражен и не исчезает после приема нитроглицерина (иногда не устраняется даже при введении морфина). Важно учитывать наличие ишемической болезни сердца у таких пациентов, а также иррадиацию боли в левую руку, нижнюю челюсть и шею. У пожилых людей заболевание может проявляться одышкой и потерей сознания.
У 50% пациентов предшественниками инфаркта становятся измененные по частоте и интенсивности приступы стенокардии. Они становятся более настойчивыми, возникают чаще даже при минимальной физической нагрузке (иногда могут проявляться в состоянии покоя), длятся дольше, а между ними сохраняется чувство давления или тупая боль в области сердца. В некоторых случаях инфаркту могут предшествовать не болевые симптомы, такие как головокружение и общая слабость.
У 15% пациентов приступ боли длится не более одного часа, у 40% — от двух до двенадцати часов, а у 45% — около суток.
У некоторых больных инфаркт миокарда может сопровождаться внезапно развивающимся шоком и коллапсом. Пациент становится бледным, испытывает головокружение и резкую слабость, покрывается потом, может произойти кратковременная потеря сознания, тошнота, рвота и, реже, понос. Больной ощущает сильную жажду. Кожа становится влажной и приобретает пепельно-серый оттенок, кончик носа и конечности холодеют, артериальное давление резко падает (иногда его невозможно измерить). Пульс на лучевой артерии может быть не прощупываемым или очень слабым. Во время коллапса частота сердечных сокращений может быть немного снижена, увеличена или в пределах нормы (чаще наблюдается тахикардия), температура тела слегка повышена. Если коллапс и шоковое состояние продолжаются несколько часов или даже суток, прогноз на благоприятный исход значительно ухудшается. При инфаркте миокарда могут возникать серьезные нарушения со стороны желудочно-кишечного тракта — парез кишечника, боли в подложечной области, тошнота и рвота. Не менее серьезные нарушения могут наблюдаться со стороны центральной нервной системы — обморочное состояние, кратковременная потеря сознания, общая слабость, трудно устранимая упорная икота. Также могут развиться серьезные нарушения мозгового кровообращения, проявляющиеся парезами, судорогами, коматозным состоянием и нарушением речи.
Кроме вышеописанных специфических симптомов, у пациентов могут наблюдаться общие признаки: увеличение количества эритроцитов в крови и другие биохимические изменения, появление лихорадки, температура тела не превышает 38°C.
Клинические формы инфаркта миокарда:
— Астматическая форма (заболевание начинается с приступа сердечной астмы)
— Ангинозная форма (инфаркт начинается с болевых приступов в области сердца и за грудиной)
— Абдоминальная форма (начинается с диспептических явлений и болей в верхней части живота)
— Коллаптоидная форма (болезни предшествует коллапс)
— Церебральная форма (болезнь начинается с очаговой неврологической симптоматики)
— Безболевая форма (начало инфаркта миокарда скрытое)
Атипичные формы инфаркта миокарда
Помимо характерной для инфаркта острого раздирающего болевого синдрома за грудиной, существует несколько форм инфаркта, которые могут не проявляться явно или маскироваться под другие заболевания внутренних органов.
Безболевая форма инфаркта. Эта форма характеризуется ощущением дискомфорта в области груди, повышенным потоотделением, а также ухудшением настроения и сна. Чаще всего такая форма наблюдается у пожилых людей, особенно при наличии сопутствующего сахарного диабета.
Астматическая форма инфаркта миокарда. Этот тип инфаркта проявляется симптомами, схожими с приступом бронхиальной астмы, включая чувство сжатия в грудной клетке и сухой, надсадный кашель.
Гастритическая форма инфаркта миокарда. Симптоматика этой формы напоминает обострение гастрита и проявляется выраженной болью в области надчревья. При пальпации отмечается напряжение и болезненность мышц передней стенки живота. Гастритическая форма чаще всего затрагивает нижние отделы миокарда левого желудочка, расположенные рядом с диафрагмой.
Диагностика инфаркта миокарда
Диагноз устанавливается на основе клинической оценки состояния пациента и после проведения дифференциальной диагностики с такими заболеваниями, как острый перикардит, расслаивающая аневризма аорты, эмболия легочной артерии и спонтанный пневмоторакс. Одним из ключевых методов диагностики является электрокардиографическое исследование (ЭКГ), которое позволяет определить локализацию и степень повреждения миокарда, а также давность возникновения патологического процесса. Для инфаркта миокарда характерно изменение лабораторных показателей крови: наблюдается повышение уровня кардиоспецифических маркеров, связанных с кардиомиоцитами.
Инфаркт миокарда – лечение
Основная задача лечения пациентов с острым инфарктом миокарда заключается в быстром восстановлении и поддержании кровообращения в поврежденной области сердечной мышцы. Для достижения этой цели используются следующие медикаменты:
— Ацетилсалициловая кислота (аспирин) – благодаря способности угнетать тромбоциты, она предотвращает образование тромбов.
— Прасугрел, Тиклопидин, Клопидогрел (Плавикс) – эти препараты также препятствуют образованию тромбов, но действуют значительно эффективнее аспирина.
— Бивалирудин, Фраксипарин, Ловенокс, Гепарин – антикоагулянты, которые мешают образованию и распространению тромбов, а также влияют на свертываемость крови.
— Ретеплаза, Алтеплаза, Стрептокиназа – мощные тромболитические средства, способные растворить уже существующий тромб.
Все перечисленные препараты применяются в комбинации и являются жизненно важными для успешного лечения инфаркта миокарда.
Наиболее эффективным современным методом восстановления кровотока в коронарной артерии является экстренная ангиопластика с последующей установкой коронарного стента. Если по каким-либо причинам ангиопластику не удается провести в течение первого часа после начала инфаркта, предпочтение отдается тромболитическим препаратам.
Если все вышеперечисленные меры невозможны или не дают результата, единственным способом восстановления кровообращения (и спасения миокарда) становится срочное аорто-коронарное шунтирование.
Наиболее критичными являются первые сутки заболевания. Дальнейший прогноз зависит от степени повреждения сердечной мышцы, своевременности оказанной помощи и наличия сопутствующих сердечно-сосудистых заболеваний.
Библейский Израиль
Как уберечь сердце от боли?
Эта статья будет полезна не только тем, кто пережил инфаркт миокарда, но и тем, кто считает себя здоровым.
Как наследственность влияет на риск инфаркта миокарда?
— Исследования показывают, что если у родителей были сердечные приступы до 60 лет, то у детей может быть повышенная предрасположенность к инфаркту. В таких случаях риск развития ишемической болезни сердца возрастает уже в молодом возрасте, даже в 20-25 лет.
— Обратитесь к кардиологу, если:
- у вас возникают боли за грудиной;
- иногда испытываете затруднения с дыханием;
- вам тяжело подниматься по лестнице;
- замечаете перебои в работе сердца;
- не справляетесь с обычными физическими нагрузками — это может быть признаком стенокардии и ишемии;
- у вас случаются приступы головокружения и слабости;
- иногда теряете сознание;
- чувствуете, что сердце «выпрыгивает» из груди — это может указывать на аритмию.
Как распознать предынфарктное состояние?
— Предынфарктное состояние — это обострение ишемической болезни сердца, которое может длиться от нескольких часов до 2-3 недель. У пациента резко ухудшается общее состояние, учащаются приступы стенокардии, боль в сердце становится более интенсивной и пульсирующей, может распространяться на руку, шею и лицо. Во время приступа стенокардии пациент может быть вялым, а при начале инфаркта — возбужденным и тревожным. Если боль не проходит после приема нитроглицерина, это уже инфаркт.
Что делать при остановке дыхания и сердцебиения до приезда «скорой помощи»?
1. Уложите пострадавшего на спину на ровную поверхность и запрокиньте голову, чтобы обеспечить проходимость дыхательных путей.
2. Если дыхание отсутствует, выполните искусственную вентиляцию легких методом «рот в рот», при этом зажмите нос пострадавшего во время вдувания воздуха.
3. Проверьте пульс на сонной артерии. Если пульсации нет, начните непрямой массаж сердца: положите одну ладонь на другую в центре груди и ритмично нажимайте вниз. Частота нажатий — чуть чаще одного в секунду (80 нажатий в минуту).
4. Если вы проводите реанимацию в одиночку, после каждых 15 нажатий делайте два вдувания в легкие пострадавшего (рот в рот).
5. Если лицо пострадавшего стало розовым, зрачки сузились (реакция на свет), он начал дышать самостоятельно и появился пульс на сонной артерии, значит, вам удалось спасти человека.
Нужно ли соблюдать постельный режим после инфаркта?
— В тяжелых случаях это обязательно, как минимум на 5-7 дней, так как поврежденное сердце может не выдержать даже небольших нагрузок. Если это микроинфаркт, врач может разрешить вставать уже на вторые-третьи сутки.
Какую роль играют бета-блокаторы для сердца?
— Бета-блокаторы («Обзидан», «Индерал», «Метопролол», «Атенолол», «Бисопролол», «Лабеталол») помогают снизить нагрузку на сердце, уменьшая частоту сердечных сокращений. Это позволяет снизить потребность миокарда в кислороде.
Может ли температура повышаться при инфаркте миокарда?
— Нестабильная температура может указывать на воспалительный процесс. Обычно воспаление в миокарде развивается на 3-4-й день после инфаркта, температура может подняться до 37,5-38°С. При интенсивном лечении к концу первой недели состояние пациента нормализуется.
Когда пациента выписывают домой?
— Это зависит от тяжести инфаркта. Если изменения в миокарде незначительные, пациента могут выписать из палаты интенсивной терапии через 2 недели. Реабилитация проходит дома под контролем врача. Если повреждения обширные, но без осложнений, на восстановление может уйти месяц. При тяжелом течении инфаркта стационарное лечение может длиться до 2 месяцев.
Что такое гемосорбция и как она применяется при инфаркте?
— Гемосорбция — это метод очистки крови от холестерина и липопротеидов, которые способствуют развитию атеросклероза. Если атеросклероз угрожает сужением коронарной артерии, для профилактики повторного инфаркта проводят гемосорбцию.
Какие исследования необходимо пройти при заболеваниях сердца?
— Необходимы контрольные измерения артериального давления:
- общий анализ крови;
- биохимический анализ крови (с определением уровня холестерина);
- электрокардиография;
- холтеровское мониторирование (суточная электрокардиография);
- ультразвуковое исследование сердца.
Как долго кардиолог должен наблюдать за пациентом?
— Это зависит от состояния пациента после инфаркта. Обычно восстановительный период, требующий контроля врача, длится около 2 лет.
А. Н. Новиков, врач высшей категории
Влияние температуры на прогноз заболевания
Температура тела является важным клиническим показателем, который может оказывать значительное влияние на прогноз острого инфаркта миокарда (ОИМ). Исследования показывают, что изменения температуры могут быть связаны с различными патофизиологическими процессами, происходящими в организме во время инфаркта.
При остром инфаркте миокарда у пациентов часто наблюдается лихорадка, которая может быть вызвана несколькими факторами. Во-первых, это может быть реакцией организма на ишемию и некроз сердечной мышцы, что приводит к высвобождению воспалительных медиаторов, таких как цитокины. Эти вещества могут вызывать повышение температуры тела, что, в свою очередь, может указывать на активный воспалительный процесс.
Во-вторых, лихорадка может быть связана с инфекционными осложнениями, такими как пневмония или инфекция мочевых путей, которые могут развиться у пациентов после инфаркта. Эти состояния также могут ухудшать общее состояние пациента и увеличивать риск неблагоприятных исходов.
Согласно ряду исследований, повышение температуры тела на 1°C может быть связано с увеличением смертности у пациентов с острым инфарктом миокарда. Это подчеркивает важность мониторинга температуры в процессе лечения и реабилитации. Высокая температура может указывать на более тяжелое течение заболевания и необходимость более агрессивного лечения.
Кроме того, температура тела может влиять на сердечно-сосудистую систему. Повышение температуры может увеличивать потребность миокарда в кислороде, что в условиях ишемии может усугубить повреждение сердечной мышцы. Это создает замкнутый круг, где высокая температура способствует ухудшению состояния пациента, что, в свою очередь, может приводить к еще большему повышению температуры.
Важно отметить, что не только высокая температура, но и гипотермия (пониженная температура тела) также может негативно сказываться на прогнозе. Гипотермия может быть связана с шоком, тяжелыми метаболическими нарушениями или другими осложнениями, что также требует внимательного подхода к лечению.
Таким образом, температура тела является важным показателем, который может помочь в оценке состояния пациента с острым инфарктом миокарда и прогнозировании его исхода. Регулярный мониторинг температуры и адекватное реагирование на ее изменения могут способствовать улучшению результатов лечения и снижению риска осложнений.
Роль температуры в мониторинге состояния пациента
Температура тела является важным показателем состояния пациента при остром инфаркте миокарда (ОИМ). Изменения температуры могут служить индикатором как текущего состояния пациента, так и прогноза заболевания. В процессе мониторинга температуры важно учитывать, что нормальные значения могут варьироваться в зависимости от индивидуальных особенностей пациента, а также от стадии заболевания.
При остром инфаркте миокарда температура тела может изменяться по нескольким причинам. В первую очередь, это связано с воспалительными процессами, которые возникают в результате ишемии миокарда. В ответ на повреждение сердечной ткани организм запускает иммунный ответ, что может привести к повышению температуры. Это явление известно как лихорадка, и его наличие может указывать на более серьезные осложнения, такие как некроз миокарда или развитие инфекционных процессов.
Мониторинг температуры тела у пациентов с ОИМ позволяет врачам оценивать динамику состояния пациента. Повышение температуры может сигнализировать о развитии осложнений, таких как перикардит или пневмония, которые могут возникнуть на фоне инфаркта. С другой стороны, нормализация температуры может свидетельствовать о стабилизации состояния пациента и эффективности проводимого лечения.
Важно отметить, что температура тела может также снижаться у пациентов с тяжелыми формами инфаркта миокарда, что может быть связано с шоковым состоянием или нарушением терморегуляции. В таких случаях низкая температура может указывать на ухудшение состояния пациента и требует немедленного вмешательства.
Таким образом, регулярный мониторинг температуры тела является неотъемлемой частью комплексного подхода к лечению пациентов с острым инфарктом миокарда. Он позволяет не только отслеживать динамику состояния, но и своевременно выявлять возможные осложнения, что, в свою очередь, способствует улучшению исходов лечения и повышению шансов на выживание пациента.
Психологические аспекты восприятия температуры при инфаркте
Психологические аспекты восприятия температуры тела при остром инфаркте миокарда играют важную роль в общем состоянии пациента и его реакции на заболевание. Температура тела может варьироваться в зависимости от индивидуальных особенностей организма, стадии заболевания и сопутствующих факторов. Важно отметить, что изменения температуры могут вызывать у пациента различные эмоциональные реакции, что, в свою очередь, влияет на его общее состояние и восприятие болезни.
При остром инфаркте миокарда температура тела может быть как нормальной, так и повышенной. Повышение температуры, как правило, связано с воспалительными процессами, возникающими в результате некроза сердечной ткани. Это может вызывать у пациента чувство тревоги и беспокойства, так как повышение температуры часто ассоциируется с инфекционными заболеваниями или другими серьезными состояниями. Пациенты могут испытывать страх перед неизвестностью, что может усугубить их эмоциональное состояние и привести к паническим атакам.
С другой стороны, нормальная температура тела может восприниматься пациентами как признак стабильности и уверенности в том, что их состояние не критично. Однако даже при нормальной температуре у пациента могут возникать страхи и сомнения относительно своего здоровья, особенно если он испытывает другие симптомы, такие как боль в груди или одышка. В таких случаях важно, чтобы медицинский персонал предоставлял пациенту информацию о его состоянии и объяснял, что изменения температуры могут быть нормальной реакцией организма на стресс.
Кроме того, восприятие температуры может зависеть от культурных и социальных факторов. В некоторых культурах высокая температура тела может восприниматься как признак серьезной болезни, в то время как в других это может не вызывать столь сильной тревоги. Социальная поддержка и наличие близких людей рядом также могут смягчить негативные эмоции, связанные с изменениями температуры тела. Пациенты, которые чувствуют поддержку, как правило, лучше справляются с эмоциональными нагрузками и быстрее восстанавливаются.
Таким образом, психологические аспекты восприятия температуры тела при остром инфаркте миокарда являются важным компонентом комплексного подхода к лечению и реабилитации пациентов. Понимание этих аспектов может помочь медицинским работникам более эффективно взаимодействовать с пациентами, снижая уровень их тревожности и способствуя улучшению общего состояния здоровья.