Инфаркт миокарда — серьезное заболевание сердечно-сосудистой системы, особенно у пожилых людей, где последствия могут быть тяжелыми. В статье рассмотрим влияние инфаркта на здоровье и качество жизни пожилых пациентов, а также важность своевременной диагностики и адекватного лечения. Понимание особенностей этого заболевания поможет медицинским работникам, пациентам и их семьям лучше справляться с последствиями, повышая шансы на восстановление и активный образ жизни.
Эпидемиология
По данным Росстата на 1 августа 2015 года, доля населения России в возрасте 60 лет и старше составляет 19,9% от общего числа жителей. При этом наблюдается постоянное старение населения страны. Кроме того, продолжительность жизни в России на 8-11 лет ниже, чем в странах Европейского союза.
Сердечно-сосудистые заболевания (ССЗ) и инфаркт миокарда (ИМ) являются главными причинами смертности среди пожилых людей. ССЗ составляют 57% от общего числа случаев смерти в Российской Федерации и занимают первенствующее место среди причин госпитализации и утраты трудоспособности. В 2014 году количество умерших от ССЗ в России составило 653,7 на 100000 человек, в то время как в странах с развитыми системами здравоохранения этот показатель в 3-4 раза ниже.
Наиболее часто ССЗ диагностируются у людей старше 65 лет. Ишемическая болезнь сердца (ИБС) занимает первое место среди причин сердечно-сосудистой смертности, составляя 393 случая на 100000 человек или 53%. Экономические потери от ССЗ в России оцениваются примерно в 1 триллион рублей ежегодно. По расчетам Всемирной организации здравоохранения, снижение смертности от ишемической болезни сердца и инсульта на 10% может привести к уменьшению экономических потерь на сумму, в три раза превышающую затраты на профилактику.
В ближайшие годы в России ожидается повышение пенсионного возраста. Учитывая современные тенденции, особенно важно искать и внедрять новые эффективные методы в медицине для продления активного долголетия.
Врачи отмечают, что инфаркт миокарда в пожилом возрасте может иметь серьезные последствия для здоровья. Пожилые пациенты часто страдают от сопутствующих заболеваний, что усложняет процесс восстановления. После инфаркта у них может развиться сердечная недостаточность, что приводит к снижению качества жизни и ограничению физической активности. Кроме того, возрастные изменения в организме замедляют процесс реабилитации, увеличивая риск повторных сердечно-сосудистых событий. Врачи подчеркивают важность комплексного подхода к лечению и реабилитации таких пациентов, включая медикаментозную терапию, диету и физическую активность, чтобы минимизировать последствия и улучшить прогноз. Психологическая поддержка также играет ключевую роль в восстановлении, так как страх перед повторным инфарктом может негативно сказаться на эмоциональном состоянии пожилых людей.

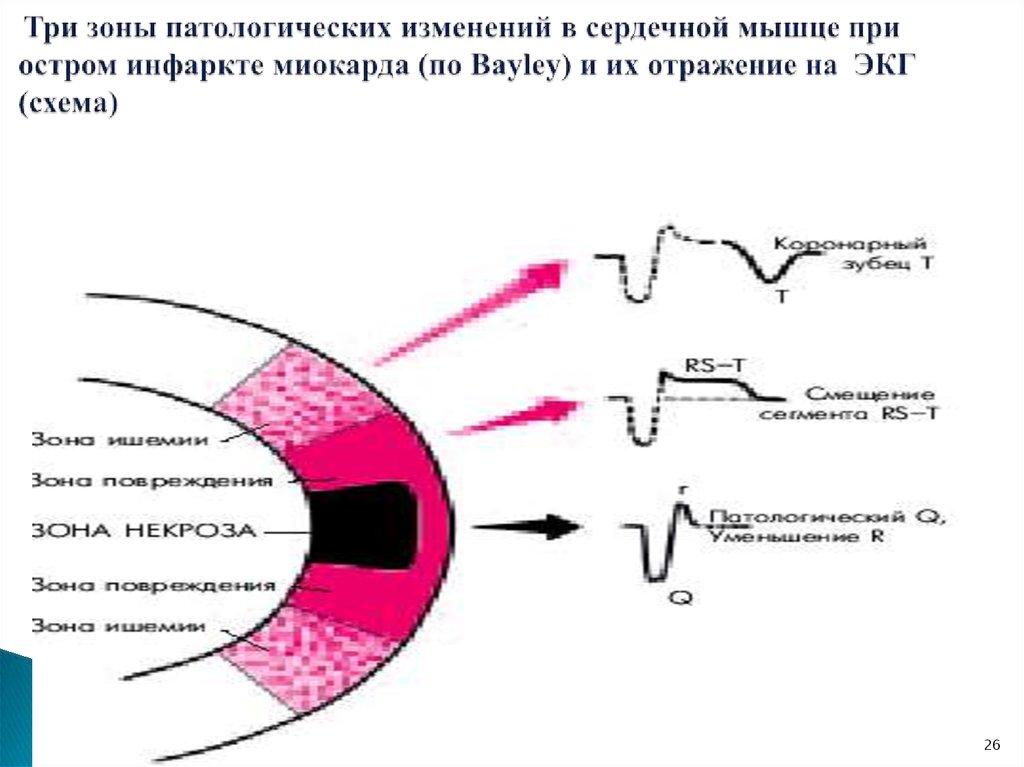
Особенности течения инфаркта миокарда у пожилых больных
Пожилой возраст пациентов, перенесших инфаркт миокарда (ИМ), связан с повышением как госпитальной, так и отдаленной смертности, а также с увеличением числа сопутствующих заболеваний. Среди них наибольшее негативное прогностическое значение имеют сахарный диабет (СД), постинфарктный кардиосклероз и почечная дисфункция.
Пятилетняя летальность среди пожилых людей после перенесенного ИМ достигает 44,5%, в то время как у пациентов младше 75 лет этот показатель составляет 18,9% (ОР 1,89; 95% ДИ 1,572,29). Смертность в стационаре у больных с подъемом сегмента ST на ЭКГ (ИМпST) в возрасте 80 лет и старше составляет 16,2%, в то время как у пациентов младше 80 лет — всего 3,5%.
В группе геронтологических пациентов чаще наблюдаются атипичные формы ИМ. У пожилых людей наиболее распространенным клиническим проявлением начала ИМ является астматический вариант, тогда как у пациентов старшего возраста — болевой.
У людей старшего возраста, как правило, наблюдается более высокая распространенность атеросклеротических изменений и длительность ишемической болезни сердца (ИБС), что приводит к формированию коллатерального кровотока — процесса, известного как прекондиционирование. Наличие коллатералей позволяет избежать кардиогенного шока при остром инфаркте миокарда (ОИМ) даже при острой окклюзии одной из коронарных артерий. В то время как у более молодых пациентов тромботическая окклюзия чаще приводит к образованию крупного очага острого ишемического повреждения миокарда, что может вызвать острую сердечную недостаточность и кардиогенный шок.
Позднее начало реперфузионного лечения в таких случаях может привести к образованию аневризмы и даже к разрыву миокарда из-за реперфузионного повреждения.
С возрастом увеличивается распространенность сахарного диабета и продолжительность его анамнеза. Это, в свою очередь, может привести к развитию микро- и макроангиопатий, что становится причиной диффузного поражения коронарных артерий и безболевых форм ОИМ. Меньшая выраженность болевого синдрома при ОИМ у пожилых пациентов часто связана с запоздалым обращением за медицинской помощью.
| Последствие | Описание | Меры профилактики и реабилитации |
|---|---|---|
| Сердечная недостаточность | Ухудшение насосной функции сердца, приводящее к одышке, отекам, быстрой утомляемости. | Регулярный прием назначенных препаратов, ограничение соли и жидкости, умеренные физические нагрузки, контроль артериального давления. |
| Повторный инфаркт миокарда | Высокий риск повторного некроза сердечной мышцы из-за сохранения факторов риска и повреждения сосудов. | Строгое соблюдение рекомендаций врача, контроль холестерина, отказ от курения, регулярные физические упражнения, прием антитромботических препаратов. |
| Аритмии | Нарушения сердечного ритма (тахикардия, брадикардия, фибрилляция предсердий), которые могут привести к обморокам, инсульту, внезапной смерти. | Прием антиаритмических препаратов, имплантация кардиостимулятора/дефибриллятора при необходимости, контроль электролитного баланса. |
| Постинфарктная стенокардия | Возобновление болей в груди при физической нагрузке или стрессе из-за недостаточного кровоснабжения миокарда. | Прием нитратов, бета-блокаторов, контроль факторов риска, возможное проведение реваскуляризации (стентирование, шунтирование). |
| Тромбоэмболические осложнения | Образование тромбов в полостях сердца или сосудах, которые могут оторваться и вызвать инсульт, тромбоэмболию легочной артерии. | Прием антикоагулянтов, контроль свертываемости крови, ранняя активизация пациента. |
| Депрессия и тревожные расстройства | Психологические последствия, связанные с пережитым стрессом, изменением образа жизни, страхом за будущее. | Психологическая поддержка, консультации психотерапевта, при необходимости – антидепрессанты, участие в группах поддержки. |
| Снижение качества жизни | Ограничение физической активности, социальной адаптации, изменение привычного образа жизни. | Комплексная реабилитация, адаптация к новым условиям, поддержка близких, поиск новых интересов и хобби. |
| Почечная недостаточность | Ухудшение функции почек, особенно при наличии сопутствующих заболеваний (сахарный диабет, гипертония). | Контроль артериального давления, уровня сахара в крови, ограничение белка и соли в диете, прием нефропротекторных препаратов. |
| Когнитивные нарушения | Снижение памяти, внимания, скорости мышления, особенно у пациентов с сопутствующими сосудистыми заболеваниями. | Контроль артериального давления, холестерина, сахара в крови, умственная активность, здоровый образ жизни. |
Лечение инфаркта миокарда у пожилых больных
Наиболее действенной стратегией оказания помощи пациентам с острым инфарктом миокарда (ОИМ) в наше время является быстрое восстановление кровообращения в коронарной артерии, связанной с инфарктом, с использованием рентгенэндоваскулярных методов. Стентирование коронарных артерий при ОИМ зарекомендовало себя как высокоэффективная процедура, которая превосходит все известные ранее способы лечения острого коронарного синдрома (ОКС).
Например, согласно данным исследования TIME (Trial of Invasive Medical Therapy in the Elderly), количество неблагоприятных событий через 4 года в группе, получавшей инвазивное лечение, значительно ниже, чем в группе, получавшей медикаментозную терапию (39% против 20%). Исследования подтвердили, что реваскуляризация в сочетании с оптимальной медикаментозной терапией (ОМТ) является более предпочтительным вариантом, чем применение только ОМТ. Основную категорию пациентов, которым проводится реваскуляризация миокарда с использованием интервенционной кардиологии, составляют пожилые люди. Установлено, что прогноз для пациентов с ОИМ в пожилом и старческом возрасте после проведения чрескожных коронарных вмешательств (ЧКВ) значительно улучшается по сравнению с результатами лечения более молодых пациентов.

Показания к инвазивной тактике у пожилых больных
Эффективность и целесообразность использования методов интервенционной кардиологии у пациентов пожилого возраста остаются предметом активных обсуждений. При принятии решения о применении инвазивных методов у людей старшего поколения необходимо учитывать несколько ключевых факторов.
Прежде всего, у пожилых пациентов наблюдается высокая частота сопутствующих заболеваний, что увеличивает риск осложнений и может ограничить возможности для симптоматического лечения. Например, лечение стенокардии напряжения может быть нецелесообразным, если физическая активность пациента ограничена из-за, скажем, артрита коленного сустава.
Во-вторых, важным аспектом является ожидаемая продолжительность жизни пациента. Применение реваскуляризации миокарда у больных с острым инфарктом миокарда в пожилом возрасте оправдано, когда предполагаемая польза в плане выживаемости и улучшения здоровья превышает возможные негативные последствия процедуры в разные временные промежутки.
У пациентов старшего возраста многососудистое поражение наблюдается чаще, чем в общей популяции. Установлена значительная связь между степенью, выраженностью и количеством атеросклеротических стенозов и возрастом. Поэтому целью интервенционной пластики коронарных артерий у пожилых пациентов является увеличение резервов кровотока в коронарной системе путем частичной реваскуляризации артерий, зависимых от синдрома, а не полное устранение всех выявленных атеросклеротических стенозов.
Особенности фармакологической терапии при инфаркте миокарда у пожилых больных
Безусловно, адекватная и комплексная фармакологическая терапия при остром инфаркте миокарда играет ключевую роль в процессе лечения. Исследования показывают, что пожилые пациенты получают меньше медикаментов по сравнению с молодыми: например, назначение бета-блокаторов составляет 55,9% против 71,2%.
На 30-й день наблюдения у пациентов, получавших клопидогрель, общая частота неблагоприятных исходов (смерть, повторный инфаркт миокарда или рефрактерная ишемия, требующая экстренной реваскуляризации) была значительно ниже, чем в группе, получавшей плацебо (11,6% против 14,1%). У пациентов старше 85 лет с острым инфарктом миокарда по данным многофакторного анализа было установлено, что низкий уровень сывороточного альбумина (p=0,035, ОР=0,16), истощение и слабость по классификации CSHACFS >6 (p=0,028, ОР=6,38), а также низкий индекс массы тела (p
Несколько десятилетий назад инфаркт в основном наблюдался у пожилых людей, особенно тех, кто вел малоподвижный образ жизни. Однако в последние годы случаи некроза и гибели тканей, что и обозначается как инфаркт, все чаще фиксируются у молодых и физически активных людей. Стресс, неправильное питание и вредные привычки могут стать триггерами для поражения тканей различных органов. Инфаркт кишечника, печени или селезенки менее опасен, однако инфаркт миокарда – это серьезная угроза для функционирования всего организма, так как он затрагивает основной слой сердечной ткани.

Почему возникает инфаркт у стариков
У молодых людей основными факторами, способствующими инфаркту, являются эмоциональные стрессы и нервное истощение. В то же время, у пожилых людей заболевание обычно развивается медленнее. Опытный кардиолог способен распознать начальные признаки болезни, основываясь на результатах ЭКГ, МРТ и других обследований, которые пожилые люди должны проходить регулярно. На фоне ишемической болезни, характерной для большинства пожилых пациентов, значительно ухудшается кровоснабжение сердечной мышцы, что может привести к остановке сердца.
- Старческий атеросклероз и нарушения нормального кровообращения.
- Гипертония, стенокардия и другие расстройства сердечной деятельности.
- Заболевания почек и печени, сахарный диабет, перенесенные вирусные инфекции.
- Нерегулярный прием назначенных врачом медикаментов.
- Сидячий образ жизни, недостаток физической активности, курение и переедание.
- Снижение клеточного иммунитета и общее ухудшение состояния здоровья.
Как протекает инфаркт
Симптомы инфаркта и предынфарктных состояний часто сложно распознать. Даже опытный кардиолог не всегда способен определить начало заболевания. У пожилых людей болевые ощущения могут отсутствовать, а общее недомогание нередко принимается за последствия гриппа или ангины. В результате, помощь оказывается в условиях острого дефицита времени, когда только срочная реанимация может спасти жизнь. Тем не менее, существуют определенные признаки, указывающие на возможный инфаркт, и к ним следует относиться с максимальной серьезностью.
- Острая или постоянная боль в области груди, отдающая в шею, ребра или позвоночник.
- Учащенное сердцебиение и одышка при выполнении простых физических нагрузок.
- Боль в животе, которая может указывать на поражение задней стенки сердца.
- Раздражительность, быстрая утомляемость, нервозность, а также нарушения аппетита и сна.
- Необоснованный страх смерти и психологическая подавленность.
- Снижение активности щитовидной железы.
Лечение и адаптация
Не зря утверждают, что предотвратить проблему гораздо проще, чем справляться с ее последствиями. Инфаркт миокарда не является исключением, особенно среди пожилых людей, когда возрастные изменения могут привести к серьезным осложнениям. У пожилых людей риск повторного инфаркта увеличивается в три раза, а шансы на полное восстановление значительно ниже, чем у людей среднего возраста. Чтобы снизить вероятность инфаркта, важно строго следовать рекомендациям врача, своевременно принимать назначенные препараты и вести здоровый образ жизни. Если несчастье уже произошло, необходима срочная помощь.
- Сразу же вызывайте скорую помощь для экстренной реанимации, необходимо быстро купировать боль, дав пациенту таблетку нитроглицерина и аспирина, который разжижает кровь.
- Восстановление кровоснабжения к пораженной области сердца.
- Обезболивание и восстановление функционирования сердечной мышцы.
- Важно предотвратить осложнения: отек легких, тромбоэмболию, перикардит.
- Поддержание положительного эмоционального фона, улучшение настроения и создание условий для позитивных эмоций.
- Адаптация и возвращение к привычному образу жизни под контролем медицинских специалистов.
При лечении инфаркта у пожилых пациентов необходимо проявлять особую осторожность и деликатность при назначении медикаментов. Индивидуальная непереносимость компонентов, психологическая нестабильность и предрасположенность к инфекциям могут сделать процесс реабилитации после инфаркта длительным и сложным, что затрудняет самостоятельное восстановление.
Госпитализация в специализированное учреждение является оптимальным решением для возвращения к нормальной жизни. Частные дома для пожилых людей предлагают полный спектр медицинских и реабилитационных услуг. Индивидуально подобранные физические нагрузки, занятия с психологом и медикаментозная поддержка помогут пациенту в окружении заботливого персонала быстрее и легче адаптироваться к новым условиям жизни.
Обсудить болезнь Паркинсона у пожилых людей можно на нашем форуме в разделе Заболевания.
Причины инфарктного приступа
К ухудшению состояния сердечной мышцы (миокарда) могут привести различные факторы, которые негативно сказываются на здоровье пожилых людей:
- атеросклероз, при котором в сосудах образуются бляшки, затрудняющие кровоснабжение сердечной мышцы;
- переедание и неправильное питание, создающие дополнительную нагрузку на сердце из-за переполнения желудка, повышения уровня холестерина и накопления жировых отложений;
- недостаток физической активности, способствующий избыточному весу и застою крови;
- сопутствующие заболевания, такие как гипертония и сахарный диабет, ухудшающие работу всех органов, особенно сердца;
- стрессы, переутомление и плохой сон, которые в совокупности могут повредить сердечную мышцу;
- наследственность – важный фактор, предрасполагающий к инфаркту.
Чем меньше пожилой человек заботится о своем здоровье, тем выше вероятность серьезного сердечного приступа с тяжелыми последствиями. Особенно уязвимы люди старше 50 лет.
Инфаркт миокарда у пожилых пациентов может протекать сложно. При первых признаках приступа необходимо немедленно доставить человека в больницу для получения медицинской помощи.
Своевременное лечение значительно увеличивает шансы на успешную реабилитацию и выздоровление.
Знание симптомов поражения миокарда помогает обратить внимание на тревожные изменения в состоянии пожилого человека, оценить их серьезность и оказать первую помощь при приступе.
Инфаркт миокарда у пожилых людей часто сопровождается сильной болью в области груди и за ней. Болевые ощущения концентрируются в центре груди и могут отдавать в шею, руки и плечи. Боль жжет и становится невыносимой, ее невозможно облегчить. Даже в состоянии покоя дискомфорт не утихает. Таблетки нитроглицерина не помогают при такой интенсивной боли. Это сигнализирует о начале приступа.
К болевым ощущениям могут добавляться и другие симптомы:
- затрудненное дыхание, вплоть до невозможности вдохнуть;
- головная боль;
- приступы тошноты;
- необъяснимый страх, сопровождающийся холодным потом;
- потеря сознания.
Инфаркт, особенно у пожилых людей, без своевременной медицинской помощи может привести к серьезным осложнениям: аритмиям, острой сердечной недостаточности и даже летальному исходу.
Со временем поврежденная область миокарда заживает, образуя рубец, что приводит к снижению объема выброса крови и ухудшению работы сердца.
Крайне важно предотвратить повторный приступ, так как это случается довольно часто. В случае рецидива лечение и реабилитация могут затянуться, а результаты восстановления будут скромными.
Лечение инфаркта миокарда любой степени сложности у пожилых людей осуществляется в стационаре. Однако до приезда скорой помощи необходимо оказать первую помощь в домашних условиях или в том месте, где произошел приступ.
При первых признаках приступа важно обеспечить больному комфортное положение, освободить от стесняющей одежды для облегчения дыхания. Затем следует вызвать скорую помощь и до ее приезда придерживаться следующих рекомендаций по оказанию первой помощи:
- дать пациенту поочередно 2 таблетки нитроглицерина (под язык);
- таблетку аспирина (разжевать и запить);
- развести в воде 40 капель корвалола и дать выпить.
Эти меры помогут пациенту дождаться врача и безопасно добраться до больницы на машине скорой помощи. Правильные действия первой помощи способствуют более быстрому и успешному лечению и восстановлению.
Лечебный процесс для пожилых пациентов с инфарктом миокарда включает следующие этапы:
- в первые два дня необходим полный постельный режим;
- в зависимости от состояния, разрешается вставать на третий день, если пациент строго соблюдает указания врачей;
- назначается лечение, направленное на предотвращение образования тромбов в артериях, чтобы избежать повторного инфаркта;
- обязательно назначаются препараты для укрепления и тонизирования сосудов, чтобы кровь свободно поступала к сердцу, обеспечивая его кислородом и питательными веществами;
- при наличии остаточной боли в сердце назначаются обезболивающие для улучшения самочувствия и снятия напряжения;
- с помощью бета-блокаторов нейтрализуются последствия инфаркта и снижается нагрузка на сердце;
- внутривенное введение нитратов помогает расширить сосуды после инфаркта;
- при поражении миокарда назначаются препараты, способствующие выведению лишней жидкости из организма.
Если медикаментозная терапия не дает нужного результата и сохраняется угроза повторного инфаркта, может потребоваться хирургическое вмешательство, например, шунтирование.
Не менее важна и последующая реабилитация. Восстановление, как комплекс лечебных мероприятий, значительно снижает риск повторного инфаркта.
Виды осложнений у мужчин
Осложнения, возникающие после инфаркта миокарда, можно разделить на две категории: те, которые проявляются в ранние сроки после перенесенного состояния и имеют высокий риск летального исхода, и те, что развиваются в более поздние сроки.
К осложнениям после инфаркта миокарда относятся различные психологические и физиологические изменения, влияющие на мужской организм:
- психоэмоциональная подавленность и негативное восприятие;
- эпизоды стенокардии;
- снижение работоспособности;
- ишемический инсульт;
- перикардит;
- аневризма и сердечная недостаточность;
- тромбоз сосудов.
При выявлении любого из перечисленных осложнений крайне важно оперативно провести диагностику состояния и как можно скорее начать необходимое лечение или хирургическое вмешательство.
Какие последствия затрагивают женский организм?
По статистике, инфаркт сердца у женщин встречается значительно реже, чем у мужчин. Однако с возрастом это соотношение меняется, и женщины становятся более подвержены этому заболеванию.
После инфаркта могут возникать различные осложнения, которые делятся на механические, ишемические, электрические и другие. К числу основных патологий относятся:
-
Острое развитие сердечной недостаточности, которое может привести к кардиогенному шоку. Это состояние характеризуется серьезным снижением насосной функции сердца из-за обширного некроза миокарда, что вызывает кислородное голодание тканей. Признаки данного состояния включают потерю сознания, сильную слабость, потемнение в глазах и учащенное сердцебиение.
-
Митральная недостаточность чаще всего наблюдается у женщин и проявляется в легкой или умеренной форме. Более серьезные случаи возникают при повреждении сосочковых мышц, что требует срочного хирургического вмешательства.
-
Разрыв сердечных тканей является крайне опасным состоянием, которое приводит к летальному исходу примерно у 3% пациентов. В группе риска находятся женщины, так как их сердце менее устойчиво к последствиям инфаркта по сравнению с мужчинами.
-
Синдром Дресслера затрагивает поврежденные ткани, исключая мышечную структуру сердца. К проявлениям этого синдрома относятся воспаление перикарда, плеврит и пневмонит. Без необходимого лечения эти состояния могут перейти в более серьезные инфекционные процессы.
-
Тромбоэмболия после инфаркта у женщин встречается довольно часто, образуя тромбы, которые могут закупоривать сосуды и вызывать ишемию тканей органов, которые они снабжают кровью. Одним из последствий этого состояния является риск отрыва тромба, что можно предотвратить с помощью своевременных профилактических мер.
Как лечится инфаркт миокарда у пожилых людей?
Лечение пациентов с ишемической болезнью сердца (ИБС) должно быть комплексным и индивидуализированным, принимая во внимание стадию заболевания и наличие осложнений. Основные принципы терапии для пожилых людей и людей старческого возраста включают:
- последовательность в медикаментозном лечении, которое включает антиишемические, антитромбиновые и антитромбоцитарные препараты, а также фибринолитики;
- своевременную госпитализацию с постоянным мониторингом ЭКГ при первых признаках риска острого коронарного синдрома (длительный дискомфорт или боли в груди, изменения на ЭКГ и т.д.);
- коронарную реваскуляризацию (восстановление проходимости пораженной артерии) с использованием тромболитической терапии, баллонной ангиопластики или аортокоронарного шунтирования;
- улучшение обменных процессов в миокарде, ограничение зоны ишемического повреждения и некроза;
- профилактику аритмий и других осложнений острого коронарного синдрома;
- ремоделирование левого желудочка и сосудов.
Основу медикаментозной терапии стенокардии составляют нитраты. Эти препараты способствуют улучшению соотношения между доставкой кислорода к сердечной мышце и его потреблением, снижая нагрузку на сердце (расширяя вены, они уменьшают приток крови к сердцу, а расширяя артерии, снижают постнагрузку).
Кроме того, нитраты расширяют как нормальные, так и пораженные атеросклерозом коронарные артерии, увеличивая коллатеральный коронарный кровоток и подавляя агрегацию тромбоцитов. Нитроглицерин, из-за быстрого разрушения в организме, можно применять при продолжающемся приступе стенокардии через 4-5 минут, а при повторном — через 15-20 минут.
При первом назначении препарата важно оценить его влияние на уровень артериального давления: появление у пациента слабости или головокружения может указывать на значительное снижение давления, что критично для людей с выраженным коронаросклерозом.
Начинают с небольших доз нитроглицерина (1/2 таблетки, содержащей 0,5 мг). Если эффект отсутствует, дозу можно повторить 1-2 раза.
Рекомендуется комбинация, предложенная Б. Е. Вотчалом: 9 мл 3% ментолового спирта и 1 мл 1% спиртового раствора нитроглицерина (в 5 каплях раствора содержится полкапли 1% нитроглицерина). Пациентам с приступами стенокардии и низким артериальным давлением одновременно с нитроглицерином подкожно вводят кордиамин или мезатон в небольшой дозе.
Нитраты пролонгированного действия особенно показаны пациентам со стенокардией напряжения и дисфункцией левого желудочка, бронхиальной астмой, заболеваниями периферических артерий. Для поддержания их эффективности повторный прием рекомендуется не ранее чем через 10-12 часов.
Нитраты длительного действия могут повышать внутриглазное и внутричерепное давление, поэтому их не назначают пациентам с глаукомой.
Бета-адреноблокаторы обладают антиангинальным действием благодаря влиянию на кровообращение и энергетический обмен в сердечной мышце. Они замедляют частоту сердечных сокращений, снижают артериальное давление и сократительную способность миокарда. Препараты этой группы уменьшают частоту приступов стенокардии и могут предотвратить развитие инфаркта миокарда и внезапную смерть.
В гериатрической практике чаще применяются селективные бета-адреноблокаторы: атенолол (атенобен) по 25 мг 1 раз в сутки, бетаксолол (лакрен) по 5 мг в сутки и другие, обладающие избирательным действием и простотой применения. Реже используются неселективные бета-адреноблокаторы: пропранолол (акаприлин, обзидан) по 10 мг 2-3 раза в сутки, пиндолол (вискен) по 10 мг 2-3 раза в сутки.
Противопоказаниями к применению бета-адреноблокаторов являются: выраженная сердечная недостаточность, атриовентрикулярные блокады, брадикардия, недостаточность периферического артериального кровообращения, обструктивный бронхит и астма, сахарный диабет, выраженная дислипидемия, депрессия.
Антагонисты кальция являются мощными вазодилататорами коронарных и периферических артерий. Препараты этой группы способствуют обратному развитию гипертрофии левого желудочка, улучшают реологические свойства крови (уменьшая агрегацию тромбоцитов и вязкость крови, увеличивая фибринолитическую активность плазмы).
Эти препараты показаны пациентам с ишемической болезнью мозга, гиперлипидемией, сахарным диабетом, хроническими обструктивными заболеваниями легких и психическими расстройствами. При тахиаритмиях и диастолической форме сердечной недостаточности часто используется верапамил (суточная доза 120 мг на 1-2 приема).
Ингибиторы АПФ обладают сосудорасширяющим эффектом и способствуют ремоделированию как сердца, так и сосудов. Это особенно важно, так как уменьшение гипертрофии миокарда позволяет увеличить коронарный резерв и снизить риск развития сердечно-сосудистых заболеваний, таких как внезапная смерть (в 3-6 раз) и инсульт (в 6 раз).
Восстановление сосудистой стенки замедляет прогрессирование артериальной гипертензии и ишемической болезни сердца. Ингибиторы АПФ уменьшают секрецию альдостерона, увеличивают выделение натрия и воды, снижают легочное капиллярное давление и конечное диастолическое давление в левом желудочке.
Они способствуют увеличению продолжительности жизни и физической работоспособности.
К препаратам этой группы относятся: престариум в дозе 2-4-6 мг 1 раз в сутки, каптоприл (капотен) в дозе 6,25 мг 1 раз в сутки, эналаприл (энап) в дозе 2,5 мг 1 раз в сутки.
Особые показания к применению ингибиторов АПФ включают: проявления сердечной недостаточности, перенесенный инфаркт миокарда, сахарный диабет, высокая активность ренина в плазме.
К периферическим вазодилататорам, применяемым при ИБС у пожилых людей, относится молсидомин, который снижает тонус венул и, таким образом, уменьшает преднагрузку на сердце. Этот препарат улучшает коллатеральный кровоток и снижает агрегацию тромбоцитов. Его можно использовать для купирования (сублингвально) и для профилактики приступов стенокардии (внутрь по 1-2-3 раза в день).
Лечение инфаркта миокарда у пожилых людей является одной из наиболее актуальных проблем в данной области. Пожилые пациенты представляют собой наиболее уязвимую группу, и лечение этого заболевания может быть сложным. Возможно ли применение стволовых клеток для лечения инфаркта миокарда?
Лечение инфаркта миокарда у пожилых людей должно быть комплексным и индивидуализированным, в зависимости от стадии заболевания, особенностей организма пациента и наличия осложнений.
Основные принципы лечения инфаркта миокарда у пожилых и старческих пациентов включают:
- последовательность в медикаментозной терапии, которая включает антиишемические, антитромбиновые и антитромбоцитарные препараты;
- раннюю госпитализацию с постоянным контролем ЭКГ при первых признаках риска острого коронарного синдрома;
- коронарную реваскуляризацию с использованием тромболитической терапии, аортокоронарного шунтирования или ангиопластики;
- ограничение ишемического повреждения и некроза;
- улучшение обменных процессов в миокарде;
- профилактику осложнений острого коронарного синдрома;
- ремоделирование сосудов и левого желудочка.
Как видно, основное внимание уделяется медикаментозному лечению инфаркта миокарда у пожилых людей и людей старческого возраста. Основу медикаментозной терапии составляют нитраты.
Они улучшают соотношение между доставкой кислорода к сердечной мышце и его потреблением, что происходит за счет разгрузки сердца.
Нитраты также расширяют как нормальные, так и пораженные атеросклерозом коронарные артерии, увеличивая коллатеральный коронарный кровоток и одновременно подавляя агрегацию тромбоцитов.
Какие бывают осложнения после инфаркта?
ВАЖНО УЗНАТЬ! Боли в сердце и голове, колебания артериального давления — это признаки начинающегося инфаркта. Обратите внимание на свой рацион.
Инфаркт миокарда представляет собой одну из форм ишемического заболевания сердца и встречается довольно часто. Осложнения, возникающие после инфаркта, могут существенно изменить состояние организма и привести к преждевременной смерти пациента.
Последствия могут проявляться по-разному, в зависимости от возраста пациента, общего состояния здоровья, времени, прошедшего с момента приступа, и других факторов.
Реабилитация после инфаркта миокарда у пожилых больных
Реабилитация после инфаркта миокарда у пожилых больных является важным этапом в восстановлении здоровья и улучшении качества жизни. Пожилые пациенты часто имеют сопутствующие заболевания, что делает процесс реабилитации более сложным и требует индивидуального подхода.
Первоначально реабилитация начинается в стационаре, где пациент находится под наблюдением врачей. В этот период важно контролировать основные жизненные показатели, такие как артериальное давление, частота сердечных сокращений и уровень кислорода в крови. Врач может назначить медикаментозную терапию, направленную на снижение риска повторного инфаркта и улучшение сердечной функции.
После выписки из больницы начинается амбулаторная реабилитация, которая включает в себя несколько ключевых компонентов:
- Физическая активность: Регулярные физические нагрузки, адаптированные к возможностям пациента, способствуют улучшению сердечно-сосудистой системы. Начинать следует с легких упражнений, постепенно увеличивая их интенсивность. Важно, чтобы занятия проводились под контролем специалиста, который сможет корректировать программу в зависимости от состояния пациента.
- Психологическая поддержка: Пожилые пациенты могут испытывать страх и тревогу после перенесенного инфаркта. Психологическая поддержка, включая консультации с психотерапевтом или участие в группах поддержки, помогает справиться с эмоциональными трудностями и повысить мотивацию к восстановлению.
- Диетотерапия: Правильное питание играет ключевую роль в реабилитации. Рекомендуется соблюдать диету, богатую овощами, фруктами, цельнозерновыми продуктами и нежирными белками. Ограничение соли, сахара и насыщенных жиров способствует снижению риска повторного инфаркта и улучшению общего состояния здоровья.
- Обучение и информирование: Важно, чтобы пациенты и их семьи были осведомлены о заболевании, методах его профилактики и признаках, указывающих на ухудшение состояния. Обучение позволяет пациентам принимать активное участие в своем лечении и реабилитации.
Кроме того, необходимо учитывать, что реабилитация должна быть индивидуализирована с учетом особенностей здоровья каждого пациента. Пожилые люди могут иметь различные сопутствующие заболевания, такие как диабет, гипертония или артрит, которые могут влиять на выбор методов реабилитации.
В заключение, реабилитация после инфаркта миокарда у пожилых больных требует комплексного подхода, включающего физическую активность, психологическую поддержку, диетотерапию и обучение. Правильная реабилитация может значительно улучшить качество жизни пациентов и снизить риск повторных сердечно-сосудистых событий.
Психологические аспекты и качество жизни после инфаркта
Инфаркт миокарда, особенно в пожилом возрасте, может оказать значительное влияние не только на физическое здоровье пациента, но и на его психологическое состояние и общее качество жизни. Пожилые люди, перенесшие инфаркт, часто сталкиваются с множеством эмоциональных и психологических трудностей, которые могут усугубить их состояние и затруднить процесс восстановления.
Одним из наиболее распространенных последствий инфаркта является развитие депрессии. По данным исследований, около 20-30% пациентов, перенесших инфаркт, испытывают симптомы депрессии в течение первых месяцев после события. Это может быть связано с чувством утраты контроля над своим здоровьем, страхом повторного инфаркта и необходимостью изменения привычного образа жизни. Депрессия, в свою очередь, может негативно сказаться на физическом восстановлении, снижая мотивацию к реабилитации и соблюдению рекомендаций врачей.
Кроме того, многие пожилые пациенты испытывают тревогу и страх перед будущим. Боязнь повторного сердечного приступа может привести к избеганию физической активности, что, в свою очередь, может усугубить физическое состояние и повысить риск осложнений. Психологическая травма, связанная с инфарктом, может также вызывать социальную изоляцию, так как пожилые люди могут начать избегать общения с друзьями и семьей, опасаясь, что их состояние станет источником беспокойства для окружающих.
Качество жизни после инфаркта миокарда в пожилом возрасте также может ухудшаться из-за изменений в физической активности и независимости. Многие пациенты сталкиваются с ограничениями в движении, что может привести к снижению самооценки и чувству беспомощности. Важно отметить, что физическая активность играет ключевую роль в восстановлении, и ее недостаток может привести к ухудшению общего состояния здоровья.
Для улучшения психологического состояния и качества жизни после инфаркта необходимо комплексное подход к реабилитации, который включает как физическую, так и психологическую поддержку. Психотерапия, группы поддержки и обучение методам управления стрессом могут помочь пациентам справиться с эмоциональными трудностями. Также важно вовлечь семью и близких в процесс восстановления, чтобы создать поддерживающую среду и снизить уровень тревожности.
В заключение, последствия инфаркта миокарда в пожилом возрасте выходят далеко за рамки физического здоровья. Психологические аспекты, такие как депрессия, тревога и социальная изоляция, могут значительно повлиять на качество жизни. Поэтому важно уделять внимание не только физической реабилитации, но и психологической поддержке пациентов, чтобы обеспечить им полноценное восстановление и улучшение качества жизни.
Профилактика повторных сердечно-сосудистых событий у пожилых пациентов
Профилактика повторных сердечно-сосудистых событий у пожилых пациентов является важной задачей, поскольку риск повторного инфаркта миокарда и других сердечно-сосудистых заболеваний значительно возрастает с возрастом. В этом контексте необходимо учитывать как медицинские, так и социальные аспекты, которые могут повлиять на здоровье пожилых людей.
Одним из ключевых направлений профилактики является контроль факторов риска. К ним относятся артериальная гипертензия, дислипидемия, диабет, курение и малоподвижный образ жизни. Регулярный мониторинг артериального давления и уровня холестерина, а также соблюдение диеты с низким содержанием насыщенных жиров и сахара могут существенно снизить вероятность повторного инфаркта. Важно также контролировать уровень глюкозы в крови у пациентов с диабетом, так как его нестабильность может привести к ухудшению состояния сердечно-сосудистой системы.
Физическая активность играет важную роль в профилактике сердечно-сосудистых заболеваний. Для пожилых людей рекомендуется регулярная умеренная физическая активность, такая как ходьба, плавание или занятия на тренажерах. Упражнения помогают укрепить сердечно-сосудистую систему, улучшают общее состояние здоровья и способствуют снижению стресса. Однако перед началом любой физической активности необходимо проконсультироваться с врачом, чтобы избежать возможных осложнений.
Медикаментозная терапия также является важным аспектом профилактики. Пожилым пациентам часто назначаются антиагреганты, такие как аспирин, и статиновые препараты для снижения уровня холестерина. Эти лекарства помогают предотвратить образование тромбов и уменьшают риск повторного инфаркта. Важно, чтобы пациенты строго следовали предписаниям врача и не прерывали курс лечения без консультации.
Психологическое состояние пациентов также не следует игнорировать. Стресс, депрессия и тревожные расстройства могут негативно сказаться на здоровье сердца. Психотерапия, занятия с психологом или групповые занятия могут помочь пожилым людям справиться с эмоциональными трудностями. Социальная поддержка со стороны семьи и друзей также играет важную роль в восстановлении и поддержании психоэмоционального здоровья.
Наконец, регулярные медицинские осмотры и консультации с кардиологом необходимы для своевременного выявления и коррекции возможных проблем. Пожилые пациенты должны проходить плановые обследования, которые включают ЭКГ, эхокардиографию и другие диагностические процедуры, позволяющие оценить состояние сердечно-сосудистой системы и при необходимости скорректировать лечение.
Таким образом, профилактика повторных сердечно-сосудистых событий у пожилых пациентов требует комплексного подхода, включающего контроль факторов риска, физическую активность, медикаментозную терапию, психологическую поддержку и регулярные медицинские осмотры. Это позволит значительно снизить риск повторного инфаркта миокарда и улучшить качество жизни пожилых людей.