Инфаркт миокарда — серьезное сердечно-сосудистое заболевание, затрагивающее людей любого возраста. Несмотря на достижения медицины, успешное восстановление после инфаркта требует комплексного подхода и внимательной реабилитации. Эта статья описывает ключевые этапы реабилитации, которые помогут пациентам восстановить физическую активность, улучшить качество жизни, снизить риск повторных сердечно-сосудистых событий и адаптироваться к новым условиям. Понимание этих этапов — важный шаг к полному выздоровлению и возвращению к привычной жизни.
Этапы восстановления
Восстановление после инфаркта может занимать значительное время. Этот процесс зависит от степени тяжести заболевания, наличия сопутствующих заболеваний, возраста пациента и индивидуальных особенностей его организма.
Реабилитация после инфаркта проходит через несколько этапов: стационарный, постстационарный и поддерживающий, который может продолжаться на протяжении всей жизни.
Реабилитационный период начинается в первые дни после сердечного приступа. На этом этапе большинство процедур выполняет медицинский персонал. Пациент получает необходимое медикаментозное лечение, а его состояние здоровья ежедневно контролируется. Также обеспечивается правильное питание, а с пациентом работает психолог или психотерапевт. В зависимости от состояния здоровья этот этап может длиться от одной до трех недель.
Следующие этапы реабилитации начинаются после выписки из больницы. Постстационарный период чаще всего проходит в домашних условиях.
Тем не менее, многие специалисты рекомендуют проводить это время в специализированных реабилитационных центрах или санаториях, где обеспечивается круглосуточный медицинский контроль. Возможность медицинской реабилитации после инфаркта миокарда трудно переоценить. Если состояние пациента резко ухудшается, медицинский персонал может быстро оказать необходимую помощь, чего не всегда возможно в домашних условиях.
В постстационарный период пациент начинает адаптироваться к правильному питанию, заниматься физическими упражнениями, рекомендованными врачом, и получать психологическую поддержку. В это время особенно важны помощь и понимание со стороны близких. Длительность этого этапа может составлять до полугода в зависимости от тяжести заболевания.
Поддерживающий этап продолжается всю жизнь, его основная цель — предотвращение рецидивов и поддержание здорового образа жизни. Под регулярным наблюдением врачей пациент принимает необходимые сердечные препараты, что способствует более быстрому восстановлению. Также важны регулярные физические нагрузки, соответствующие возможностям пациента, и сбалансированное питание.
Врачи подчеркивают, что реабилитация после инфаркта миокарда является ключевым этапом в восстановлении здоровья пациента. Первоначально важно провести медицинское обследование и оценить общее состояние. На этом этапе назначаются необходимые медикаменты и разрабатывается индивидуальный план реабилитации.
Следующим шагом является физическая активность, которая должна быть дозированной и постепенно увеличиваться. Специалисты рекомендуют заниматься под контролем физиотерапевта, чтобы избежать перегрузок. Параллельно с физическими упражнениями важна работа с психологом, так как эмоциональное состояние пациента также влияет на процесс восстановления.
Не менее значимым аспектом является изменение образа жизни: правильное питание, отказ от вредных привычек и регулярные медицинские осмотры. Врачи отмечают, что комплексный подход к реабилитации способствует не только физическому восстановлению, но и улучшению качества жизни пациентов.
https://youtube.com/watch?v=RUcqXTeDZ2Y
Правила питания
После перенесенного инфаркта реабилитация может занимать много лет, поэтому с первых дней после стабилизации состояния важно освоить основы правильного питания. Это является важным аспектом в профилактике обострений и повторных случаев заболевания.
В стационаре пациентам рекомендуется принимать пищу шесть раз в день небольшими порциями. Блюда должны готовиться методом варки или запекания, а также протираться.
На этапе домашней реабилитации можно питаться 4-5 раз в день в строго установленное время, чтобы не нарушать процесс пищеварения и не перегружать сердце. Важно также стремиться к снижению веса, если он превышает норму.
Диетологи настоятельно рекомендуют избегать слишком жирной, острой и соленой пищи. Суточная норма соли не должна превышать 5 граммов.
В рацион стоит включать блюда из нежирной говядины или телятины, а также мясо птицы, приготовленное на пару, тушеное или запеченное. Жареные продукты лучше исключить.
Рекомендуется увеличить потребление рыбы и морепродуктов, которые содержат полезные для сердца вещества.
Необходимо обязательно включать в меню кисломолочные продукты с низким содержанием жира.
Каждый день на столе должны присутствовать овощи и фрукты, богатые клетчаткой, витаминами и микроэлементами.
Следует ограничить потребление мучных изделий и выпечки, предпочитая черный хлеб или вчерашний, а также домашние сухарики.
Фастфуд, консервы, копчености и полуфабрикаты находятся под строгим запретом.
Сладости, конфеты, шоколад и сладкие газированные напитки также следует исключить из рациона.
Рекомендуется пить не менее 2 литров чистой воды в день, если нет других медицинских ограничений. Крепкий чай и кофе лучше не употреблять.
Считается, что общая калорийность суточного рациона для людей, перенесших инфаркт, не должна превышать 2300 ккал.
Многие пациенты быстрее восстанавливаются благодаря соблюдению принципов здорового питания и режима дня.
| Этап реабилитации | Цели этапа | Основные мероприятия |
|---|---|---|
| I. Стационарный (острый) | Стабилизация состояния, предотвращение осложнений, ранняя активизация. | Мониторинг ЭКГ, АД, ЧСС. Медикаментозная терапия. Ранняя мобилизация (постельный режим с постепенным расширением). Обучение пациента и семьи основам заболевания. |
| II. Амбулаторный (восстановительный) | Восстановление физической активности, улучшение качества жизни, снижение факторов риска. | Дозированные физические нагрузки (ЛФК, ходьба, велотренажер). Контроль АД, липидного профиля, глюкозы. Коррекция образа жизни (диета, отказ от курения). Психологическая поддержка. |
| III. Поддерживающий (долгосрочный) | Поддержание достигнутых результатов, профилактика повторных событий, социальная адаптация. | Регулярные физические нагрузки. Пожизненный прием назначенных препаратов. Периодические медицинские осмотры. Участие в группах поддержки. |
Физические нагрузки
Реабилитация после инфаркта миокарда в домашних условиях обязательно должна включать физическую активность, соответствующую возможностям пациента. Это помогает поддерживать нормальное функционирование сердца и сосудистой системы, а также укрепляет весь организм.
Физическая реабилитация начинается еще в больнице. На 2-3 день после инфаркта пациенту разрешается сидеть в постели, затем он может вставать, перемещаться на небольшие расстояния и подниматься по лестнице. Все физические упражнения должны проводиться под наблюдением медицинского персонала, который обязан контролировать уровень артериального давления и пульс до и после занятий.
Если состояние пациента стабильно, нагрузку можно постепенно увеличивать. В домашних условиях рекомендуется заниматься легкой гимнастикой, избегая поднятия тяжестей. Постепенно, по мере укрепления здоровья и повышения физической подготовки, можно начать легкий бег трусцой на свежем воздухе на короткие дистанции.
На этапе реабилитации особенно полезны длительные пешие прогулки, а также велосипедные поездки, занятия йогой и плаванием. Однако важно постоянно следить за своим состоянием и при ухудшении самочувствия прекратить занятия физической активностью и обратиться к врачу.
Необходимо помнить, что физическая нагрузка способствует укреплению организма, но чрезмерные усилия могут привести к рецидиву заболевания.
https://youtube.com/watch?v=OEF3lgmGiN8
Врачебный контроль
Реабилитация пациентов, перенесших инфаркт миокарда, обязательно включает регулярные осмотры у лечащего врача. Частота таких визитов определяется специалистом в зависимости от состояния здоровья пациента и темпов его восстановления.
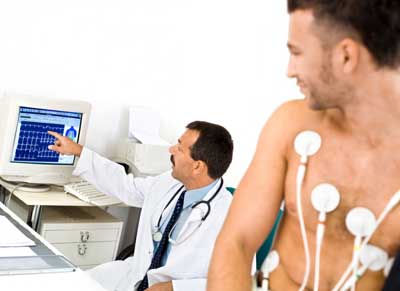
Пациентам с инфарктом миокарда необходимо периодически проходить электрокардиографию и ультразвуковое исследование сердца для контроля за состоянием здоровья.
Чаще всего людям, перенесшим инфаркт, требуется принимать различные лекарства для стабилизации состояния. На следующем приеме врач оценит их эффективность. При необходимости специалист может скорректировать дозировку, заменить препарат на более действенный или полностью отменить его, основываясь на результатах обследования и самочувствии пациента.
Также важно записаться на прием в медицинское учреждение после перенесенных инфекционных заболеваний, чтобы минимизировать риск возникновения осложнений.
Психологическая помощь
Часто после перенесенного инфаркта у пациентов возникает постоянный страх повторного приступа. Это состояние может сопровождаться повышенной тревожностью, мнительностью, перепадами настроения, а также проявлениями плаксивости или агрессии. У таких людей наблюдается снижение аппетита и нарушения сна. Все эти факторы могут привести к развитию неврозов и депрессии.
Чтобы избежать подобных состояний, важно, чтобы пациент прошел курс психологической помощи. Специалист поможет освоить эффективные методы саморегуляции и расслабления, а также даст рекомендации по возвращению к нормальной жизни после серьезной болезни.
Аутогенная тренировка, которую можно освоить всего за несколько дней, приносит значительную пользу тем, кто перенес инфаркт. Даже простая беседа с психологом может оказать успокаивающее воздействие и облегчить состояние пациента.
Работа психолога должна также охватывать и близких людей пациента, чтобы они научились правильно взаимодействовать с больным и снизили напряжение в отношениях.
Медикаментозные принципы реабилитации
Восстановление после инфаркта миокарда обязательно включает в себя прием лекарственных средств, которые помогают контролировать состояние здоровья.
Необходимо помнить, что заниматься самолечением в случае этой серьезной болезни строго запрещено, и все медикаменты должен назначать врач.
В список препаратов, которые обычно применяются в период после инфаркта, чаще всего входят:
- антикоагулянты (средства, способствующие разжижению крови), такие как Аспирин;
- гипотензивные препараты (снижающие уровень артериального давления);
- диуретики;
- противоаритмические средства;
- препараты для профилактики атеросклероза;
- антиоксиданты;
- поливитаминные комплексы.
Каждое из этих средств назначается в зависимости от индивидуальных показаний и в соответствующей дозировке.
Опасность рецидива
Для ускорения процесса восстановления после инфаркта пациенту следует внести изменения в свой образ жизни и устранить причины, приведшие к заболеванию.
Крайне важно отказаться от вредных привычек, особенно от курения. Что касается алкоголя, большинство специалистов не накладывают строгих запретов, но рекомендуют употреблять его в умеренных количествах и не слишком часто.
Чтобы период реабилитации проходил более продуктивно, стоит избегать сильного стресса, а также стараться избавиться от негативных эмоций и переживаний.
Риск повторного инфаркта значительно снижается при соблюдении здорового образа жизни, правильном питании, регулярных физических нагрузках и систематическом обследовании у врача.
Инфаркт миокарда – это одно из самых серьезных сердечно-сосудистых заболеваний. В данном случае важны как экстренные меры по спасению жизни, так и реабилитация после перенесенного приступа.
Инфаркт миокарда кардинально меняет жизнь человека, разделяя её на «до» и «после». Даже если прогнозы оптимистичны и последствия минимальны, важно осознать, что для достижения положительного результата необходимо кардинально изменить свой образ жизни.
https://youtube.com/watch?v=TlUAalhGR8s
Основные этапы реабилитации
Инфаркт миокарда – это заболевание, которое можно предотвратить. Этот недуг развивается постепенно, и предотвратить его серьезные последствия можно гораздо раньше, чем сердечно-сосудистая система достигнет критического состояния.
Согласно статистике, летальный исход наблюдается лишь в 10–12% случаев. Это говорит о том, что даже при таком серьезном заболевании шансы на выживание остаются высокими, и восстановление возможно, хотя и потребует значительного времени.
Реабилитация пациентов, перенесших инфаркт миокарда, по сути, продолжается на протяжении всей жизни.
Она включает в себя несколько ключевых этапов:
- В случае необходимости могут быть рекомендованы хирургические вмешательства, такие как баллонная ангиопластика или коронарное стентирование. Эти процедуры необходимы для предотвращения повторного инфаркта или устранения серьезных последствий.
- Восстановление или достижение максимально возможного уровня жизни.
- Прием назначенных медикаментов – это важная часть поддерживающей терапии, поэтому прекращать лечение нельзя, даже если боли или приступы отсутствуют.
- Профилактика сердечно-сосудистых заболеваний – этот процесс также продолжается на протяжении всей жизни.
- Изменение образа жизни – это включает отказ от вредных привычек, корректировку питания, режима отдыха и труда, а также физическую реабилитацию после инфаркта миокарда.
- Возвращение к трудовой деятельности. Хотя возвращение к прежней работе может быть не всегда возможным, добиться успехов в своей профессиональной сфере вполне реально.
Изменение образа жизни
Важно различать ограничение в определенных нагрузках и полный отказ от них.
Инфаркт миокарда не является приговором, который заставляет человека перейти на малоподвижный образ жизни. Напротив, восстановление сердечной мышцы подразумевает активное участие в жизни, а не ее ограничение.
Необходимо лишь корректировать интенсивность некоторых аспектов повседневной активности.
Функциональные группы
Восстановление после инфаркта миокарда зависит от продолжительности, интенсивности физических нагрузок и особенностей питания, а также от степени тяжести заболевания.
Существует четыре категории пациентов:
- 1 функциональный класс – это люди, которые перенесли мелкоочаговый инфаркт без серьезных осложнений или вовсе без них. В этом случае процесс восстановления проходит наиболее легко.
- 2 класс – включает пациентов с осложнениями средней степени тяжести или тех, кто перенес крупноочаговый инфаркт, но с незначительными последствиями.
- 3 класс – это больные с тяжелыми осложнениями после мелкоочагового инфаркта, например, со стенокардией, проявляющейся до 4–6 раз в день.
- 4 класс – сюда входят пациенты, перенесшие мелкоочаговый инфаркт с крайне серьезными последствиями, вплоть до клинической смерти, а также лица с трансмуральным инфарктом миокарда. Эта группа является наиболее тяжелой, и срок реабилитации для них значительно увеличен.
Физические нагрузки
Сердечная мышца функционирует так же, как и другие мышцы, и реагирует на физические нагрузки, а также на их отсутствие. При недостаточной активности она начинает атрофироваться, теряет свою силу и становится более уязвимой к повреждениям. В то же время чрезмерные нагрузки могут привести к травмам. В этом контексте особенно важен баланс.
Начинать нагружать сердце следует как можно раньше, но только после консультации с врачом.
- В период восстановления после инфаркта физическая активность строго запрещена. Пациент может дважды в день находиться в сидячем положении на кровати, но не более 10 минут и только под наблюдением медицинского персонала. Для пациентов 1 и 2 функциональных классов этот период составляет 3–4 дня, для 4 класса – не менее недели. Если у пациента повторный инфаркт или имеются сопутствующие заболевания, реабилитация может быть продлена еще на 2 дня.
- На втором этапе разрешается прогулка по коридору и сидение три раза в день по 25 минут. Необходимо избегать действий, связанных с наклонами, так как они представляют собой серьезную нагрузку при инфаркте. Позже, с разрешения врача, можно будет выполнять гимнастику в сидячем положении.
- Третий этап включает в себя прогулки по коридору на расстояние до 200 метров, полное самообслуживание и сидение без ограничений по времени. Этот этап способствует более быстрому восстановлению мышц.
- На четвертом этапе разрешаются пешие прогулки, которые удобны тем, что пациент сам может регулировать их длительность и интенсивность. Сначала дистанция составляет 600 метров, затем 1,5 километра, а через несколько дней – 2–3 километра.
Этот этап начинается после того, как результаты ЭКГ подтвердят начало рубцевания сердечной ткани. Для различных функциональных классов этот момент наступает в разные сроки: для 1 класса – на 18–20 день, для 2 – на 16–17, для 3 – на 20–21. Восстановление пациентов 4 класса зависит от множества факторов, поэтому указать конкретный период невозможно.
При прогулках следует ориентироваться не на чувство усталости, а на более объективные показатели:
- повышение артериального давления сигнализирует о необходимости уменьшить нагрузку;
- частота пульса, достигающая 200 ударов в минуту. Если после прогулки пульс снижается до 100–120 ударов, это свидетельствует о процессе выздоровления;
- одышка не является показателем при астме;
- чрезмерное потоотделение.
Противопоказаниями для пациентов, перенесших инфаркт, являются сахарный диабет, аневризма сердца или аорты, нарушения кровоснабжения мозга и другие состояния. В таких случаях назначается индивидуальный режим.
После успешного завершения всех четырех этапов пациент может быть выписан. Дома ему необходимо строго следовать рекомендациям кардиолога, включая постепенное увеличение физической активности до привычного уровня или развитие физической активности, если она ранее не практиковалась.
Лекарственная реабилитация
К препаратам, которые обычно назначаются, относятся лекарства, предотвращающие образование тромбов, такие как аспирин, интегрилин, эноксапарин и другие. Все эти средства являются антикоагулянтами и помогают снизить свертываемость крови.
Тем не менее, терапия последствий инфаркта миокарда должна быть строго индивидуализирована. Врач выбирает медикаменты, учитывая не только последствия заболевания, но и степень повреждений, общее состояние пациента, наличие сопутствующих заболеваний и другие факторы.
Единственное, что остается неизменным, — это необходимость строго следовать назначениям врача.
Психологическая реабилитация
Реабилитация после инфаркта миокарда часто требует учета психологических аспектов. Эмоциональные переживания и стрессовые ситуации оказывают на сердце более значительное влияние, чем физические нагрузки, поэтому в процессе восстановления их следует либо исключить, либо свести к минимуму.
Здесь речь идет не о простых эмоциональных колебаниях, а о давлении, вызванном длительным стрессом. В этом контексте помощь психологов становится крайне важной.
На протяжении 3–4 месяцев пациенты могут испытывать страх и чрезмерные переживания за свою жизнь. Важно предотвратить панические атаки, подробно объяснив пациенту, как формируются симптомы и как они развиваются.
Необходимо донести до пациента, что чрезмерный покой и отсутствие адекватных физических нагрузок могут негативно сказаться на состоянии сердца так же, как и резкое возвращение к прежнему образу жизни.
Также довольно часто у пациентов развивается депрессия, которая может быть связана с чувством неполноценности, страхами за будущее и трудоспособность. Несмотря на объективную значимость этих переживаний, важно помочь пациенту отделить реальные опасения от беспочвенных.
Восстанавливающемуся после инфаркта миокарда человеку необходимы уверенность в себе и поддержка близких. Консультация психолога может быть полезна не только для пациента, но и для его родных.
Как полное отрицание произошедшего, так и чрезмерная опека, ограничивающая физическую и умственную активность, могут быть одинаково вредны.
При реабилитации на дому отношения между близкими и пациентом часто усложняются: сердечные больные склонны к мнительности, постоянному беспокойству, ожиданию помощи от окружающих, а также к зависти и раздражению.
В таких условиях помощь специалиста становится особенно важной, так как пациенты редко прислушиваются к мнению своих родных и знакомых, которые, в свою очередь, могут стать объектом зависти и недовольства.
Питание
План реабилитации после инфаркта миокарда обязательно включает корректировку питания. Это касается как времени нахождения в стационаре, так и периода восстановления дома.
- В первые два дня у пациента наблюдается отсутствие аппетита. В течение суток ему предлагают слабозаваренный чай, отвар шиповника, а также разбавленные соки из смородины или апельсина, при этом холодные напитки строго запрещены.
- На протяжении следующей недели в рацион добавляются бульоны и концентрированные соки. Общая калорийность должна составлять 1100–1200 ккал.
- После недели в меню вводятся супы на овощном бульоне, манная и гречневая каша, протертый творог и отварная рыба. Свежевыжатые соки из фруктов и овощей также приветствуются.
- Через 2–3 недели, при отсутствии осложнений, калорийность рациона увеличивается до 1600 ккал. В меню появляются картофельное пюре, вареная цветная капуста, кефир, молочные соусы и сливочное масло в блюдах.
- Спустя месяц калорийность питания достигает 2000 ккал в день. В рацион включаются отварное мясо и рыба, разнообразные овощи и фрукты, каши, а также черствый пшеничный хлеб. Сливочное масло допускается в количестве не более 10 г. Следует избегать жирной и острой пищи, а также охлажденных блюд и напитков с температурой ниже +15 °C.
Важно и впоследствии придерживаться принципов здорового питания. Жирное жареное мясо, копчености и острые блюда могут вызывать спазмы, что негативно сказывается на состоянии сердца. Кроме того, они являются источником «плохого» холестерина.
Обязательным условием диеты является ограничение поваренной соли – не более 5 г в сутки. Ограничение потребления воды зависит от тяжести заболевания, поэтому необходима консультация врача.
Диспансерное наблюдение
Инфаркт – это серьезное испытание для сердечно-сосудистой системы. Осложнения могут проявиться спустя длительное время, поэтому людям, перенесшим инфаркт, крайне важно регулярно посещать врача.
- На протяжении всей жизни пациент обязан ежедневно контролировать пульс и артериальное давление.
- В течение первых шести месяцев необходимо посещать кардиолога не реже двух раз в месяц, в следующие полгода – один раз в месяц. При положительном развитии ситуации, визиты к врачу сокращаются до четырех раз в год. Кардиолог обязательно проводит электрокардиограмму.
- Дважды в год пациент должен проходить обследование в кабинете функциональной диагностики, включая велоэргометрию.
- Два раза в год требуется сдавать общий анализ крови для контроля уровня тромбоцитов, эритроцитов и лейкоцитов, а также биохимический анализ для определения содержания холестерина.
- Три раза в год проводится исследование свертывающей системы крови.
- Дважды в год людям, перенесшим инфаркт, рекомендуется посещать психотерапевта. По статистике, у 60–80% пациентов наблюдаются изменения в личности. Чтобы предотвратить подобные последствия, помощь специалиста является необходимой.
Борьба с вредными привычками
Вредные привычки и жизнь человека, перенесшего инфаркт, абсолютно несовместимы.
- Алкоголь – даже легкие алкогольные напитки, такие как пиво, подлежат строгому запрету. Вино также не является исключением, а виноградный сок может представлять опасность для здоровья.
- Курение – это одна из самых опасных привычек, так как оно вызывает спазмы сосудов и способствует развитию атеросклероза.
- Наркотики – их употребление может свести на нет результаты даже самой успешной медицинской процедуры.
- Избыточный вес – точнее, привычка употреблять жирную и мучную пищу. Каждый лишний килограмм представляет собой серьезное испытание для сердца. Несмотря на сложность процесса снижения веса, людям, перенесшим инфаркт, крайне важно поддерживать нормальный вес.
Недостаток физической активности также считается вредной привычкой. Движение способствует развитию мышечной ткани, включая сердечную.
Трудоустройство или инвалидность
Каждый случай рассматривается индивидуально.
Если рабочая деятельность не связана с высоким уровнем стресса, не требует чрезмерных усилий, а профессиональный или карьерный рост не зависит от того, сколько времени сотрудник проводит на работе (например, более 8–9 часов), то человек может вернуться в свой прежний коллектив и продолжать выполнять свои обязанности.
Однако, если присутствует хотя бы один из вышеупомянутых факторов, важно учесть это и рассмотреть возможность перехода на другую должность, где такие нагрузки будут исключены.
В случаях осложнений после инфаркта или при значительном риске рецидива рекомендуется отказаться от постоянной рабочей деятельности.
В самых серьезных ситуациях может быть оформлена инвалидность.
Половая жизнь
Согласно имеющимся исследованиям, лишь 1% пациентов сталкивается с повторным инфарктом из-за слишком активной половой жизни. Поэтому нет оснований резко отказываться от интимной жизни. Тем не менее, начинать сексуальные отношения следует постепенно.
Первые попытки можно осуществлять после того, как при прогулках на свежем воздухе длиной 2–3 км исчезнет одышка.
Не всегда эти попытки оказываются успешными: препараты, применяемые в процессе реабилитации, могут негативно сказываться на половой функции как у мужчин, так и у женщин.
Для полноценного восстановления крайне важны терпение и забота, причем это касается обоих партнеров.
Некоторые позы могут быть ограничены. Наиболее подходящим считается положение на правом боку. Следует избегать поз, требующих наклона вперед.
Реабилитация после инфаркта миокарда и возвращение к полноценной жизни возможны, но только при строгом соблюдении ряда условий:
- регулярное наблюдение за своим состоянием;
- выполнение рекомендаций врача;
- соблюдение диеты;
- отказ от алкоголя, курения и наркотиков;
- адекватная физическая активность.
Ишемическая болезнь сердца занимает лидирующие позиции в статистике заболеваемости и инвалидизации. Инфаркт миокарда считается одним из самых опасных состояний для жизни и относится к так называемым катастрофическим эпизодам. Благодаря современным методам диагностики и лечения количество летальных исходов значительно снизилось, однако полное восстановление и возвращение к привычному образу жизни требуют длительной и последовательной реабилитации. Методы восстановления подбираются в зависимости от состояния и физических возможностей пациента. Систематический подход к реабилитации способствует улучшению качества жизни и ее продлению.
Цели реабилитации после инфаркта
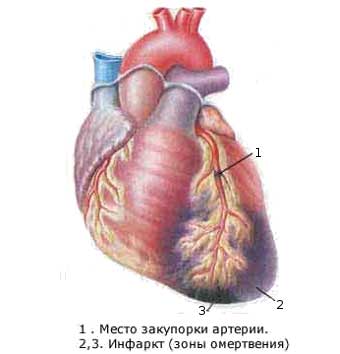
Венечные артерии обеспечивают сердечную мышцу кислородом и питательными веществами. Внезапное ухудшение кровообращения может привести к гипоксии (недостатку кислорода), а затем к гибели клеток, что вызывает инфаркт. После образования рубцовой ткани сердце теряет свою функциональность, что приводит к недостаточности кровообращения, и организму необходимо приспосабливаться к новым условиям. Качество и продолжительность жизни людей после инфаркта и стентирования зависят от того, насколько эффективно развиваются компенсаторные механизмы.
Реабилитационная программа для пациентов, перенесших инфаркт или кардиохирургические вмешательства (шунтирование, стентирование), имеет следующие цели:
- предотвращение ранних и поздних осложнений: острых и хронических аневризм (истончение и выпячивание стенки сердца), нарушений ритма, кардиогенного шока с отеком легких, разрыва сердца, миокардита;
- восстановление физической активности (включая профессиональную) до максимально возможного уровня;
- психологическая подготовка пациента к жизни после инфаркта, настрой на длительный процесс реабилитации;
- снижение вероятности повторных сердечно-сосудистых событий, включая инсульт.
Также реабилитационная программа для пациентов, перенесших инфаркт миокарда и стентирование, направлена на общее укрепление адаптационных возможностей организма и возвращение к полноценной жизни.
Методы
Физическая реабилитация пациентов, перенесших инфаркт, осуществляется поэтапно, с постепенным увеличением физической нагрузки и постоянным мониторингом функциональных возможностей организма. В процессе используются методы адаптации различных систем (сердечно-сосудистой, дыхательной, опорно-двигательной) и психологическая поддержка в комплексе.
Средства реабилитации:
- лечебная физкультура (ЛФК);
- восстановление в санаторно-курортных условиях в специализированных кардиологических учреждениях;
- образовательные программы в школах для пациентов с ишемической болезнью сердца (ИБС);
- медикаментозная терапия в зависимости от состояния пациента и нарушений кровообращения;
- физиотерапевтические процедуры;
- психологическая реабилитация.
Программа восстановления разрабатывается с учетом диагноза пациента, включая степень и локализацию инфаркта (трансмуральный или мелкоочаговый, верхушка, стенка, перегородка) и наличие сопутствующих заболеваний.
Выделяют три степени тяжести состояния пациентов:
| Клиническая группа | Основные признаки |
|---|---|
| Первая (легкая) | * сохранение ритма и проводимости (по данным ЭКГ); * отсутствие признаков сердечной недостаточности; * адекватная реакция организма на физическую нагрузку. |
| Вторая (средней тяжести) | * сердечная недостаточность 2 степени (по Killip); * функциональный класс 1-2 (по NYHA); * нарушения проводимости – атриовентрикулярная блокада: 2-3 степени (при заднем инфаркте миокарда), 1 степени (при переднем); * пароксизмальные тахикардии; * постоянная форма мерцательной аритмии; * частые желудочковые экстрасистолы (более 1 в минуту); * артериальная гипертензия, требующая медикаментозного лечения. |
| Третья (тяжелая) | * острая сердечная недостаточность 3-4 (по Killip); * функциональный класс 3-4 (по NYHA); * полная атриовентрикулярная блокада; * желудочковые нарушения ритма (тахикардии, экстрасистолии) в покое и при нагрузках; * острая аневризма сердца; * наличие тромба в полости сердца; * более трех осложнений второй группы. |
Клиническая группа пациента определяет общую продолжительность и этапы реабилитации.
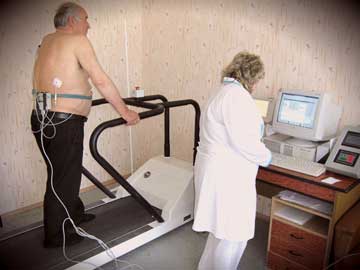
Для подбора упражнений в рамках физической реабилитации оценивается функциональное состояние организма. Для этого проводятся тестовые нагрузки:
- тест 6-минутной ходьбы: пациент должен пройти максимальное расстояние за 6 минут без перехода на бег;
- велоэргометрия – занятия на велотренажере с установленной мощностью;
- тредмил-тест – ходьба по беговой дорожке.
В зависимости от проявляющихся симптомов выделяют типы ответов, представленные в таблице.
| Критерий | Физиологический | Промежуточный | Патологический |
|---|---|---|---|
| Усталость | Умеренная | Выраженная, проходит менее чем за 5 минут | Выраженная с длительным восстановлением |
| Одышка | Нет | Незначительная | Выраженная |
| Боль за грудиной | Нет | Эпизодическая, проходит самостоятельно | Сильная, требует применения нитроглицерина |
| Артериальное давление и пульс | В пределах нормы для уровня нагрузки | Нечастые нарушения с восстановлением в течение 5-10 минут | Длительное превышение норм, требующее более 10 минут отдыха |
| Изменения на ЭКГ | Нет | * единичные экстрасистолы; * преходящие блокады ножек пучка Гиса; * смещение сегмента ST менее 1 мм. | * пароксизмальные нарушения ритма; * полная блокада ножек пучка Гиса; * атриовентрикулярная блокада; * смещение сегмента ST более чем на 2 мм. |
В зависимости от реакции пациента, стадии реабилитации и степени тяжести подбираются программы различных уровней.
Упражнения программы ЛФК 1 (первые 2-4 дня реабилитации, исходное положение – лежа):
- сгибание и разгибание пальцев рук и ног (по 6-8 раз);
- на вдохе согнуть предплечья, развести локти в стороны, на выдохе – выпрямить руки вдоль тела (2-3 раза);
- поочередные сгибания ног в коленях, не отрывая стоп от постели (4-6 раз);
- развернуть кисти ладонями вниз: на вдохе – тянуться к коленям, напрягая мышцы туловища и ног, на выдохе – расслабиться (2-3 раза);
- поочередно опускать согнутые в коленях ноги в правую и левую стороны (4-6 раз);
- поочередно тянуться руками к согнутым в коленях ногам (3-5 раз).
Между упражнениями необходимо делать паузы по 10-30 секунд для восстановления дыхания.
Примерный комплекс ЛФК 2 (с 4 по 12 день реабилитации в стационаре, исходное положение – сидя):
- спина прямая, руки на коленях: на вдохе – кистями прикоснуться к плечам, локти развести в стороны, на выдохе – вернуться в исходное положение (6-8 раз);
- на вдохе – поднять руки вперед и вверх, на выдохе – опустить (3-5 раз);
- двигать стопами вперед-назад, не отрывая от пола (10-15 раз);
- на вдохе – развести руки в стороны, на выдохе – вернуть в исходное положение (6-8 раз);
- руки, согнутые в локтях, на талии: поворачивать голову поочередно влево и вправо (5-10 раз).
Реабилитация после инфаркта миокарда в домашних условиях (ЛФК 3) может осуществляться с использованием специальных мобильных приложений для контроля выполнения упражнений.
Санаторно-курортное восстановление
Реабилитация пациентов в санаториях после перенесенного инфаркта осуществляется при условии стабильного состояния и увеличения физической активности до уровня ходьбы на 500 метров.
Главная задача санаторно-курортного восстановления (в течение первых двух месяцев после инфаркта) заключается в активизации компенсаторных механизмов, что позволит перевести пациента на следующий этап лечения в поликлинике.
Применяемые методы и средства:
- физическая реабилитация, включающая массаж, лечебную гимнастику и лечебную физкультуру (программы постепенно увеличиваются до 4, 5 и 6 с повышенной интенсивностью);
- использование специализированных тренажеров, таких как беговая дорожка и велоэргометр;
- скандинавская ходьба (с палками) и дозированная ходьба;
- обучение в школе для пациентов с ишемической болезнью сердца: формирование здорового образа жизни, отказ от алкоголя и курения, правильное питание, режим труда и отдыха;
- психотерапия: групповые и индивидуальные занятия с использованием аудио- и видеоматериалов;
- медикаментозное лечение (основная терапия, витамины, минеральные комплексы, метаболические препараты);
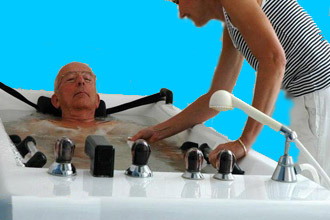
- физиотерапевтические процедуры (курсами не менее 10-15): углекислые и радоновые ванны, электрофорез с Но-Шпой и Эуфиллином. Положительный эффект оказывают сеансы, направленные на мозжечок: электросон, транскраниальная электростимуляция (ТЭС).
Национальные программы позволяют более чем 80% пациентов пройти оздоровление и восстановление в государственных учреждениях без оплаты (до 21 дня). Направление на курорт оформляется лечащим врачом совместно с врачебно-консультативной комиссией на основании заключения после стационарного лечения.
Медицинское наблюдение
Подбор эффективной индивидуальной программы, а также корректировка интенсивности нагрузок и дозировок препаратов осуществляется врачом. После выписки из стационара контроль за процессом реабилитации переходит к участковым врачам и специалистам специализированных кардиологических учреждений.
В условиях санатория уровень физической подготовки и адаптационные способности пациента оцениваются на основе изменений показателей под воздействием дозированной физической активности:
- частота дыхания;
- количество сердечных сокращений в минуту;
- изменения на электрокардиограмме;
- мощность тренажера и продолжительность занятия, вызывающая усталость.
Пациенты, перенесшие инфаркт миокарда, становятся на диспансерный учет у кардиолога на всю жизнь.
Медицинское наблюдение на амбулаторном этапе включает в себя:
- посещения кардиолога каждые 3 месяца в течение первого года, а затем раз в полгода;
- ежедневное измерение артериального давления;
- контроль липидного и коагуляционного профиля – раз в три месяца в первый год, затем – раз в полгода;
- общий анализ крови и мочи – раз в 6 месяцев.
Этапы постинфарктной реабилитации
Эффективность восстановления адаптационных способностей человека во многом зависит от правильного подбора нагрузок в различные периоды. В рамках общей кардиологической реабилитации выделяют три ключевых этапа:
Продолжительность каждого из этапов может варьироваться для разных людей в зависимости от конкретной клинической ситуации.
Ранний
Ранний этап реабилитации пациента проходит в условиях стационарного лечения в различных отделениях.
-
Отделение интенсивной терапии и реанимации (не более 3 суток при отсутствии осложнений). Пациенту разрешается выполнять повороты тела в постели, а также движения головой и конечностями с небольшой амплитудой. Комплекс лечебной физкультуры (ЛФК 1) выполняется только под наблюдением инструктора по лечебной гимнастике. Особое внимание уделяется психологическому аспекту восстановления: проводятся беседы о заболевании, методах лечения и реабилитации, а также о дальнейшем изменении образа жизни.
-
Кардиологическое отделение (10-14 дней). Двигательная активность пациента увеличивается, ему разрешается ходить по палате и передвигаться на кресле-каталке по коридору. Применяется комплекс упражнений ЛФК 2, и при положительной реакции пациента допускаются выходы в коридор.
-
Стационар специализированного санатория или курорта (до 1,5-2 месяцев). Основное внимание уделяется возвращению пациента к привычной жизни, а также участию в образовательных программах для больных и физиотерапевтическим процедурам.
Физическая активность в этот период существенно ограничена, так как необходимо обеспечить формирование адекватного рубца на месте некротизированного миокарда, который будет способен поддерживать гемодинамические показатели на необходимом уровне.
Амбулаторный
В зарубежной литературе период восстановления после стационарного лечения часто обозначается как фаза выздоровления. Обычно он продолжается от 6 до 8 недель, в течение которых пациент находится под контролем специалистов из поликлиники или амбулаторного центра.
Ключевые направления работы с пациентом включают:
- восстановление физических функций;
- подготовку к возвращению к профессиональной деятельности;
- вторичную профилактику сердечно-сосудистых заболеваний и возможных осложнений.
В этот период пациентам рекомендуется применять методы реабилитации в условиях поликлиники, такие как физиотерапевтические процедуры и велоэргометрия.
Отдаленный (поддерживающий)
Длительность этой стадии реабилитации пациента предполагает постоянное следование рекомендациям врача, которые включают:
- физическую активность;
- сбалансированное питание: для таких пациентов рекомендуется средиземноморская диета с низким содержанием животных жиров;
- отказ от вредных привычек;
- адекватную трудовую деятельность (возвращение к работе с низкой нагрузкой возможно через два месяца после инфаркта).
В России восстановление в амбулаторных условиях требует регулярных посещений участкового терапевта и других специалистов. В зарубежных странах существуют государственные программы, которые обеспечивают 21-дневное пребывание пациентов в стационарных специализированных центрах один раз в год.
Жизнь после инфаркта: как сохранить долголетие
Инфаркт миокарда раньше считался заболеванием, характерным для мужчин пожилого возраста, однако в последние годы эта патология все чаще выявляется у людей трудоспособного возраста. Нарушение работы сердца значительно снижает качество жизни пациентов.
Современные методы диагностики, лечения и ранней реабилитации позволяют людям, перенесшим инфаркт миокарда, доживать до преклонных лет, следуя простым рекомендациям:
- регулярный прием медикаментов, чаще всего Аспирина, статинов и нитратов;
- активные физические нагрузки: утренняя гимнастика и дозированная ходьба 3-4 раза в неделю по 1 часу;
- контроль веса (оптимальный уровень определяется врачом с помощью индекса Кетле);
- соблюдение средиземноморской диеты;
- позитивный настрой на полное выздоровление.
Восстановление после инфаркта миокарда в домашних условиях является особенно важным этапом для пациента, так как от регулярности занятий и выполнения рекомендаций зависит качество его жизни.
Где пройти восстановление: список центров и заведений
В России имеется множество курортов и здравниц, которые предлагают услуги по лечению кардиологических заболеваний. Выбор подходящего учреждения зависит от наличия сопутствующих заболеваний, расположения и финансовых возможностей пациента.
Вот некоторые из самых известных кардиологических реабилитационных центров страны:
- Кисловодск (Ставропольский край) – бальнеоклиматический курорт, входящий в группу кавказских минеральных вод;
- санаторий имени Кирова (Крым);
- реабилитационный центр имени Герцена (Подмосковье);
- санаторий «Звездный» (Краснодарский край), который также принимает пациентов с заболеваниями органов дыхания, пищеварительной системы, почек и кожи;
- центр реабилитации клиники имени Н. И. Пирогова, специализирующийся на лечении тяжелых пациентов после инфаркта и сложных операций на сердце и сосудах;
- санаторий «Электра» (Иркутск);
- санаторий-профилакторий «Салынь» (Брянская область).
Важно выбирать учреждение для реабилитации среди проверенных и сертифицированных санаториев, которые предлагают специализированные медицинские услуги.
Выводы
Восстановление пациента, перенесшего инфаркт миокарда, представляет собой длительный и сложный процесс, требующий усилий как от самого человека, так и от его близких и медицинского персонала. Тем не менее, своевременное начало физической реабилитации значительно повышает шансы на успешное возвращение к трудовой деятельности у 15-25% пациентов. Применение принципов системности, поэтапности и индивидуального подхода позволяет 80% людей вернуться к привычной жизни в течение первого года после перенесенного инфаркта.
Для подготовки данного материала были использованы различные источники информации.
Образовательные программы для пациентов
Первым шагом в образовательной программе является предоставление информации о самом инфаркте миокарда. Пациенты должны понимать, что это такое, какие факторы риска способствуют его развитию, и каковы основные симптомы. Знание о том, что инфаркт может быть вызван атеросклерозом, гипертонией, диабетом, курением и другими факторами, поможет пациентам осознать важность контроля этих состояний.
Вторым важным аспектом является обучение пациентов о методах лечения и реабилитации. Это включает в себя информацию о медикаментозной терапии, назначаемой врачом, а также о необходимости регулярного медицинского наблюдения. Пациенты должны быть осведомлены о том, как правильно принимать лекарства, какие побочные эффекты могут возникнуть и как их минимизировать.
Образовательные программы также акцентируют внимание на изменении образа жизни. Пациенты должны быть обучены основам здорового питания, включая рекомендации по снижению потребления насыщенных жиров, соли и сахара, а также увеличению потребления фруктов, овощей и цельнозерновых продуктов. Важным аспектом является также физическая активность. Пациенты должны понимать, что регулярные физические нагрузки помогают укрепить сердечно-сосудистую систему и способствуют улучшению общего состояния здоровья.
Психологическая поддержка также является важной частью образовательных программ. После инфаркта многие пациенты испытывают страх, тревогу и депрессию. Обучение методам управления стрессом, таким как релаксация, медитация и дыхательные упражнения, может значительно улучшить качество жизни пациентов и помочь им справиться с эмоциональными трудностями.
Кроме того, программы могут включать группы поддержки, где пациенты могут делиться своими переживаниями и получать поддержку от людей, находящихся в аналогичной ситуации. Это создает чувство общности и уменьшает чувство изоляции, которое часто испытывают пациенты после инфаркта.
Наконец, важно отметить, что образовательные программы должны быть индивидуализированы в зависимости от потребностей и состояния здоровья каждого пациента. Это позволит обеспечить максимальную эффективность реабилитации и повысить вероятность успешного восстановления после инфаркта миокарда.
Поддержка семьи и близких
Эмоциональная и психологическая поддержка со стороны родных может значительно ускорить восстановление пациента и помочь ему адаптироваться к новым условиям жизни. Важно понимать, что реабилитация – это не только физическая активность, но и эмоциональное восстановление.
Во-первых, близкие могут помочь создать позитивную атмосферу, способствующую выздоровлению. Это может включать в себя простые вещи, такие как совместные прогулки, занятия спортом или просто время, проведенное вместе. Такие действия не только укрепляют семейные связи, но и помогают пациенту чувствовать себя менее одиноким в своей борьбе с болезнью.
Во-вторых, важно, чтобы семья была вовлечена в процесс реабилитации. Это может включать в себя участие в консультациях с врачами, обсуждение плана лечения и реабилитации, а также помощь в соблюдении рекомендаций по диете и физической активности. Знание о состоянии здоровья пациента и понимание его потребностей помогут близким лучше поддерживать его в трудные моменты.
Кроме того, эмоциональная поддержка может проявляться в виде активного слушания. Близкие должны быть готовы выслушать пациента, когда он делится своими страхами и переживаниями. Это поможет снизить уровень тревожности и стресса, которые часто сопровождают восстановление после инфаркта.
Не менее важным аспектом является создание безопасной и комфортной среды для пациента. Это может включать в себя организацию дома так, чтобы он был удобен для передвижения, а также обеспечение доступа к необходимым медицинским ресурсам и услугам. Близкие должны быть внимательны к изменениям в состоянии здоровья пациента и при необходимости обращаться за медицинской помощью.
Также стоит отметить, что реабилитация после инфаркта может быть длительным процессом, и иногда пациент может испытывать депрессию или апатию. В таких случаях поддержка семьи становится особенно важной. Близкие должны быть готовы предложить помощь и поддержку, а также поощрять пациента к участию в группах поддержки или консультациям с психологом, если это необходимо.
В заключение, поддержка семьи и близких является неотъемлемой частью реабилитации после инфаркта миокарда. Эмоциональная, физическая и психологическая поддержка могут значительно улучшить качество жизни пациента и способствовать его успешному восстановлению. Важно помнить, что каждый шаг на этом пути требует терпения и понимания со стороны всех участников процесса.
Мониторинг и оценка прогресса реабилитации
Мониторинг и оценка прогресса реабилитации после инфаркта миокарда являются ключевыми аспектами успешного восстановления пациента. Этот процесс включает в себя регулярное отслеживание состояния здоровья, физической активности и психологического состояния пациента, что позволяет своевременно вносить коррективы в реабилитационную программу.
Первым шагом в мониторинге является оценка физической активности. Врачи и реабилитологи используют различные методы, такие как тесты на выносливость, чтобы определить уровень физической нагрузки, который пациент может переносить. Это может включать в себя тесты на беговой дорожке или велоэргометре, которые помогают оценить сердечно-сосудистую реакцию на физическую нагрузку.
Кроме того, важно контролировать жизненные показатели, такие как частота сердечных сокращений, артериальное давление и уровень насыщения кислородом. Эти параметры помогают врачам понять, как сердце пациента реагирует на физическую активность и какие изменения могут потребоваться в реабилитационной программе.
Психологический аспект реабилитации также требует внимания. После инфаркта многие пациенты испытывают тревогу, депрессию или страх перед повторным сердечным событием. Психологический мониторинг может включать в себя использование опросников и бесед с психологом, что позволяет выявить эмоциональные проблемы и предложить соответствующую поддержку.
Регулярные встречи с врачом и реабилитологом также важны для оценки прогресса. На этих встречах обсуждаются достижения пациента, а также возможные трудности, с которыми он сталкивается. Врач может корректировать программу реабилитации, добавляя новые упражнения или изменяя режим тренировок в зависимости от состояния пациента.
Кроме того, важно учитывать и другие аспекты здоровья, такие как уровень холестерина, глюкозы в крови и другие биохимические показатели. Эти анализы помогают оценить общее состояние сердечно-сосудистой системы и риск повторного инфаркта.
Мониторинг прогресса реабилитации должен быть комплексным и индивидуализированным. Каждый пациент уникален, и подход к его восстановлению должен учитывать его физические возможности, психологическое состояние и личные цели. Таким образом, систематический мониторинг и оценка прогресса реабилитации являются основой для достижения успешных результатов и улучшения качества жизни после инфаркта миокарда.