Внутрижелудочковая проводимость обеспечивает согласованную работу сердца, и ее нарушения могут иметь серьезные последствия. Это нарушение — одна из форм патологий электрической активности миокарда, способная вызвать аритмии и ухудшение сердечной функции. В статье рассмотрим основные аспекты этой патологии, ее причины, механизмы развития и клинические проявления, что поможет понять важность своевременной диагностики и лечения нарушений проводимости сердца.
Что представляет собой патология?
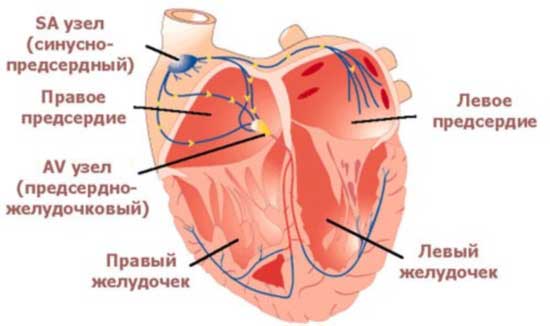
Основная задача сердца и его миокарда (мышечных стенок) заключается в передаче электрических импульсов через специализированные узлы и волокна. Для того чтобы сердечный ритм был достаточным для эффективного кровообращения, волны возбуждения должны распространяться по кардиальным отделам в строго определенной последовательности и с постоянной скоростью.
В нормальных условиях импульсы начинают свое движение из синусового узла, расположенного в предсердной части, и далее переходят в атриовентрикулярный узел. Таким образом, сначала активируются верхние отделы сердца, а затем нижние.
Проводящая система сердца состоит из уникальных волокон Пуркинье и пучка Гиса, который делится на три ветви. Две из них, левая передняя и левая задняя, полностью охватывают левый желудочек, а одна правая ветвь отвечает за передачу электрических импульсов в соответствующую сторону.
Многие люди задаются вопросом, что может вызвать нарушения внутрижелудочковой проводимости. Существует множество факторов, способствующих развитию этой патологии:
- Изменения в функционировании сердечно-сосудистой системы, которые не сопровождаются органическими изменениями.
- Перенесенные заболевания, такие как врожденные пороки, ишемия, миокардит и кардиомиопатия.
- Влияние хирургических вмешательств на сосуды сердца.
- Негативные эффекты медикаментов и их побочные действия.
Сокращение сердца у детей и взрослых обеспечивается работой сердечной мышцы — миокарда. Импульсы формируются в синусно-предсердном (синоатриальном) узле и затем направляются к пучкам Тореля, Венкебаха, Бахмана, а также в атриовентрикулярный узел.
В атриовентрикулярном узле импульс немного замедляется, что позволяет предсердиям нормально сократиться и обеспечить поступление крови в полости левого и правого желудочков. Далее импульс проходит через ствол пучка Гиса, затем по его ножкам к миокарду желудочков и волокнам Пуркинье.
В результате этого процесса кровь выбрасывается в аорту и легочную артерию.
Врачи отмечают, что эос нарушение внутрижелудочковой проводимости представляет собой важный клинический признак, который может указывать на различные кардиологические заболевания. Это состояние связано с нарушением электрической проводимости в желудочках сердца, что может привести к изменению ритма и сокращений миокарда. Специалисты подчеркивают, что такие нарушения часто выявляются при проведении ЭКГ и могут быть как временными, так и постоянными.
Медики акцентируют внимание на необходимости комплексного подхода к диагностике и лечению пациентов с данным состоянием. Важно учитывать сопутствующие заболевания, такие как гипертония или ишемическая болезнь сердца. Врачи рекомендуют регулярные обследования и мониторинг состояния пациентов, чтобы предотвратить возможные осложнения, такие как сердечная недостаточность или аритмии. Правильная интерпретация результатов исследований и индивидуальный подход к каждому пациенту играют ключевую роль в успешном лечении.

Причины
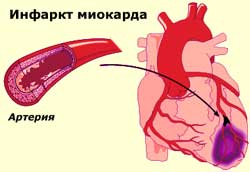
Органические причины: это развитие соединительной ткани в области некроза, возникающего после инфаркта миокарда или воспалительных процессов в сердечной мышце, а также аномалии формирования сердца и дистрофические изменения мышечных волокон, вызванные заболеваниями других органов. Эти факторы могут привести к постоянным нарушениям в проводимости сердца.
Функциональные причины: нарушения, возникающие под воздействием внешних факторов, таких как физическая активность, диета, психоэмоциональное напряжение или прием определенных медикаментов (например, передозировка сердечными гликозидами или опиатами). Эти патологии часто имеют обратимый характер и исчезают при устранении внешних воздействий.
Недостаточная проводимость в предсердиях:
- врожденные пороки сердца;
- ревматическое поражение;
- гипертония;
- отравление гликозидами.
Нарушения внутрижелудочковой проводимости:
- открытое овальное окно (часто встречается у детей);
- ишемия сердца;
- гипертрофия миокарда;
- кардиомиопатия;
- заболевания бронхов и легких;
- пороки клапанов.
Недостаточная проводимость синусового узла:
- гипертрофия сердца;
- передозировка противоаритмических средств;
- ишемия;
- нейроциркуляторная дистония.
Нарушение проводимости в атриовентрикулярном узле:
- кардиосклероз;
- острая стадия инфаркта миокарда;
- миокардит;
- врожденные пороки сердца;
- передозировка гормональных препаратов.
| Тип нарушения | Характеристика | Клинические проявления |
|---|---|---|
| Блокада правой ножки пучка Гиса (БПНПГ) | Задержка проведения импульса по правой ножке пучка Гиса. Может быть полной или неполной. | Часто бессимптомна, обнаруживается на ЭКГ. При полной блокаде: расширение комплекса QRS (>0.12 с), форма rSR’ или RSR’ в V1-V3, широкий S в I, aVL, V5, V6. |
| Блокада левой ножки пучка Гиса (БЛНПГ) | Задержка проведения импульса по левой ножке пучка Гиса. Может быть полной или неполной. | Часто бессимптомна, но может указывать на структурные изменения сердца. При полной блокаде: расширение комплекса QRS (>0.12 с), уширенный, зазубренный R в I, aVL, V5, V6, глубокий S в V1-V3, отсутствие зубца Q в левых грудных отведениях. |
| Блокада передней ветви левой ножки пучка Гиса (БПВЛНПГ) | Задержка проведения импульса по передней ветви левой ножки пучка Гиса. | Отклонение электрической оси сердца влево (угол α < -30°), комплекс rS в II, III, aVF, комплекс qR в I, aVL. |
| Блокада задней ветви левой ножки пучка Гиса (БЗВЛНПГ) | Задержка проведения импульса по задней ветви левой ножки пучка Гиса. | Отклонение электрической оси сердца вправо (угол α > +90°), комплекс qR в II, III, aVF, комплекс rS в I, aVL. Реже встречается изолированно. |
| Бифасцикулярная блокада | Сочетание блокады правой ножки пучка Гиса с блокадой одной из ветвей левой ножки пучка Гиса (например, БПНПГ + БПВЛНПГ). | ЭКГ-признаки обеих блокад. Повышенный риск развития полной атриовентрикулярной блокады. |
| Трифасцикулярная блокада | Сочетание блокады правой ножки пучка Гиса с блокадой обеих ветвей левой ножки пучка Гиса. Часто проявляется как полная атриовентрикулярная блокада или ее предвестник. | ЭКГ-признаки бифасцикулярной блокады с удлинением интервала PR или эпизодами полной АВ-блокады. Высокий риск синкопальных состояний и внезапной сердечной смерти. |
| Неспецифическое нарушение внутрижелудочковой проводимости | Расширение комплекса QRS (>0.10 с, но <0.12 с) без характерных признаков блокад ножек пучка Гиса. | Может быть вариантом нормы, но также может указывать на начальные стадии заболеваний сердца или электролитные нарушения. Требует дальнейшего обследования. |
Виды нарушений
Пучок Гиса играет ключевую роль в передаче электрических импульсов по желудочковой системе сердца. Нарушение его работы может привести к возникновению внутрижелудочковой блокады.
При этом импульсы перестают поступать к мышечным волокнам желудочков. В зависимости от степени утраты проводимости пучка Гиса, внутрижелудочковые блокады классифицируются на следующие виды:
- блокада правой ножки (ветви);
- блокада левой передней ножки;
- блокада левой задней ножки.
Если передача импульса в желудочках полностью прекращается, это приводит к полной блокаде. В случаях, когда импульс проходит по отдельным волокнам, но с замедлением или нарушениями, говорят о неполной блокаде пучка Гиса. Для диагностики таких нарушений используется электрокардиограмма (ЭКГ).
Часто патологические изменения затрагивают сразу две или три ветви пучка, что приводит к возникновению двухпучковой или трехпучковой желудочковой блокады. Диагностика сложных желудочковых нарушений при стандартной ЭКГ может быть затруднена и требует дополнительных отведений.
Если блокада пучка Гиса неполная и затрагивает лишь одну ветвь, то, как правило, это не вызывает серьезных проблем у пациента, и он может долгое время жить с такими изменениями, принимая медикаменты.
Однако в некоторых случаях заболевание может прогрессировать и перейти в поперечную внутрижелудочковую блокаду. При этой патологии функция проводимости пучка Гиса полностью утрачивается, и предсердия с желудочками начинают сокращаться независимо друг от друга.
Существует два типа поперечной внутрижелудочковой блокады:
- Неполная поперечная блокада (Мобица). На ЭКГ периодически фиксируется внеочередное сокращение предсердия. Обычно этот процесс быстро переходит в следующую стадию, поэтому зарегистрировать такой вид патологии на ЭКГ удается редко.
- Полная поперечная блокада (трифасцикулярная). Предсердия и желудочки сокращаются независимо, каждый с собственной частотой. Комплексы на ЭКГ, отражающие работу желудочковой системы, имеют деформированную форму.
Атриовентрикулярная проводимость наиболее подвержена различным патологическим изменениям. Эти изменения можно разделить на две основные группы:
- Укорочение атриовентрикулярной проводимости или отсутствие АВ-задержки. Это локальное нарушение, при котором предсердия и желудочки сокращаются одновременно, что приводит к неадекватному выбросу крови в желудочки. Чаще всего при данной проблеме наблюдаются очаговые нарушения — дополнительные пучки быстрого проведения. Патология часто встречается у детей с врожденными пороками сердца.
- Затруднение атриовентрикулярной проводимости или АВ-блокада. Это затруднение может быть полным или частичным, функциональным или обусловленным органическими заболеваниями сердца.
Согласно классификации В. Л. Дощицина, все внутрижелудочковые нарушения проводимости делятся на:
- моно-, би- и трифасцикулярные, в зависимости от поражения одного или нескольких пучков;
- очаговые: локальное повреждение, которое не фиксируется во всех отведениях ЭКГ;
- арборизационные: локализуются в конечной части волокон Пуркинье;
- преходящие: изменения чередуются с нормальной проводимостью;
- стойкие;
- полные и неполные;
- альтернирующие: выявляется то один, то другой тип блокады.
В зависимости от места прерывания импульса различают следующие блокады:
- монофасцикулярная (однопучковая): блокируется либо левая передняя, либо задняя, либо только правая ножка Гиса;
- бифасцикулярная (двухпучковая): может быть односторонней (левой ножки) или двухсторонней (правой с левой передней ветвью, правой с левой задней);
- трифасцикулярные (трехпучковые).
Разнообразие блокад отражается в интерпретации электрокардиограммы. Проведение импульсов из наджелудочковых узлов сердца может замедляться или полностью прерываться. Это нарушает последовательность возбуждения желудочков и влияет на биохимические процессы в миокарде, а также на эффективность сердечного выброса.
Причины различных видов блокад различаются и вызывают разные изменения. Рассмотрим, как возникают нарушения внутрижелудочковой проводимости при заболеваниях миокарда.
https://youtube.com/watch?v=1OwnxbR2TwM
Признаки заболевания
Заподозрить нарушение внутрижелудочковой проводимости у детей и взрослых можно при наличии следующих симптомов:
- учащенное сердцебиение — наблюдается тахикардия;
- пропуски в сердечном ритме;
- хаотичные сокращения сердечной мышцы;
- боли в области сердца, напоминающие стенокардию;
- одышка, обмороки, головокружение — признаки недостаточного кровоснабжения мозга.
Если вы столкнулись с такими проявлениями, важно незамедлительно обратиться к врачу и записаться на обследование. Только специалист сможет подтвердить или опровергнуть диагноз, основываясь на результатах ЭКГ сердца и других анализов.
Симптомы
Диагностика
Для точного выявления нарушений на начальной стадии применяется электрокардиограф. Используется метод холтеровского мониторинга, а также исследуется расположение нарушений с помощью электрограммы пучка Гиса.
При анализе полученных данных можно заметить увеличение и утолщение зубца Р, а также неравномерные сокращения сердечной мышцы и различия в продолжительности интервала PQ.
Иногда врач проводит суточный мониторинг, в ходе которого пациент ведет специальный дневник. Этот метод позволяет выявить сбои, происходящие в процессе различных действий пациента.
Назначаются специальные тесты для определения локальных нарушений, а также пробы с физическими нагрузками. Это помогает установить точную картину заболевания и вид блокады.
Только после этого врач может назначить необходимое лечение.
Лечение
При установлении диагноза нарушения внутрижелудочковой проводимости сердца, что подтверждает завершение полного обследования, следует приступить к выявлению и устранению причины заболевания.
Если данное нарушение не связано с наличием сердечно-сосудистых заболеваний у пациента, врачи могут назначить курс лечения, включающий:
- витамины или минеральные комплексы;
- препараты, способствующие регулированию и стабилизации кровотока в сердце (например, АТФ или Предуктал).
В случае выявления полной внутрижелудочковой непроходимости, лечение предполагает установку искусственного кардиостимулятора, который будет поддерживать сердечный ритм на заданной частоте. В противном случае у пациента может развиться брадикардия, что приведет к серьезным осложнениям.
Крайне важно при лечении пациентов с подобными нарушениями назначать препараты, которые активизируют обменные процессы в миокарде. К таким средствам относятся инозин, кокарбоксилаза и аденозинтрифосфорная кислота. Курс приема этих препаратов обычно составляет 30 дней.
Если у пациента одновременно наблюдаются нарушения внутрижелудочковой проводимости и атриовентрикулярная блокада 1 или 2 степени, к назначению любых медикаментов следует подходить с особой осторожностью.
Это объясняется тем, что устранение одного типа блокады может спровоцировать развитие другого. Такие пациенты должны находиться под постоянным контролем врачей и регулярно проходить электрокардиографическое обследование.
При наличии риска развития атриовентрикулярной очаговой блокады пациенту требуется немедленная госпитализация и проведение катетеризации.
Берегите себя и оставайтесь здоровыми!

Что это такое
При обнаружении нарушений в проводимости можно говорить о сбоях в работе одного или нескольких пучков системы. Это приводит к блокировкам, которые препятствуют нормальному проведению нервных импульсов к сердечной мышце. В результате наблюдается замедление сердечных сокращений. В более серьезных случаях возможно полное прекращение функционирования сердца.
При частичных нарушениях работа сердца замедляется, а при полном отсутствии импульсов сокращения прекращаются.
Очаговые нарушения возникают в определенной области, где страдает проводимость. Они могут наблюдаться в сочетании с блокировками левой ножки и ее передней ветви. Это усложняет диагностику и негативно сказывается на течении основной патологии.
Классификация, виды
Сердечная мышца человека состоит из четырех камер и нескольких отделов, которые отвечают за передачу электрических импульсов. Блокада может затрагивать один или несколько из этих отделов. Местные нарушения классифицируются по узлам и проводящим путям.
Существует несколько типов блокады:
- Синоатриальная. Она возникает в соответствующем узле правого предсердия. Импульс не может пройти из-за недостаточной силы или из-за того, что предсердие не в состоянии его воспринять. Эта блокада делится на три степени:
- Задержка проводимости импульса.
- Периодическое ухудшение проводимости.
- Третья степень характеризуется слабыми импульсами или полным отсутствием их поступления.
- Замедление внутрижелудочковой проводимости. Это происходит от синоатриального узла к левому предсердию или к атриовентрикулярному узлу. Характеризуется замедлением передачи импульсов.
- АВ-блокада. Она также делится на несколько степеней:
- Замедленная проводимость.
- Остановка отдельных импульсов, которые передаются периодически.
- Импульсы от предсердий не могут достичь желудочков, при этом предсердия и желудочки функционируют независимо друг от друга.
- Блокада ножек Гиса и их ветвей (левый, правый, передний пучки). Импульсы проходят медленнее или вовсе не проходят.
Наличие такой патологии связано с нарушением проводимости одного из желудочков, что может привести к развитию АВ-блокады.
Первая степень относится к частичным нарушениям, вторая и третья — к полным. Первые не считаются болезнью, но могут стать причиной полной блокады. Последняя, в свою очередь, может вызвать серьезные осложнения.
Сбои в проводимости импульсов могут долгое время не проявляться и выявляются при проведении кардиограммы, часто на фоне других заболеваний. В некоторых случаях они возникают как осложнения сердечных недугов.
При таких нарушениях ухудшение проводимости происходит на определенных участках пучков Гиса, которые делятся на правую и левую ножки. Левая ножка, в свою очередь, имеет переднюю и заднюю ветви.
Выделяют три типа нарушений:
- Однопучковые – прекращение передачи на одном ответвлении.
- Двухпучковые – ухудшение проводимости на двух ветвях.
- Трехпучковые – блокировка на трех ветках.
Причины нарушений внутрижелудочковой проводимости
Система сердечного проведения начинается с синоатриального узла, где формируется синусовый ритм. Отсюда электрические импульсы направляются к атриовентрикулярному узлу и далее по ножкам пучка Гиса.
Частичные блокады могут наблюдаться и у совершенно здоровых людей, поэтому они не считаются болезнью. Однако, если такие блокировки возникают на фоне сердечных заболеваний, необходимо прибегнуть к медикаментозному лечению.
Основные причины их возникновения включают:
- Инфаркт миокарда.
- Ишемическую болезнь сердца.
- Кардиосклероз — это патологическое состояние, при котором миокард подвергается изменениям, сопровождающимся разрастанием соединительной ткани и образованием рубцов различной величины и расположения, часто на фоне атеросклероза.
- Сердечную недостаточность.
- Пороки сердца.
- Повышенный уровень гормонов щитовидной железы.
- Гипертонию.
- Гипертрофию сердца — состояние, при котором затрудняется сокращение сердечной мышцы.
- Миокардит — воспалительное заболевание сердечной мышцы.
- Кардиомиопатию — увеличение размеров сердца, его недостаточность и ухудшение ритма и проводимости.
Факторами, способствующими нарушениям, могут быть дисбаланс электролитов, чрезмерное употребление определенных медикаментов, заболевания легких, тромбоэмболия легочной артерии и другие причины.
Симптомы и проявления
Отдельные признаки, указывающие на проблемы с проводимостью, не выделены. Часто заболевание протекает без явных симптомов.
Некоторые пациенты переносят проявления болезни довольно легко, так как клиническая картина бывает нечеткой. У определенной категории людей наблюдается значительное ухудшение состояния. Проявление симптомов зависит от того, где именно произошли нарушения.
Импульсы могут замедляться или полностью прекращаться, а для определения характера проблемы необходимо провести диагностические исследования.
Патология чаще всего выявляется по следующим симптомам:
- Одышка при минимальных физических нагрузках.
- Головокружение, возникающее из-за недостаточного кровоснабжения мозга.
- Боль в грудной клетке, которая возникает на фоне ухудшения работы сердца.
- Отечность конечностей, часто сопровождающаяся посинением кожи.
- Сильная слабость, вплоть до обморочного состояния.
- Проявление холодного пота.
- Резкое снижение частоты сердечных сокращений (менее 50 ударов в минуту).
- Ощущение нехватки воздуха, удушье.
Синоатриальная блокада обычно проявляется болями в груди, нехваткой воздуха и редким пульсом. Нарушения внутрипредсердной проводимости часто протекают без симптомов или проявляются отечностью и одышкой. АВ-замедление характеризуется выраженной брадикардией, что может приводить к обморокам.
Нарушения в пучках Гиса сопровождаются общим недомоганием и снижением частоты сокращений сердечной мышцы.
Патология у детей
Если у ребенка обнаруживается патология, это чаще всего связано с врожденными аномалиями или наследственными нарушениями. В случае частичного расстройства не стоит паниковать, так как это обычно укладывается в рамки нормы. Специфических отличий в проявлении патологии у детей и подростков не наблюдается.
Среди симптомов, которые могут указывать на наличие патологии у ребенка, выделяются:
- Память ухудшается.
- Невнимательность.
- Появление одышки.
- Снижение успеваемости в школе.
- Боли в грудной клетке.
- Общее недомогание.
- Быстрая утомляемость даже при незначительных физических нагрузках.
Выбор метода лечения, как и у взрослых, зависит от причин, вызвавших данное состояние.
На первой стадии лечение не требуется, однако ребенок должен находиться под наблюдением врача. На второй стадии назначаются медикаменты, а в более сложных случаях может потребоваться хирургическое вмешательство, включая имплантацию искусственного водителя ритма (ЭКС).
Игнорировать проявления симптомов нельзя, так как серьезная блокада может привести к летальному исходу.
Патология при беременности
Такое заболевание может проявиться у женщин в период беременности. Симптомы зачастую неясны, однако если возникают необъяснимая усталость, головокружение, одышка или перепады настроения, обязательно следует обратиться к врачу.
Перед началом лечения необходимо провести детальное обследование для установления точного диагноза. В первую очередь женщину направляют на электрокардиограмму (ЭКГ).
Осложнения
Без должного лечения существует риск возникновения следующих осложнений:
- Сердечная недостаточность.
- Понижение кровоснабжения головного мозга, что может привести к инсульту.
- Образование тромбов.
- Потребность в хирургическом вмешательстве.
- Смерть при полной блокаде.
Профилактика
Профилактические меры помогут укрепить сосуды и улучшить функционирование сердечной мышцы, даже если уже имеются определенные заболевания. Это позволит снизить вероятность развития болезней и избежать осложнений:
- Регулярные прогулки на свежем воздухе.
- Сбалансированное питание, богатое кальцием.
- Прием витаминных комплексов.
- Соблюдение режима дня и достаточный отдых.
- Умеренные физические нагрузки и занятия спортом.
- Исключение силовых тренировок, особенно бодибилдинга, так как они могут негативно повлиять на состояние сердечно-сосудистой системы.
- Избегание стрессовых ситуаций.
- По возможности ежегодный отдых на море или в лесу.
- Регулярные медицинские осмотры и своевременное лечение выявленных заболеваний.
Какой бы ни был прогноз болезни, важно помнить, что современная медицина способна справиться с большинством нарушений. Однако для этого необходимо внимательно относиться к своему здоровью и прилагать усилия для его поддержания.
В последние десятилетия количество людей с заболеваниями сердечно-сосудистой системы значительно возросло.
Среди множества сердечных заболеваний диагноз нарушения внутрижелудочковой проводимости встречается у 20% пациентов.
Особенности заболевания
Одной из ключевых функций сердца является его способность передавать нервные импульсы. Это позволяет сигналам достигать предсердий и желудочков органа.
Внутри сердца располагается множество клеток, которые образуют соединения в виде ветвей – пучков или ножек Гиса. Если происходит сбой в проводимости, импульсы могут передаваться частично или вовсе не проходить. В таких случаях у пациента возникает блокада.
Состояние блокады приводит к замедлению передачи импульсов по всем отделам сердца. Подход к лечению данного заболевания напрямую зависит от причины, вызвавшей данную патологию.
Причины развития
Существует множество факторов, способствующих развитию данного заболевания.
Среди них можно выделить наиболее частые:
- нарушения проводимости правой ножки пучка Гиса;
- незакрытое овальное окно у новорожденных;
- полное блокирование всех ножек пучка;
- перенесенные инфаркт миокарда, кардиосклероз или высокое артериальное давление;
- сбои в работе отдельных отделов сердечно-сосудистой системы;
- врожденные пороки сердца у детей или приобретенные у взрослых;
- неправильная дозировка лекарственных средств.
Для того чтобы назначить эффективное лечение, необходимо точно установить основную причину, вызвавшую нарушение желудочковой проводимости.
Симптоматика
На ранних этапах заболевания пациенты зачастую не испытывают никаких явных негативных проявлений. Однако по мере прогрессирования недуга у больных могут возникать следующие признаки:
- общая слабость;
- потливость, сопровождаемая холодом;
- головокружение;
- предобморочные состояния;
- снижение работоспособности;
- дискомфорт в области сердца;
- замедленный пульс, который трудно прощупать.
Часто эти симптомы могут одновременно свидетельствовать как о инфаркте миокарда, так и о нарушениях внутрижелудочковой проводимости. Для более точной диагностики требуется применение специализированных методов обследования.
Диагностирование
Ранняя диагностика нарушений проводимости импульсов играет ключевую роль в назначении эффективного лечения, что, в свою очередь, способствует быстрому выздоровлению пациента. Для этого врачи применяют различные методы:
- Подозрение на патологию проводимости можно выявить уже на первичном осмотре, например, при перкуссии грудной клетки. Врач может заметить увеличение размеров сердца, что может свидетельствовать о наличии дисфункции;
- Электрокардиограмма (ЭКГ) является одним из основных методов, позволяющих выявить заболевание. При анализе результатов ЭКГ можно заметить увеличение высоты зубца Р и его утолщение. Также может быть обнаружена разница в продолжительности интервала PQ, что указывает на неравномерную частоту сокращений сердца. Часто врачи назначают суточный мониторинг ЭКГ, что позволяет отслеживать динамику сердечного ритма в течение длительного времени или при физической нагрузке;
- Общий анализ крови и мочи пациента также важен. По их результатам можно определить уровень специфических гормонов, влияющих на замедление сокращений сердечной мышцы;
- Электрофизиологическое исследование позволяет точно установить место нарушения. Для этого вводится тонкий электрод, через который на сердце подается маломощный импульс. Электрод может быть введен через кишечник или сердечную аорту. Этот метод обеспечивает более эффективное лечение.
Применение этих и других методов диагностики помогает выявить основную причину заболевания, что позволяет назначить соответствующие препараты для быстрого устранения проблемы.
Прогноз и течение заболевания
Нарушение внутрижелудочковой проводимости (НВП) представляет собой состояние, при котором происходит замедление или блокировка электрических импульсов, передаваемых через проводящую систему сердца, что может привести к изменению ритма и функции сердца. Прогноз и течение заболевания зависят от множества факторов, включая степень блокады, наличие сопутствующих заболеваний и общее состояние пациента.
В зависимости от типа НВП, прогноз может варьироваться. Например, полная блокада левой ножки пучка Гиса (ПБЛНПГ) часто ассоциируется с более серьезными сердечно-сосудистыми заболеваниями, такими как ишемическая болезнь сердца или сердечная недостаточность. В таких случаях риск развития сердечно-сосудистых событий, таких как инфаркт миокарда или инсульт, значительно увеличивается. При этом, если НВП является изолированным и не связано с другими патологиями, прогноз может быть более благоприятным.
Течение заболевания также зависит от наличия симптомов. У некоторых пациентов НВП может протекать бессимптомно, что затрудняет диагностику и может привести к запоздалому обращению за медицинской помощью. У других пациентов могут наблюдаться такие симптомы, как головокружение, обмороки, одышка или боли в груди, что требует более тщательного наблюдения и, возможно, лечения.
Важно отметить, что у пациентов с НВП необходимо регулярно проводить кардиологическое обследование, включая электрокардиограмму (ЭКГ) и эхокардиографию, для оценки состояния сердца и выявления возможных осложнений. В некоторых случаях может потребоваться установка кардиостимулятора, особенно при наличии выраженной блокады и симптомов, связанных с нарушением проводимости.
Таким образом, прогноз и течение заболевания при нарушении внутрижелудочковой проводимости зависят от множества факторов, включая тип блокады, наличие сопутствующих заболеваний и индивидуальные особенности пациента. Раннее выявление и адекватное лечение могут значительно улучшить качество жизни и снизить риск серьезных осложнений.
Роль образа жизни в управлении заболеванием
Образ жизни играет ключевую роль в управлении состоянием пациентов с нарушениями внутрижелудочковой проводимости (НВП). Правильные привычки могут значительно снизить риск осложнений и улучшить качество жизни. Важно учитывать несколько аспектов, которые могут повлиять на течение заболевания.
Диета является одним из основных факторов, влияющих на здоровье сердечно-сосудистой системы. Рекомендуется придерживаться сбалансированного питания, богатого фруктами, овощами, цельнозерновыми продуктами и нежирными источниками белка. Ограничение потребления насыщенных жиров, трансжиров и соли может помочь в контроле артериального давления и снижении риска сердечно-сосудистых заболеваний, что особенно важно для пациентов с НВП.
Физическая активность также играет важную роль. Регулярные физические нагрузки способствуют улучшению сердечной функции, повышению выносливости и снижению стресса. Однако перед началом любой программы тренировок необходимо проконсультироваться с врачом, чтобы определить допустимый уровень физической активности и избежать чрезмерных нагрузок.
Отказ от вредных привычек, таких как курение и чрезмерное употребление алкоголя, может значительно улучшить общее состояние здоровья. Курение негативно влияет на кровообращение и может усугубить существующие сердечно-сосудистые заболевания. Умеренное потребление алкоголя, в случае отсутствия противопоказаний, может быть допустимо, но важно помнить о его возможном влиянии на сердечный ритм и артериальное давление.
Управление стрессом также является важным аспектом. Хронический стресс может негативно сказаться на сердечно-сосудистой системе, поэтому методы релаксации, такие как медитация, йога или дыхательные упражнения, могут быть полезны. Психологическая поддержка и участие в группах самопомощи могут помочь пациентам справиться с эмоциональными трудностями, связанными с заболеванием.
Регулярные медицинские осмотры и контроль состояния здоровья являются необходимыми для пациентов с НВП. Своевременное выявление изменений в состоянии здоровья и корректировка лечения могут предотвратить развитие серьезных осложнений. Важно следить за уровнем артериального давления, холестерина и другими показателями, которые могут повлиять на сердечно-сосудистую систему.
Таким образом, образ жизни имеет значительное влияние на управление нарушениями внутрижелудочковой проводимости. Принятие здоровых привычек и активное участие в собственном лечении могут помочь пациентам улучшить качество жизни и снизить риск осложнений.
Современные исследования и перспективы лечения
Нарушение внутрижелудочковой проводимости (НВП) представляет собой важную клиническую проблему, которая требует глубокого понимания механизмов патогенеза и современных подходов к лечению. В последние годы было проведено множество исследований, направленных на изучение причин и последствий НВП, а также на разработку эффективных методов терапии.
Современные исследования показывают, что НВП может быть вызвано различными факторами, включая ишемическую болезнь сердца, гипертоническую болезнь, кардиомиопатии и другие заболевания. Важным аспектом является то, что НВП может быть как изолированным, так и сочетаться с другими нарушениями ритма сердца, что усложняет диагностику и лечение. В связи с этим, внимание исследователей сосредоточено на выявлении биомаркеров, которые могли бы помочь в ранней диагностике и прогнозировании течения заболевания.
Одним из перспективных направлений является использование новых технологий визуализации, таких как магнитно-резонансная томография (МРТ) сердца, которая позволяет более точно оценить состояние миокарда и выявить возможные изменения, связанные с НВП. Также активно исследуются молекулярные механизмы, лежащие в основе нарушений проводимости, что может привести к разработке целевых терапий.
Что касается лечения, то на сегодняшний день основным подходом является коррекция основного заболевания, приводящего к НВП. Однако в случаях, когда НВП вызывает значительные клинические проявления, такие как сердечная недостаточность или аритмии, может потребоваться более агрессивное вмешательство. В этом контексте исследуются возможности применения электрокардиостимуляторов и имплантируемых кардиовертеров-дефибрилляторов, которые могут значительно улучшить качество жизни пациентов.
Кроме того, в последние годы наблюдается рост интереса к фармакологическим методам лечения, включая использование антиаритмических препаратов. Исследования показывают, что некоторые из них могут улучшать проводимость и снижать риск развития осложнений. Однако выбор терапии должен быть индивидуализирован, с учетом особенностей клинической ситуации и сопутствующих заболеваний.
В заключение, современные исследования в области НВП открывают новые горизонты для диагностики и лечения этого состояния. С учетом многообразия причин и механизмов, лежащих в основе нарушения проводимости, дальнейшие исследования необходимы для разработки более эффективных и безопасных методов терапии, что в конечном итоге приведет к улучшению исходов для пациентов с НВП.