Хроническая сердечная недостаточность — серьезное состояние, требующее внимательного отношения. В статье мы рассмотрим, что такое сердечная недостаточность, факторы ее развития, а также методы диагностики и лечения. Доктор Гринберг М. В., кардиолог с 30-летним стажем, объяснит причины заболевания и важность своевременного обращения за медицинской помощью, что может улучшить качество жизни пациентов и предотвратить осложнения.
Определение болезни. Причины заболевания
Хроническая сердечная недостаточность — это синдром, характеризующийся снижением как систолической, так и диастолической функции сердца, а также постоянной активацией нейрогормональных систем. Данное состояние возникает на фоне различных заболеваний сердечно-сосудистой системы.
В настоящее время в мире наблюдается значительное количество людей, страдающих от хронической сердечной недостаточности. Среди пациентов, обращающихся в поликлиники, лишь 1-2% имеют этот диагноз, однако в пожилом возрасте распространенность заболевания возрастает до 10%. Почти половина пациентов (49%) с декомпенсированной формой болезни нуждается в госпитализации в кардиологическое отделение. Благодаря достижениям в кардиологии, диагностика сердечной недостаточности стала более распространенной, что создает впечатление настоящей эпидемии. Своевременное лечение инфарктов и других заболеваний может значительно продлить жизнь пациентов.
Основными причинами хронической сердечной недостаточности являются атеросклероз, ишемическая болезнь сердца и гипертония. У пожилых людей сахарный диабет также часто становится фактором, способствующим развитию этого состояния. В России к хронической сердечной недостаточности могут приводить хроническая обструктивная болезнь легких (13%) и острые нарушения мозгового кровообращения в анамнезе (10,3%). Многие другие сердечно-сосудистые заболевания, такие как пороки сердца, кардиомиопатия, миокардит и аритмии, составляют менее 5% случаев, так как они поддаются успешному лечению. Отказ от своевременного хирургического вмешательства может привести к серьезным и необратимым последствиям для здоровья.
В России хроническая сердечная недостаточность чаще диагностируется у женщин, тогда как в мировом масштабе заболевание чаще встречается у мужчин. Это может быть связано с тем, что женщины более внимательно относятся к своему здоровью.
Формы дисфункции левого желудочка при хронической сердечной недостаточности:
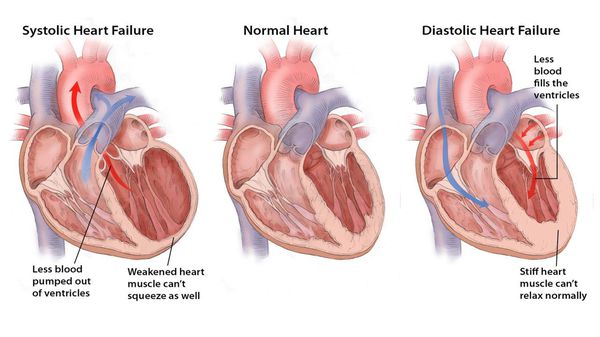
- Хроническая сердечная недостаточность с нарушением систолической функции — наблюдается в 75% случаев, когда фракция выброса левого желудочка снижена.
- Хроническая сердечная недостаточность с нарушением диастолической функции — фракция выброса левого желудочка остается в норме, однако наблюдается нарушение его наполнения, что приводит к повышению давления в легочных венах у 25% пациентов.
Врачи отмечают, что хроническая сердечная недостаточность является сложным состоянием, возникающим в результате различных факторов. Одной из основных причин является ишемическая болезнь сердца, которая приводит к недостаточному кровоснабжению миокарда. Также к развитию этого заболевания могут способствовать гипертония, диабет, атеросклероз и сердечные пороки. Врачи подчеркивают важность ранней диагностики и контроля этих заболеваний, так как они значительно увеличивают риск сердечной недостаточности. Кроме того, злоупотребление алкоголем, курение и малоподвижный образ жизни также играют значительную роль в развитии этой патологии. Понимание причин хронической сердечной недостаточности позволяет врачам разрабатывать более эффективные стратегии лечения и профилактики, что в конечном итоге улучшает качество жизни пациентов.

Симптомы сердечной недостаточности
На начальных стадиях сердечной недостаточности симптомы проявляются только при физических нагрузках. У пациента возникает одышка, характеризующаяся частым и глубоким дыханием, которое не соответствует уровню нагрузки. При повышении давления в легочных сосудах может появляться кашель, иногда с примесью крови. После физической активности, обильного приема пищи или в горизонтальном положении наблюдается учащенное сердцебиение. Пациенты часто жалуются на сильную утомляемость и общую слабость. Со временем симптомы усиливаются, и начинают беспокоить не только во время физической активности, но и в состоянии покоя.
При сердечной недостаточности обычно наблюдается снижение объема мочи, и пациенты чаще всего посещают туалет ночью. К вечеру у них появляются отеки в нижних конечностях, начиная с стоп и постепенно поднимаясь вверх. Также может скапливаться жидкость в брюшной полости (асцит), в грудной клетке (гидроторакс) и в перикарде (гидроперикард). Кожа на стопах, кистях, мочек ушей и кончике носа приобретает синюшный оттенок. Сердечная недостаточность также вызывает застой крови в сосудах печени, что приводит к ощущению тяжести и боли под правым ребром.
С течением времени сердечная недостаточность приводит к нарушению кровообращения по всему организму, что вызывает общее раздражение и быструю утомляемость даже при умственных нагрузках. Масса тела снижается, уменьшается физическая активность, усиливаются одышка и отеки. Слабость нарастает, и пациент уже не может встать с постели, предпочитая сидеть или лежать на подушках с высоким изголовьем. В некоторых случаях больные могут находиться в тяжелом состоянии в течение нескольких месяцев, после чего наступает летальный исход.
| Категория причин | Конкретные причины | Механизм развития ХСН |
|---|---|---|
| Ишемическая болезнь сердца (ИБС) | Инфаркт миокарда | Повреждение и гибель кардиомиоцитов, снижение сократительной способности миокарда |
| Стенокардия (длительная и тяжелая) | Хроническая ишемия, ремоделирование миокарда, снижение его функции | |
| Артериальная гипертензия | Длительное неконтролируемое высокое АД | Повышенная нагрузка на левый желудочек, гипертрофия миокарда, фиброз, диастолическая дисфункция, затем систолическая |
| Заболевания клапанов сердца | Стеноз аортального клапана | Препятствие оттоку крови из левого желудочка, его перегрузка и гипертрофия |
| Недостаточность митрального клапана | Обратный ток крови в левое предсердие, перегрузка объемом левого желудочка и предсердия | |
| Стеноз митрального клапана | Препятствие току крови из левого предсердия в левый желудочек, повышение давления в левом предсердии и легочных венах | |
| Кардиомиопатии | Дилатационная кардиомиопатия | Расширение полостей сердца, снижение сократительной способности миокарда |
| Гипертрофическая кардиомиопатия | Утолщение стенок желудочков, нарушение наполнения сердца, обструкция выносящего тракта | |
| Рестриктивная кардиомиопатия | Жесткость стенок желудочков, нарушение наполнения сердца | |
| Миокардиты | Вирусные, бактериальные, аутоиммунные | Воспаление сердечной мышцы, повреждение кардиомиоцитов, снижение сократительной функции |
| Аритмии | Фибрилляция предсердий (длительная, с высокой ЧСС) | Тахикардия-индуцированная кардиомиопатия, нарушение наполнения желудочков |
| Брадикардия (тяжелая, длительная) | Недостаточный сердечный выброс | |
| Сахарный диабет | Диабетическая кардиомиопатия | Метаболические нарушения, микрососудистые изменения, фиброз миокарда |
| Заболевания щитовидной железы | Гипертиреоз (тиреотоксикоз) | Повышенная нагрузка на сердце, тахикардия, аритмии |
| Гипотиреоз | Снижение сократительной способности миокарда, брадикардия | |
| Хроническая обструктивная болезнь легких (ХОБЛ) | Легочное сердце | Повышение давления в легочной артерии, перегрузка правого желудочка |
| Анемия (тяжелая, хроническая) | Хроническая гипоксия тканей | Увеличение сердечного выброса для компенсации, перегрузка сердца |
| Ожирение | Повышенная нагрузка на сердце, артериальная гипертензия, сахарный диабет, апноэ сна | Увеличение объема циркулирующей крови, ремоделирование сердца |
| Злоупотребление алкоголем | Алкогольная кардиомиопатия | Токсическое повреждение миокарда, дилатация полостей сердца |
| Некоторые лекарственные препараты | Антрациклины (химиотерапия) | Кардиотоксическое действие, повреждение миокарда |
| Генетические факторы | Наследственные кардиомиопатии, синдромы | Врожденные дефекты структуры и функции сердца |
Патогенез сердечной недостаточности
При снижении ударного объема кровообращения активируются компенсаторные механизмы: увеличивается как частота, так и сила сердечных сокращений. Это происходит благодаря активации кардиальных и экстракардиальных факторов, включая нейрогуморальные системы организма, такие как симпатоадреналовая, ренин-ангиотензин-альдостероновая, каликреинкининовая и система натрийуретических пептидов. На начальных этапах это позволяет поддерживать минутный объем кровообращения за счет повышения метаболизма миокарда и ремоделирования сердечной мышцы.
С течением времени наблюдается гиперактивация нейрогуморальных систем, что приводит к повреждению миокарда, увеличению пре- и постнагрузки, задержке натрия и воды. В результате нормальные кардиомиоциты заменяются коллагеном, происходит некроз кардиомиоцитов, возникают аритмии, и снижается сократительная способность миокарда.
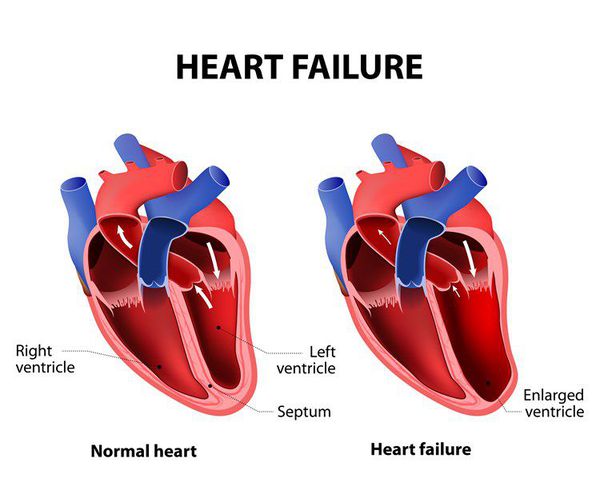
Развивается процесс ремоделирования сердца, который включает структурные и геометрические изменения левого желудочка. Это приводит к гипертрофии миокарда и дилатации (расширению) сердца. В результате меняется геометрия сердца, нарушаются систолическая и диастолическая функции. Эти изменения касаются как отдельных кардиомиоцитов, так и общей геометрии левого желудочка: наблюдаются дилатация, сферическая форма, истончение стенок и относительная митральная регургитация.
Вследствие влияния перечисленных факторов снижается сократимость миокарда, уменьшается минутный объем, повышается конечное диастолическое давление желудочка, что приводит к застою крови в венозной системе малого или большого кругов кровообращения.

Классификация и стадии развития сердечной недостаточности
Современная система классификации хронической сердечной недостаточности (ХСН) сочетает в себе адаптированную классификацию, разработанную Российской кардиологической школой, основанную на стадиях, которые могут лишь ухудшаться (В. Х. Василенко, М. Д. Стражеско, 1935 год), и международную классификацию, основанную на функциональных классах, которые зависят от способности пациента переносить физическую нагрузку (например, тест на 6-минутную ходьбу) и могут как ухудшаться, так и улучшаться (Нью-Йоркская классификация кардиологов).
Классификация ХСН Российского общества специалистов по сердечной недостаточности (2002 год)
| ФК | ФК ХСН (может изменяться в процессе лечения) | НК | Стадии ХСН (остаются неизменными при лечении) |
|---|---|---|---|
| 1ФК | Отсутствие ограничений физической активности; повышенные нагрузки приводят к одышке и/или замедленному восстановлению | 1 ст | Скрытая сердечная недостаточность |
| 11ФК | Небольшое ограничение физической активности: утомляемость, одышка, учащенное сердцебиение | 11а ст | Умеренно выраженные нарушения гемодинамики в одном из кругов кровообращения |
| 111ФК | Значительное ограничение физической активности: симптомы проявляются при привычных нагрузках | 11б ст | Выраженные нарушения гемодинамики в обоих кругах кровообращения |
| 1У ФК | Симптомы сердечной недостаточности наблюдаются в покое и усиливаются при минимальной физической активности | 111 ст | Выраженные гемодинамические нарушения и необратимые структурные изменения в органах-мишенях. Финальная стадия поражения сердца и других органов |
Осложнения сердечной недостаточности
- неожиданная смерть (в два раза чаще, чем у людей без хронической сердечной недостаточности); [3]
- тромбоэмболия легочной артерии, сосудов головного мозга и прочее;
- инфаркт миокарда;
- аритмии;
- острая сердечная недостаточность, легочный отек.

Диагностика сердечной недостаточности
- электрокардиография;
- эхокардиография (ЭхоКГ, ультразвуковое исследование сердца);
- рентгенография грудной клетки;
- холтеровский мониторинг сердечного ритма;
- общие клинические анализы: общий анализ крови, анализ мочи, биохимические исследования (креатинин, билирубин, белок, холестерин и другие);
- анализ крови на уровень мозгового натрийуретического пептида (гормон, концентрация которого увеличивается даже при легкой сердечной недостаточности).
Лечение сердечной недостаточности
Правильно подобранная медикаментозная терапия может существенно увеличить продолжительность жизни пациентов, даже страдающих от тяжелых форм хронической сердечной недостаточности (по данным исследований — до 10 лет). Стандарты диагностики и лечения сердечной недостаточности, утвержденные Министерством здравоохранения, включают в себя определенные исследования и процедуры для пациентов, которые обращаются с симптомами, схожими с сердечной недостаточностью. В этих стандартах также представлен перечень лекарственных средств, однако не указано, кто и каким образом должен их назначать. Терапевты в поликлиниках зачастую не обладают необходимой квалификацией и не могут предоставить адекватную помощь таким пациентам. В России практически отсутствуют специализированные отделения, где могли бы проводить дифференциальную диагностику и подбирать лечение для больных с данным заболеванием (в Западной Европе существует специальность «врач по сердечной недостаточности»). Кто же на самом деле занимается индивидуальным подбором медикаментов для пациентов? Терапевт, который в основном назначает фуросемид (мочегонное средство), выводящее калий, снижающее давление и ускоряющее наступление летального исхода? Кардиологические отделения районных больниц, куда с трудом можно госпитализировать тяжелого пациента на короткий срок, также назначают фуросемид, лишь выводя избыточную жидкость, а через 1-2 месяца состояние снова ухудшается (правило четырех госпитализаций: время между каждой последующей госпитализацией сокращается, состояние ухудшается, после четвертой госпитализации пациентов не остается!). В то время как современные препараты, применяемые в постепенно увеличивающихся дозах, могут обеспечить гемодинамическую разгрузку сердца, улучшить состояние пациента, снизить необходимость в госпитализациях и продлить жизнь.
При хронической сердечной недостаточности важно соблюдать режим питания и физической активности, а также регулярно принимать назначенные лекарства. Пропуск даже одного-двух дней может негативно сказаться на состоянии, симптомы могут вернуться, и госпитализация станет неизбежной. Хроническая сердечная недостаточность часто наблюдается у пожилых людей и может сочетаться с энцефалопатией, поэтому поддержка близких может значительно повысить приверженность к лечению. Необходимо обучение правильному питанию, режиму дня и контролю за задержкой жидкости (за границей эти функции выполняет специально обученная медсестра, осуществляющая патронаж за пациентом).
Острая или тяжелая форма хронической сердечной недостаточности требует постельного режима и полного психического и физического покоя. В остальных случаях допустимы умеренные физические нагрузки, которые не ухудшают самочувствие. Рекомендуется ограничить потребление жидкости до 500-600 мл в сутки и соли до 1-2 г. Назначается витаминизированное, легко усваиваемое диетическое питание и олигомерные питательные смеси.
Медикаментозное лечение
-
Ингибиторы ангиотензинпревращающего фермента (ИАПФ) и блокаторы рецепторов ангиотензина II (БРА) способствуют снижению нагрузки на сердце. В современном медицинском сообществе неприменение ИАПФ или БРА для пациентов с хронической сердечной недостаточностью (ХСН) рассматривается как отсутствие должной медицинской помощи. Эти препараты назначаются в минимально переносимых дозах, которые постепенно увеличиваются под контролем артериального давления и уровня креатинина. [12]
-
Бета-блокаторы: они уменьшают негативное влияние адреналина на сердце, снижают частоту сердечных сокращений, что способствует удлинению диастолы и улучшению коронарного кровотока. Дозировки этих медикаментов также постепенно повышаются.
-
Диуретики (мочегонные средства): помогают удалить из организма избыточную жидкость и принимаются ежедневно (в отличие от практики 10-15 лет назад, когда их назначали дважды в неделю). Современные диуретики менее значительно выводят калий, а в сочетании с калийсберегающими средствами это побочное действие существенно уменьшается. Они также предотвращают развитие фиброза миокарда и замедляют прогрессирование ХСН. [8]
-
Ингибиторы неприлизина: способствуют увеличению продолжительности жизни пациентов с ХСН.
-
Блокаторы IF-каналов: снижают частоту сердечных сокращений. При хронической сердечной недостаточности частота сердечных сокращений около 70 в минуту делает работу сердца более эффективной.
-
Сердечные гликозиды: усиливают сердечную деятельность и замедляют сердечный ритм.
-
Антикоагулянты и антиагреганты: снижают вероятность тромбообразования, что является одной из ключевых задач в профилактике осложнений при заболеваниях, вызывающих хроническую сердечную недостаточность.
-
Препараты омега-3 полиненасыщенных жирных кислот: улучшают функции эндотелия сосудов, повышают сократимость миокарда и снижают риск опасных для жизни аритмий. В сочетании с основными медикаментами они дополнительно уменьшают вероятность летального исхода.
При возникновении приступа острой левожелудочковой недостаточности (отек легких) пациент подлежит госпитализации для оказания неотложной помощи. Лечение включает введение диуретиков, нитроглицерина и препаратов, повышающих сердечный выброс (например, добутамин, дофамин), а также ингаляции кислорода.
При асците рекомендуется провести пункционное удаление жидкости из брюшной полости, а при гидротораксе — выполнить плевральную пункцию.
Учитывая, что сердечная недостаточность сопровождается выраженной гипоксией тканей, пациентам показана кислородная терапия. [10]
Хирургические и механические методы лечения
- Восстановление кровообращения в коронарных артериях: стентирование коронарных сосудов, аорто-коронарное шунтирование, маммаро-коронарное шунтирование (в случае значительного поражения сердечных сосудов атеросклерозом).
- Хирургическая коррекция пороков сердечных клапанов (при выраженном стенозе или недостаточности клапанов).
- Трансплантация сердца (пересадка) (при хронической сердечной недостаточности, не поддающейся медикаментозному лечению).
- Ресинхронизирующая терапия при хронической сердечной недостаточности с широкими комплексами QRS более 130 мс, установка кардиостимулятора для регулирования работы сердца.
- Имплантация кардиовертера-дефибриллятора, который способен остановить опасные для жизни аритмии.
- Лечение мерцательной аритмии — восстановление нормального синусового ритма.
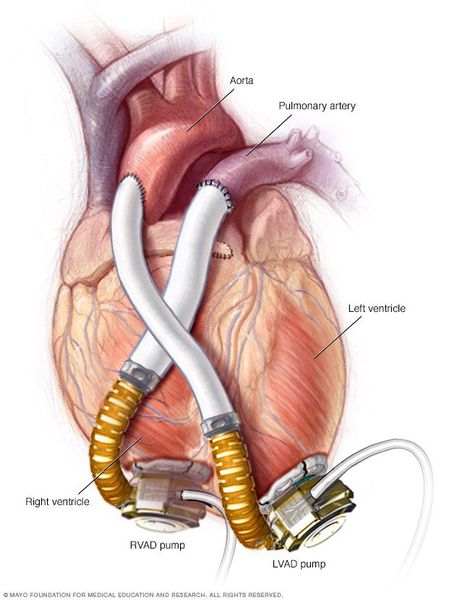
- Применение аппаратов вспомогательного кровообращения — искусственных желудочков сердца. Эти устройства полностью имплантируются в организм и соединяются с аккумуляторами, которые носятся на поясе пациента. Искусственные желудочки способны перекачивать до 6 литров крови в минуту из полости левого желудочка в аорту, что позволяет разгрузить левый желудочек и восстановить его сократительную функцию.
Прогноз. Профилактика
50% пациентов с сердечной недостаточностью живут более пяти лет. Долгосрочный прогноз зависит от тяжести заболевания, образа жизни, эффективности назначенного лечения, наличия сопутствующих заболеваний и других факторов.
Эффективное лечение на ранних стадиях может привести к полной компенсации состояния пациентов, в то время как при третьей стадии сердечной недостаточности прогноз становится значительно менее благоприятным.
Для предотвращения сердечной недостаточности необходимо свести к минимуму влияние факторов, способствующих её развитию, таких как ишемическая болезнь сердца, гипертония, пороки сердца и другие заболевания.
Чтобы избежать прогрессирования сердечной недостаточности, важно следовать рекомендованному режиму физической активности, регулярно и без пропусков принимать назначенные медикаменты, а также постоянно находиться под наблюдением кардиолога.
Хроническая сердечная недостаточность — это заболевание, которое проявляется характерными симптомами, такими как одышка, снижение физической активности, повышенная утомляемость, отеки и другие, связанные с недостаточной перфузией органов и тканей как в состоянии покоя, так и при физической нагрузке. Это состояние сопровождается задержкой жидкости в организме и её накоплением в мягких тканях.
Из-за повреждения миокарда и нарушения баланса между вазоконстрикторными и вазодилатирующими системами ухудшается способность сердца к наполнению и опорожнению, что и является основной причиной хронической сердечной недостаточности.
Содержание
Эпидемиология ХСН в России [ править | править код ]
Согласно исследованию ЭПОХА, распространенность хронической сердечной недостаточности (ХСН) любого функционального класса в европейской части России составляет 7%, а ХСН III–IV функционального класса – 2,1%. С 1998 по 2014 год количество пациентов с ХСН значительно увеличилось с 4,9% до 10,2%, а с ХСН III–IV функционального класса – с 1,2% до 4,1%.
Общая смертность среди пациентов с ХСН составляет 6% в год. В России каждую минуту умирает один человек с сердечной недостаточностью. Такой уровень смертности обусловлен низкой частотой назначения блокаторов ренин-ангиотензин-альдостероновой системы (РААС) и бета-блокаторов на амбулаторном этапе, а также применением недостаточно высоких доз препаратов, что не позволяет эффективно контролировать артериальное давление и частоту сердечных сокращений. Пациенты с I и II функциональными классами имеют такой же риск смерти, как и больные с III и IV классами, что связано с нестабильностью состояния сердечной недостаточности.
Почти половина (45%) пациентов с ХСН умирает от внезапной сердечной смерти, в то время как случаи смерти от инфаркта или инсульта встречаются значительно реже (менее 2%).
Госпитальная летальность при остром декомпенсации сердечной недостаточности составляет 6,8%. Повторные госпитализации по причине декомпенсации, а также отсутствие в терапии блокаторов РААС или бета-блокаторов увеличивают риск летального исхода, что подчеркивает важность регулярного приема назначенных врачом медикаментов.
Характерной чертой пациентов с сердечной недостаточностью является наличие сопутствующих заболеваний: у 60% наблюдается ишемическая болезнь сердца, у 36% – фибрилляция предсердий, у 34% – сахарный диабет 2 типа, у 36% – хроническая болезнь почек, а у 43% – инфаркт миокарда в анамнезе.
Причины возникновения ХСН [ править | править код ]
Основные факторы, способствующие возникновению хронической сердечной недостаточности (ХСН) в России, включают: артериальную гипертензию (95,5 %), ишемическую болезнь сердца (69,7 %), перенесенный инфаркт миокарда (15,3 %) и сахарный диабет (15,9 %). Наиболее часто у пациентов с ХСН наблюдается сочетание ишемической болезни сердца и артериальной гипертензии. Хроническая обструктивная болезнь легких (ХОБЛ) составляет 13 % среди всех причин, приводящих к ХСН, тогда как хроническая и пароксизмальная фибрилляция предсердий встречается в 12,8 % случаев, а перенесенные острые нарушения мозгового кровообращения – в 10,3 %.
К более редким причинам, способствующим развитию ХСН, можно отнести: перенесенные миокардиты (3,6 %), кардиомиопатии и токсические (включая ятрогенные) поражения миокарда различной природы, а также анемии (12,3 %).
Классификация ХСН [ править | править код ]
-
По фракции выброса левого желудочка (ФВЛЖ):
-
С низкой фракцией выброса (менее 40 %);
- С промежуточной фракцией выброса (от 40 % до 49 %);
- С сохраненной фракцией выброса (50 % и более) [1].
Состояние, при котором ФВЛЖ составляет менее 50%, классифицируется как систолическая дисфункция, в то время как при ФВЛЖ более 50% речь идет о диастолической дисфункции.
-
Классификация по функциональному классу (по классификации Нью-Йоркской кардиологической ассоциации (NYHA)):
-
I функциональный класс. Физическая активность не ограничена, обычные нагрузки не вызывают выраженного утомления, слабости, одышки или сердцебиения.
- II функциональный класс. Умеренное ограничение физической активности, в покое патологические симптомы отсутствуют, но привычные нагрузки могут вызывать слабость, одышку, сердцебиение и утомляемость.
- III функциональный класс. Значительное ограничение физической активности, пациент чувствует себя комфортно только в состоянии покоя, даже легкие физические нагрузки могут вызывать слабость, сердцебиение и одышку.
- IV функциональный класс. Невозможно выполнять любые физические нагрузки без дискомфорта. Симптомы сердечной недостаточности проявляются даже в покое и усиливаются при любой физической активности [6].
| Стадия | Клинико-морфологическая характеристика | Период | Клинико-морфологическая характеристика по периодам |
|---|---|---|---|
| I стадия | В состоянии покоя гемодинамические изменения отсутствуют, проявляются только при физической нагрузке. Скрытая сердечная недостаточность. Бессимптомная дисфункция левого желудочка. | ||
| II стадия | Гемодинамические нарушения в виде застоя крови в малом и/или большом кругах кровообращения фиксируются даже в покое. | Период А (стадия IIа) | Признаки хронической сердечной недостаточности (ХСН) в покое выражены умеренно. Гемодинамика нарушена лишь в одном из отделов сердечно-сосудистой системы. |
| Период B (стадия IIб) | Завершение длительного периода прогрессирования ХСН. Явные гемодинамические нарушения, затрагивающие всю сосудистую систему. | ||
| III стадия | Явные гемодинамические нарушения и признаки венозного застоя в обоих кругах кровообращения, а также значительные нарушения перфузии и метаболизма органов и тканей. | Период А (стадия IIIа) | Явные признаки тяжелой бивентрикулярной сердечной недостаточности с застоем в обоих кругах кровообращения (с периферическими отеками, вплоть до анасарки, гидротораксом, асцитом). При активной комплексной терапии удается уменьшить выраженность застоя, стабилизировать гемодинамику и частично восстановить функции жизненно важных органов. |
| Период B (стадия IIIб) | Конечная дистрофическая стадия с тяжелыми и распространенными гемодинамическими нарушениями, стойкими изменениями метаболизма и необратимыми изменениями в структуре и функции органов и тканей. |
Симптомы ХСН [ править | править код ]
Типичные проявления хронической сердечной недостаточности (ХСН) включают одышку, общую слабость, повышенную утомляемость, учащенное сердцебиение, ортопноэ и отеки.
К специфическим признакам ХСН относятся набухание шейных вен, гепатоюгулярный рефлюкс, третий тон сердца, напоминающий ритм галопа, а также смещение верхушечного толчка влево.
Анализ обращений пациентов с симптомами ХСН показал, что 63% из них ищут медицинскую помощь только тогда, когда ухудшение состояния становится клинически значимым и требует госпитализации и стационарного лечения. Проявления начальных стадий ХСН, особенно у пациентов с артериальной гипертензией (АГ) и ишемической болезнью сердца (ИБС), часто недооцениваются.
Диагностика ХСН [ править | править код ]
Лабораторная диагностика [ править | править код ]
Для исключения других возможных причин одышки проводится анализ на содержание натрийуретических гормонов в крови (BNP и NT-proBNP). Уровень BNP, превышающий 35 пг/мл, и уровень NT-proBNP, превышающий 125 пг/мл, имеют диагностическую значимость.
Инструментальная диагностика [ править | править код ]
Электрокардиограмма (ЭКГ) используется для анализа сердечного ритма, частоты сокращений сердца, а также для изучения ширины и формы комплекса QRS, что позволяет выявить различные отклонения. Нормальные результаты ЭКГ практически исключают возможность наличия систолической сердечной недостаточности.
Трансторакальная эхокардиография (ЭхоКГ) рекомендуется для оценки структуры миокарда, а также его систолической и диастолической функций. Этот метод также помогает в выявлении и оценке заболеваний клапанов сердца.
Лечение ХСН [ править | править код ]
Задачи терапии хронической сердечной недостаточности (ХСН) включают в себя предотвращение прогрессирования заболевания (при I функциональном классе), облегчение симптомов, улучшение качества жизни, замедление и обратное развитие ремоделирования целевых органов, сокращение числа госпитализаций и снижение уровня смертности [1].
Немедикаментозное лечение [ править | править код ]
-
Ограничение потребления соли. При хронической сердечной недостаточности (ХСН) I функционального класса рекомендуется полностью исключить соленую пищу (потребление натрия до 3 г в сутки, что соответствует 7,5 г соли). Для II функционального класса следует избегать добавления соли в блюда (натрий 1,5–2 г в сутки, что соответствует 4–5 г соли). При III и IV функциональных классах необходимо использовать продукты с низким содержанием соли и готовить без добавления соли (натрий – 1 г в сутки, что соответствует 2,5 г соли). Важно также контролировать калорийность питания, так как прогрессирующая потеря веса (при исходном индексе массы тела менее 19 кг/м²), связанная с утратой жировой и мышечной массы, называется сердечной кахексией. Лечение таких пациентов требует комплексного подхода, включая медикаментозную коррекцию нейрогормональных нарушений, блокаду цитокинов и нутритивную поддержку [1].
-
Физическая активность. Физическая реабилитация показана всем пациентам с ХСН I–IV функционального класса. Основным ограничивающим фактором является необходимость внутривенной терапии. Физические нагрузки способствуют восстановлению структуры и функций скелетной мускулатуры, и исследования показывают, что пациенты с активным образом жизни лучше реагируют на проводимую терапию. Наличие программы физической активности стало стандартом в лечении сердечной недостаточности [8].
Медикаментозное лечение [ править | править код ]
В группу медикаментов патогенетической терапии, которая воздействует не только на симптомы, но и на причины заболевания, и показала свою эффективность в улучшении прогноза при хронической сердечной недостаточности (ХСН), входят следующие классы: АРНИ, ингибиторы АПФ (иАПФ), блокаторы рецепторов ангиотензина (БРА), β-блокаторы, антагонисты минералокортикоидных рецепторов (АМКР) и ивабрадин.
-
Ангиотензиновые рецепторы и ингибитор неприлизина (АРНИ) рекомендуются пациентам с ХСН II–III функциональных классов и фракцией выброса левого желудочка менее 100 мм рт. ст. при хорошей переносимости иАПФ (или БРА). По мнению российских специалистов, АРНИ может быть рекомендован для пациентов с ХСН II–III функциональных классов и фракцией выброса левого желудочка. Препараты из группы АРНИ могут использоваться у больных с ХСН II и III функциональных классов и фракцией выброса левого желудочка менее 35 % в качестве начальной терапии (вместо иАПФ) с целью снижения риска летальности и госпитализаций, связанных с ухудшением состояния. Одним из таких препаратов является сакубитрил/валсартан.
-
Ингибиторы АПФ (иАПФ) применяются для всех пациентов с ХСН I–IV функциональных классов и фракцией выброса левого желудочка менее 40 % с целью снижения риска смерти, повторных госпитализаций и улучшения клинического состояния. В России зарегистрировано 11 иАПФ, показанных для лечения ХСН: беназеприл, зофеноприл, каптоприл, квинаприл, лизиноприл, периндоприл, спираприл, рамиприл, фозиноприл, цилазаприл и эналаприл. Наибольшую доказательную базу в лечении ХСН всех стадий имеют «классические» иАПФ – эналаприл и каптоприл. В настоящее время нет данных, подтверждающих, что ингибиторы АПФ могут улучшить прогноз у пациентов с сердечной недостаточностью и промежуточной фракцией выброса. Эффективность иАПФ может снижаться при ишемической этиологии ХСН, у женщин и при одновременном применении НПВП.
-
Блокаторы ангиотензиновых рецепторов I типа (БРА) предназначены для пациентов с ХСН I-IV функциональных классов и фракцией выброса левого желудочка менее 40 % для снижения риска смерти и госпитализаций при непереносимости иАПФ. Селективные антагонисты рецепторов к АII (АРА) появились после того, как иАПФ стал основным средством лечения. Препараты этого класса отличаются хорошей переносимостью и минимальным количеством побочных эффектов, редко вызывая кашель, что делает их предпочтительными при непереносимости иАПФ. К БРА относятся: валсартан, телмисартан, лозартан и кадесартан.
-
β-адреноблокаторы (β-АБ) используются у всех пациентов с ХСН II–IV функциональных классов и фракцией выброса левого желудочка менее 40 % для снижения риска смерти и повторных госпитализаций в сочетании с иАПФ (или БРА) и АМКР. К ним относятся: бисопролол, атенолол и метопролол. Кроме снижения частоты сердечных сокращений, α-β-АБ карведилол положительно влияет на релаксацию левого желудочка у пациентов с сохраненной фракцией выброса. Применение β-АБ обосновано блокадой симпатико-адреналовой системы (САС), которая хронически гиперактивна у пациентов с сердечной недостаточностью и определяет плохой прогноз. Дисбаланс нейрогуморальных систем является ключевым патогенетическим механизмом развития ХСН. Доказано, что гиперактивация САС значительно увеличивает риск внезапной смерти и летальности от прогрессирования сердечной недостаточности. В настоящее время установлено, что β-АБ также блокируют некоторые другие нейрогормональные системы, ответственные за прогрессирование ХСН, такие как РААС, эндотелиновую систему и систему цитокинов. Основная цель применения β-АБ в лечении ХСН – улучшение прогноза и снижение смертности. Эффект β-АБ по снижению смертности у женщин сопоставим с таковым у мужчин.
-
Антагонисты минералокортикоидных рецепторов (АМКР) применяются у всех пациентов с ХСН II–IV функциональных классов и фракцией выброса левого желудочка менее 40 % для снижения риска смерти, повторных госпитализаций и улучшения клинического состояния в сочетании с иАПФ (или БРА) и β-АБ. Они также могут использоваться у пациентов с сердечной недостаточностью и пониженной фракцией выброса для снижения числа госпитализаций. К препаратам этой группы относится спиронолактон. Исследования, проведенные в 90-х годах XX века и начале XXI века, показали, что гиперальдостеронизм при ХСН негативно влияет на задержку жидкости и электролитный дисбаланс, способствует развитию фиброза миокарда, ухудшению функции сердца, увеличивает риск жизнеугрожающих аритмий и провоцирует коронарную недостаточность. Поскольку достичь эффективной блокады синтеза альдостерона с помощью комбинации иАПФ и β-АБ не удалось, была предпринята попытка длительного применения малых доз АМКР в качестве третьего нейрогормонального модулятора в лечении ХСН. Эта стратегия показала положительные результаты и стала основой концепции лечения ХСН.
-
Ивабрадин добавляется к основной терапии (включая β-АБ) при недостижении частоты сердечных сокращений 70 уд/мин с целью снижения риска смерти и повторных госпитализаций.
Основные симптомы сердечной недостаточности, такие как отеки и одышка, связаны с задержкой жидкости в организме, поэтому для ведения пациентов используются диуретики. Этот класс препаратов не относится к основным и применяется для улучшения клинической симптоматики. После устранения признаков застоя жидкости диуретики назначаются в минимальных дозах, обеспечивающих сбалансированный диурез. Лечение пациентов с сердечной недостаточностью и промежуточной фракцией выброса должно проводиться аналогично пациентам с сердечной недостаточностью и сниженной фракцией выброса до появления отдельных клинических исследований для сердечной недостаточности с промежуточной фракцией выброса.
Обучение больных [ править | править код ]
Целью образовательного процесса является оказание помощи пациентам в получении важной информации о своем заболевании, а также в освоении навыков самоконтроля, связанных с рекомендациями по питанию, физической активности, строгому соблюдению режима приема лекарств и мониторингу симптомов сердечной недостаточности. Это необходимо для своевременного обращения за медицинской помощью в случае ухудшения состояния.
Высокая приверженность пациентов к лечению в сочетании с немедикаментозными методами позволяет достичь полноценного контроля над заболеванием, что способствует значительному улучшению прогноза и качества жизни.
Хроническая сердечная недостаточность (ХСН) – это синдром, возникающий в результате сердечно-сосудистых заболеваний, при котором наблюдается снижение насосной функции сердца. Это приводит к несоответствию между гемодинамическими потребностями организма и возможностями сердца.
ХСН характеризуется множеством симптомов, таких как одышка, усталость, снижение физической активности, отеки и другие, которые возникают из-за недостаточной перфузии органов и тканей как в состоянии покоя, так и при физической нагрузке, а также часто сопровождаются задержкой жидкости в организме.
В России распространенность ХСН составляет 5,6%.
50% пациентов с ХСН умирает в течение 4 лет с момента проявления декомпенсации.
При тяжелой форме ХСН 50% пациентов погибает в течение 1 года.
Риск внезапной сердечной смерти при ХСН в 5 раз выше, чем в общей популяции.
Средняя продолжительность жизни пациентов составляет 1,66 года для мужчин и 3 года для женщин.
Максимальная распространенность ХСН наблюдается в возрасте 60-70 лет.
Основные причины ХСН включают:
- Ишемическая болезнь сердца, включая инфаркт миокарда (67%)
- Артериальная гипертензия (80%)
- Приобретенные и врожденные пороки сердца
- Поражения миокарда с установленной этиологией (например, алкогольные)
- Выпотной и констриктивный перикардит
Факторы, способствующие прогрессированию ХСН:
- Заболевания эндокринной системы (сахарный диабет, болезни щитовидной железы, акромегалия)
- Питательные нарушения (дефицит тиамина, селена, ожирение)
- Инфильтративные болезни (саркоидоз, амилоидоз, коллагенозы)
- Тахи- и брадиаритмии
- Побочные эффекты медикаментов (бета-блокаторы, антиаритмические препараты, цитотоксические средства)
Эти факторы приводят к уменьшению ударного объема и снижению сердечного выброса, что, в свою очередь, уменьшает кровоснабжение органов и тканей (например, почек, головного мозга и др.). Включаются компенсаторные механизмы:
— увеличивается активность симпатоадреналовой системы для поддержания артериального давления на оптимальном уровне.
— активируется ренин-альдостероновая система.
— увеличивается выработка антидиуретического гормона (АДГ).
— повышается уровень венозного возврата к сердцу и общий объем циркулирующей крови.
— миокард гипертрофируется и дилатируется.
— нарушается выработка вазодилатирующих веществ.
В результате прогрессирования заболевания увеличивается общий объем циркулирующей крови, в сосудистом русле скапливается значительное количество крови, нарушается проницаемость стенок сосудов, и жидкая часть крови проникает в ткани. Накопившаяся углекислота в крови при замедлении кровотока раздражает рецепторы и рефлекторно вызывает учащение дыхания.
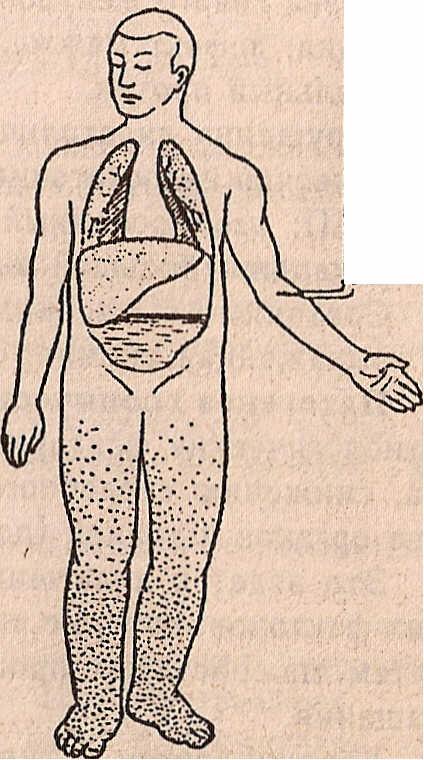
Схематическое изображение различных типов сердечной недостаточности:
а — норма, б — левожелудочная недостаточность, в — правожелудочная недостаточность, г — тотальная недостаточность.
Классификация хронической сердечной недостаточности по Стражеско и Василенко (1935, с дополнениями)
Начальная, скрытая сердечная недостаточность
Состояние проявляется одышкой, учащенным сердцебиением и повышенной утомляемостью, которые возникают только при физической активности. В состоянии покоя эти симптомы исчезают.
Гемодинамика остается стабильной, однако трудоспособность немного снижается.
Признаки сердечной недостаточности в состоянии покоя проявляются умеренно, а толерантность к физическим нагрузкам снижена.
Нарушения гемодинамики в большом и малом круге кровообращения выражены умеренно.
В состоянии покоя наблюдаются заметные признаки сердечной недостаточности.
Тяжелые гемодинамические расстройства фиксируются в малом и большом кругах кровообращения.
Конечная, дистрофическая стадия хронической сердечной недостаточности
Характеризуется выраженными нарушениями гемодинамики, обмена веществ и необратимыми изменениями в органах и тканях.
Факторы риска развития хронической сердечной недостаточности
Хроническая сердечная недостаточность (ХСН) является сложным синдромом, который возникает в результате различных заболеваний сердца и сосудов. Понимание факторов риска, способствующих развитию этого состояния, имеет важное значение для профилактики и своевременного лечения. К основным факторам риска относятся:
- Гипертоническая болезнь: Высокое артериальное давление является одним из ведущих факторов, способствующих развитию ХСН. Оно приводит к увеличению нагрузки на сердце, что со временем может вызвать его ослабление и недостаточность.
- Ишемическая болезнь сердца: Стеноз или окклюзия коронарных артерий, приводящие к недостаточному кровоснабжению миокарда, могут вызвать инфаркт миокарда, который в свою очередь может стать причиной ХСН.
- Сахарный диабет: Диабет является значительным фактором риска, так как он может привести к повреждению сосудов и нервов, что негативно сказывается на функции сердца и увеличивает вероятность развития сердечной недостаточности.
- Ожирение: Избыточная масса тела создает дополнительную нагрузку на сердце и может способствовать развитию гипертонии и диабета, что в свою очередь увеличивает риск ХСН.
- Возраст: С возрастом риск развития сердечно-сосудистых заболеваний и, соответственно, ХСН возрастает. Это связано с возрастными изменениями в сердечно-сосудистой системе и накоплением различных заболеваний.
- Семейная предрасположенность: Наличие сердечно-сосудистых заболеваний у близких родственников может увеличить риск развития ХСН. Генетические факторы играют важную роль в предрасположенности к этим заболеваниям.
- Курение: Табакокурение негативно влияет на здоровье сердечно-сосудистой системы, способствуя развитию атеросклероза и других заболеваний, которые могут привести к ХСН.
- Злоупотребление алкоголем: Чрезмерное употребление алкоголя может привести к кардиомиопатии, что также увеличивает риск сердечной недостаточности.
- Неправильное питание: Диета, богатая насыщенными жирами, солью и сахаром, может способствовать развитию ожирения, гипертонии и других заболеваний, которые увеличивают риск ХСН.
- Физическая неактивность: Недостаток физической активности может привести к ожирению и другим факторам риска, таким как гипертония и диабет, что в конечном итоге может способствовать развитию ХСН.
Понимание этих факторов риска позволяет не только выявлять людей с повышенной вероятностью развития хронической сердечной недостаточности, но и разрабатывать стратегии профилактики и лечения, направленные на снижение этих рисков и улучшение качества жизни пациентов.
Роль образа жизни в развитии сердечной недостаточности
Образ жизни играет ключевую роль в развитии хронической сердечной недостаточности (ХСН). Факторы, связанные с образом жизни, могут как способствовать возникновению сердечно-сосудистых заболеваний, так и усугублять уже существующие состояния. Рассмотрим основные аспекты, влияющие на здоровье сердца.
Питание: Неправильное питание является одним из главных факторов риска для сердечно-сосудистой системы. Избыточное потребление насыщенных жиров, трансжиров, соли и сахара может привести к повышению уровня холестерина и артериального давления, что, в свою очередь, увеличивает риск развития ХСН. Диета, богатая фруктами, овощами, цельнозерновыми продуктами и нежирными белками, способствует улучшению сердечного здоровья и снижению вероятности возникновения заболеваний.
Физическая активность: Регулярные физические нагрузки помогают поддерживать нормальный вес, улучшают кровообращение и способствуют укреплению сердечно-сосудистой системы. Сидячий образ жизни, напротив, является одним из факторов, способствующих развитию сердечной недостаточности. Рекомендуется заниматься физической активностью не менее 150 минут в неделю, включая аэробные упражнения и силовые тренировки.
Курение: Курение является одним из наиболее значительных факторов риска для сердечно-сосудистой системы. Никотин и другие химические вещества, содержащиеся в табачных изделиях, способствуют повреждению сосудов, повышению артериального давления и увеличению уровня холестерина. Отказ от курения значительно снижает риск развития сердечно-сосудистых заболеваний и улучшает общее состояние здоровья.
Алкоголь: Умеренное потребление алкоголя может иметь некоторые положительные эффекты на сердечно-сосудистую систему, однако чрезмерное употребление алкоголя приводит к повышению артериального давления, увеличению массы сердца и развитию кардиомиопатии. Важно соблюдать умеренность и следить за количеством потребляемого алкоголя.
Стресс: Хронический стресс может негативно сказаться на здоровье сердца. Он может приводить к повышению артериального давления, увеличению уровня кортизола и другим изменениям, способствующим развитию сердечно-сосудистых заболеваний. Методы управления стрессом, такие как медитация, йога и физическая активность, могут помочь снизить его влияние на организм.
Сон: Качество и продолжительность сна также имеют значение для сердечного здоровья. Хроническое недосыпание или нарушения сна, такие как апноэ, могут привести к повышению артериального давления и увеличению риска сердечно-сосудистых заболеваний. Рекомендуется стремиться к 7-9 часам качественного сна каждую ночь.
Таким образом, образ жизни является важным фактором, влияющим на развитие хронической сердечной недостаточности. Внесение изменений в повседневные привычки может существенно снизить риск возникновения сердечно-сосудистых заболеваний и улучшить общее состояние здоровья.
Психосоциальные аспекты хронической сердечной недостаточности
Хроническая сердечная недостаточность (ХСН) не только представляет собой серьезное физическое заболевание, но и имеет значительные психосоциальные аспекты, которые могут влиять на качество жизни пациентов. Психологические и социальные факторы играют важную роль в развитии и прогрессировании заболевания, а также в его лечении и реабилитации.
Одним из ключевых аспектов является влияние хронической сердечной недостаточности на психическое здоровье пациента. Исследования показывают, что у людей с ХСН часто наблюдаются депрессия и тревожные расстройства. Эти состояния могут возникать из-за постоянного страха перед ухудшением здоровья, ограничений в физической активности и необходимости постоянного контроля за состоянием. Депрессия, в свою очередь, может усугублять симптомы сердечной недостаточности, создавая порочный круг, в котором ухудшение психического состояния приводит к ухудшению физического.
Социальные факторы также играют важную роль в жизни пациентов с ХСН. Ограничения, связанные с физическим состоянием, могут привести к социальной изоляции, снижению активности и уменьшению участия в общественной жизни. Это может негативно сказаться на эмоциональном состоянии и привести к чувству одиночества и безнадежности. Поддержка со стороны семьи и друзей, а также участие в группах поддержки могут помочь пациентам справиться с этими трудностями и улучшить качество жизни.
Кроме того, уровень образования и социально-экономический статус пациентов могут влиять на их способность справляться с заболеванием. Люди с низким уровнем образования могут иметь меньше информации о своем состоянии и методах его лечения, что может привести к недостаточной приверженности к терапии. Социально-экономические факторы, такие как доступ к медицинским услугам и финансовые ресурсы, также могут ограничивать возможности пациентов в получении необходимой помощи.
Важно отметить, что психосоциальные аспекты хронической сердечной недостаточности требуют комплексного подхода к лечению. Включение психологической поддержки, психотерапии и социальных программ в общую стратегию лечения может значительно улучшить результаты для пациентов. Мультидисциплинарные команды, состоящие из кардиологов, психологов, социальных работников и других специалистов, могут обеспечить более эффективное управление заболеванием и улучшение качества жизни пациентов.