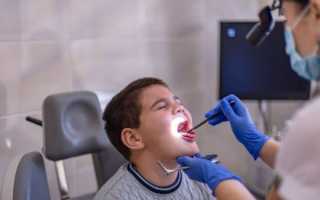
Почему аденоиды разрастаются
Аденоиды выполняют защитную функцию. Они останавливают проникновение инфекции, которая попадает в организм воздушно-капельным путём. Местный иммунитет обеспечивается за счёт многочисленных лимфоидных узелков, которыми насыщены миндалины. При постоянном воздействии внешних факторов (инфекции, пыль, аллергены, переохлаждения) постепенно защитные силы организма снижаются. Это приводит к воспалительным процессам в глотке и развитию аденоидов.
На фоне воспалительных процессов лимфоидная ткань миндалин гипертрофируется. Аденоиды не справляются с инфекционной нагрузкой и разрастаются. Со временем они становятся хроническим очагом инфицирования организма.
Гипертрофированные образования нарушают физиологическую работу дыхательной системы. Прежде всего затруднено дыхание. Больной вынужден приспосабливаться к сложившимся условиям, например, держать приоткрытым рот для лучшей вентиляции лёгких. Такпостепенно формируется аденоидный тип лица.
Разрастанию подвержены нёбные и глоточные миндалины. Чаще болеют дети дошкольного и младшего школьного возраста от 3 до 10 лет, так как в этот период ребёнок активно посещает детский сад, секции, и постоянно сталкивается с вирусами и бактериями. Если лимфоидная ткань увеличена незначительно, то в период полового созревания она подвергается преобразованию и уменьшается самостоятельно, без медицинского вмешательства.
Капли и спреи
Они обязательны при любой стадии аденоидита. Сосудосуживающие капли помогают избавляться от гипоксии и нехватки кислорода при работе мозга. Назальные спреи применяются местно. Они не попадают в кровь и органы, что не вредит здоровью малыша.
Широко назначаемы капли на основе йода. Они буквально сжигают лишнюю ткань разросшихся миндалин. Капают их курсами, строго по назначению врача. Кроме того, обязательно частое промывание носа. Ребенка нужно приучить к этой процедуре с малых лет.
Причины развития аденоидных признаков лица
Основная причина, почему появляется аденоидный тип лица – это патологическая гипертрофия лимфоидной ткани миндалин. Этому процессу способствуют внешние и внутренние факторы:
- ОРВИ, грипп;
- детские инфекционные болезни – корь, скарлатина;
- частые переохлаждения;
- запущенные хронические воспалительные болезни верхних дыхательных путей – риниты, синуситы, фарингит;
- врождённые анатомические аномалии;
- механические травмы носа, верхней челюсти;
- нарушение работы эндокринной системы;
- снижение местного и общего иммунитета;
- нехватка витаминов;
- рахит;
- психические нарушения;
- неблагоприятные социальные факторы.
Несмотря на разрастание аденоидов, они сохраняют свою защитную функцию, но при этом частота воспалительных процессов в носоглотке увеличивается. Это вызывает структурные и функциональные изменения в близлежащих органах – ушах, носу, глотке.
Ещё одна причина разрастания аденоидов – длительное воздействие аллергенов на слизистую носоглотки. На фоне хронического аллергического ринита развивается воспаление миндалин с последующей гипертрофией аденоидов.
Степени разрастания аденоидов
Специалисты разделяют 4 степени разрастания ткани миндалины:
- 0 степень: полное отсутствие разросшейся ткани, нормальные размеры миндалины
- 1 степень: ткань миндалины закупоривает четверть носовых ходов. Ребёнок испытывает проблемы с дыханием через нос, находясь только в горизонтальном положении.
- 2 степень: большое разрастание лимфоидной ткани, носовые ходы закрыты на 2/3. Дети вынуждены дышать ртом круглые сутки, появляется ночной храп.
- 3 степень: увеличившаяся миндалина практически полностью или абсолютно перекрывает носовые ходы. У ребёнка отсутствует носовое дыхание, речь становится неразборчивой.
Внешние признаки аденоидного лица
Патологические изменения внешнего вида формируются постепенно. Аденоидный тип лица у детей имеет ряд характерных признаков, которые обусловлены нарушением анатомии и физиологии органов дыхания:
- лицо вытягивается, приобретает овальную форму, становится одутловатым;
- неправильный рост костей верхней челюсти, она значительно сужается относительно нижней челюсти;
- искривление верхнего ряда зубов, которое приводит к нарушению формирования прикуса и лицевых костей;
- свод твёрдого нёба патологически вытягивается, увеличивается его высота;
- отвисание нижней челюсти;
- мимика сглаживается, отсутствуют носогубные складки;
- рот постоянно приоткрыт;
- на лице выражение апатии и безразличия, отсутствие эмоций;
- слабо выраженный экзофтальм (выпучивание глазного яблока).
Так как рот постоянно открыт, передние зубы выступают вперёд. Они искривлены и нахлёстываются друг на друга или развёрнуты по своей оси. Губы пересыхают из-за непрерывного дыхания через рот.
Подлежит ли патология консервативному лечению?
Может ли быть скорректировано аденоидное лицо у ребенка посредством консервативного лечения? Скорее, ответ будет отрицательным. В этом случае многое зависит от возраста ребенка и степени завершенности формирования черепных костей. Если оно не закончено, то можно попытаться провести коррекцию формы лица посредством специально разработанного комплекса гимнастических упражнений.
Необходимо отметить, что перед устранением такого патологического состояния, как аденоидное лицо, проводится комплексная терапия, направленная на излечение носоглоточной миндалины. При надобности показано хирургическое вмешательство. Также следует исключить искривление перегородки носа.
На поздних этапах развития заболевания можно прибегнуть к помощи специалиста в области лицевой хирургии. Но также следует постоянно работать с ребенком над выработкой привычки дышать посредством носа, а не рта, и приучать держать рот в закрытом состоянии.
Как выглядит у ребенка аденоидное лицо, фото представлены в этой статье. Сразу же можно отметить самые яркие признаки:
- рот в приоткрытом положении;
- наличие одутловатости лица;
- явная заторможенность во внешнем виде;
- разглаженные складки носогубной области;
- из-за постоянного осуществления дыхания посредством рта, деформированы кости лица и челюсти;
- верхняя челюсть сужена;
- лицо приобретает удлиненную форму;
- деформируется прикус;
- верхняя губа становится укороченной;
- постоянно проглядываются резцы, расположенные сверху;
- кожа губ становится сухой;
- грудная клетка деформирована;
- зубы могут деформироваться вверху, приобретая скрученную форму вокруг оси.
- также могут прослеживаться такие вторичные осложнения, как падение слуха и блокада евстахиевой трубы уплотненными тканями миндалины около носоглотки;
- отмечается сильный храп по ночам, который нередко перерождается в апноэ.
Примерно у полвины детей с диагнозом «аденоидное лицо», фото которого представлено ниже, отмечается задержка умственного и психического развития, патологии органов дыхания, недостаточное поступление кислорода к тканям головного мозга.
Клиническая картина развития заболевания
Аденоидное лицо сопровождается субъективными признаками заболевания миндалин. Нарушенное носовое дыхание приводит к развитию хронической дыхательной недостаточности. Из-за неполноценной вентиляции лёгких происходит нарушение газообменной функции. Уровень кислорода в крови снижается, а углекислого газа повышается. Это напрямую влияет на физическое и психологическое состояние ребёнка.
Симптомы, характерные для аденоидного лица:
- наличие патологического экссудата в носовых ходах;
- дыхание через рот в дневное и ночное время;
- храп, гнусавый голос;
- иногда кашель, преимущественно ночью;
- трудности с глотанием во время приёма пищи;
- снижение обоняния;
- мацерация (размягчение и набухание) кожи под носом и верхней губы из-за постоянного насморка;
- нарушение качества сна, он становится беспокойным;
- хроническая усталость, снижение физической активности.
Аденоидный тип лица приводит к нарушениям в развитии речи, психики и физического состояния. Дети становятся рассеянными, снижается внимание и память, успеваемость в школе падает. Наблюдается апатия, повышенное раздражение, плаксивость. При запущенных формах заболевания развиваются неврозы: ночное недержание мочи, эпилептические припадки, нарушения зрения, спазмы голосовой щели в ночное время. Дети отстают в росте относительно своих сверстников.
Хронические аденоиды являются инфекционным очагом, которые способствуют развитию гнойно-воспалительного процесса в носу и его пазухах. Из-за непроходимости носовых ходов и недостаточной аэрации протоков пазух накапливается слизь, что является благоприятной средой для жизнедеятельности и размножения бактериальной микрофлоры. Накопление гнойного секрета в носу постепенно распространяется на евстахиевые трубы и вызывает рецидивирующий отит (воспаление среднего уха), нарушение слуховой функции.
Дыхание через рот способствует присоединению вторичных инфекций и развитию таких болезней:
- хронический тонзиллит;
- ангины;
- синуситы;
- ларингит;
- трахеобронхит;
- пневмонии;
- патология сердца и сосудов;
- бронхиальная астма.
Осложнения аденоидов и аденоидитов
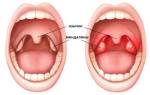
Глоточная миндалина своим основанием прикреплены к заднему своду носоглотки. Ее увеличение происходит за счет обильного разрастания соединительной ткани. Со временем миндалина заполняет весь купол носоглотки, распространяется на боковые стенки и даже на глоточные слуховые проходы. Форма их неправильная, с расщелинами, консистенция мягкая.
При аденоидах у детей регистрируется разная степень нарушения носового дыхания, что сопровождается заложенностью носа и изменением фонации (голос с носовым оттенком). Ребенок спит с полуоткрытым ртом, часто храпит. Сон беспокойный.
Рис. 5. При аденоидных разрастаниях ребенок спит с полуоткрытым ртом, часто храпит.
Аденоидиты у детей всегда начинаются остро, с высокой температуры тела и резкого нарушения носового дыхания, связанного с насморком. Появляются другие симптомы острого респираторного заболевания — кашель и першение в горле. Миндалины находятся в анатомической близости с носовой полостью и слуховыми проходами, поэтому они часто воспаляются при аденоидите.
Воспаление носит экссудативный характер. Болевой симптом часто отсутствует или слабо выражен. Необходимо обращать особое внимание на состояние здоровья детей школьного возраста. При экссудативном среднем отите они почти никогда не жалуются на снижение слуха. А болевой синдром у таких детей слабо выражен.
Аденоидит часто сопровождает воспаление слизистой носа (ринит) и горла (фарингит). Выделения из носа носят вначале слизистый, а потом слизисто-гнойный характер. Кашель чаще беспокоит ребенка после сна — по утрам и после обеденного сна.
Рис. 6. Аденоидиты всегда начинаются остро с высокой температуры тела и резкого нарушения носового дыхания, связанного с насморком.
- Аденоиды приводят к нарушению дыхания через рот, в результате чего воздух не достигает нужной глубины. Возникшая недостаточность не компенсируется. Снижение поступления кислорода в кровь характеризуется вялостью, снижением активности и трудоспособности, отставанием детей в учебе, частыми головными болями.
- Дыхание через рот способствует развитию ангин и атрофических фарингитов. Страдают нижние дыхательные пути. Воспаляется среднее ухо.
- Длительное течение заболевания сказывается на формировании лицевого скелета: отвисает нижняя челюсть, носогубные складки сглаживаются, рот полуоткрыт, твердое небо становится высоким и узким, что нарушает прикус. Лицо больного приобретает аденоидный вид.
- У детей с аденоидами формируется «куриная грудь».
- Развивается малокровие.
Рис. 11. Длительное течение заболевания сказывается на формировании лицевого скелета.
Рис. 12. При хроническом аденоидите неправильно формируется лицевой скелет: твердое небо становится высоким и узким, что нарушает прикус.
На выбор тактики лечения влияет степень аденоидных вегетаций и клиническая симптоматика:
- При аденоидах I степени проводится консервативная терапия.
- При аденоидах II-III степеней предлагается хирургическое лечение.
Если аденоидные разрастания небольшие и носовое дыхание нарушено незначительно, но отмечаются частые отиты, которые привели к снижению слуха, также показано хирургическое лечение.
Учитывая барьерную функцию аденоидов, особое значение приобретает необходимость применения консервативной терапии, особенно в раннем детстве. Направленность консервативных методов лечения:
- снять воспалительный процесс в лимфоидной ткани,
- снизить сенсибилизацию организма,
- повысить иммунитет.
- Перед началом лечения производится процедура очистки носа. Очищение полости носа рекомендуется проводить солевыми растворами, а при густом секрете применять муколитические препараты (Ринофлуимуцил, спрей для носа Naturade «Соляной раствор и алоэ»).
- Для элиминации микробной флоры используются антибиотики общего действия и антибиотики и антисептики местного применения. Антибиотики для местного применения — Биопарокс, Полидекса. Антисептики с антибактериальным, противовирусным и противогрибковым действием — Протаргол, Колларгол, Октенисепт.
- Применение противоаллергических препаратов. Противоаллергические препараты применяются у детей с аллергическим ринитом — Назонекс, Полидекса, Назол Бэби. Таблетированные кортикостероиды имеют массу противопоказаний и побочных эффектов. Назальные спреи, имеющие их в своем составе, редко оказывают побочные реакции. Иногда препараты этой группы назначаются в виде ингаляций.
- Применение сосудосуживающих препаратов. Сосудосуживающие препараты в виде назальных деконгестантов (от congestion – закупорка, застой) облегчают состояние больных, нивелируют главные симптомы заболевания. Уменьшаются выделения из носа и отек слизистой, восстанавливается носовое дыхание. Рекомендовано выбирать деконденсанты с продолжительным сроком действия. Лучшими считаются комбинированные деконденсанты. В их состав входят компоненты с противоаллергическим действием, муколитики и антибиотики. Деконгестанты в виде спреев более 3-5 дней использовать не рекомендуется.
Рис. 13. В настоящее время широко используются для лечения гайморита комбинированные назальные спреи. Полидекса – назальный спрей, содержащий антибиотик, кортикостероид и сосудосуживающее средство.
Применение физиотерапевтических методик позволяет быстро снять явления острого аденоидита, сокращает сроки лечения, снижает риск рецидивов и уменьшает вероятность развития осложнений.
- Усиливает кровоток и снимает отечность лазерное излучение.
- Бактерицидное действие оказывает ультрафиолетовое облучение.
- Стимулирует иммунитет магнитотерапия.
- С помощью электрофореза лекарственные препараты вводятся через кожные покровы и слизистые оболочки.
- Ускоряют процессы выздоровления применение ультразвуковой методики.
Рис. 14. Применение физиотерапевтических методик позволяет быстро снять явления острого воспаления глоточной миндалины.
На ранней стадии заболевание протекает малосимптомно или вовсе бессимптомно. Первыми признаками болезни у детей являются ночной храп, подверженность респираторным инфекциям. У взрослых пациентов заболевание также может проявляться ночным храпом, однако, как правило, это не вызывает каких-либо подозрений.
Симптомы второй стадии – ухудшение носового дыхания, частые простудные заболевания и общее снижение резистентности к болезнетворным организмам, изменение тембра голоса, отчетливый храп, беспокойный сон, головокружение, возможен кашель, при физических нагрузках больной дышит ртом. Может появиться несвойственная слабость, сонливость, ухудшение аппетита, снижение двигательной активности.
У взрослых аденоиды проявляются храпом, головными болями
На третьей стадии носовое дыхание отсутствует, и пациент постоянно дышит ртом – это основной признак. Такой тип дыхания не может обеспечить организм кислородом в полной мере, нехватка составляет примерно 20%. Развивается гипоксия, или кислородное голодание. Длительная гипоксия проявляется у взрослых снижением когнитивных способностей, ухудшением общего самочувствия, головными болями, расстройствами сна.
Это проявляется отставанием в умственном и физическом развитии, ухудшением внимания, памяти. Если вовремя не назначить лечение, нарушение когнитивных функций может стать необратимым. Прогрессирующие вегетации приводят к ухудшению слуха.
Из-за постоянного дыхания через рот у детей формируется аденоидный тип лица (так как еще не полностью окостенел череп) – рот приоткрыт, прикус изменен, зубы искривлены, выдвинуты вперед, верхняя челюсть удлиненная, отвисающая, а небо высокое «готическое».
Третья стадия требует немедленного обращения к специалисту, так как структурные и функциональные нарушения многих систем могут приобрести необратимый характер, стать причиной отклонений в развитии и тяжелых заболеваний.
Расположение аденоидов
Аденоиды — это разросшаяся миндалина, расположенная в носоглотке. Основная её функция — обеспечение защитного барьера, препятствующего проникновению микробов в организм. При заболевании ткани миндалины разрастаются, борясь с инфекцией. У выздоравливающего пациента миндалина приходит в нормальное состояние.
Максимального размера глоточная миндалина достигает к пятилетнему возрасту ребёнка, а после 9 лет начинается её уменьшение. В этом возрастном периоде дети наиболее подвержены воспалению аденоидов и аденоидиту. Причиной частого развития заболевания является повышенная нагрузка на работу носоглоточной миндалины. В период формирования детского иммунитета защитная ткань может не справиться с обилием болезнетворных микроорганизмов.
Основные причины возникновения аденоидов у детей:
- слабый иммунитет;
- частые простудные и вирусные заболевания;
- аллергия в анамнезе;
- генетическая предрасположенность;
- обилие пыли в доме;
- пассивное курение.
Воспаление глоточной миндалины у ребёнка
Между аденоидами и аденоидитом есть существенная разница. Аденоиды — это разросшаяся лимфоидная ткань без воспалительного процесса. Если вследствие затяжных заболеваний миндалина разрастается значительно, специалист поставит диагноз «гипертрофия аденоидов». Когда в ткани начинается воспалительный процесс, появляется заболевание под названием «аденоидит».
Стадии развития аденоидного лица
На признаки, которые являются предвестниками развития аденоидного лица, родители чаще всего не обращают внимание. Но это опасные симптомы, которые в будущем могут привести к инвалидности. Разрастание миндалин – это медленный процесс. Степень выраженности отличительных внешних особенностей напрямую зависит от площади гипертрофированной лимфоидной ткани.
Аденоиды первой стадии. Носоглоточные миндалины увеличены умеренно. Они перекрывают 1/3 часть пространства глотки. Днём никаких симптомов нарушения дыхания не наблюдается. А ночью, когда ребёнок принимает горизонтальное положение, усиливается приток венозной крови. Это приводит к отеку аденоидов, что мешает нормальному носовому дыханию. Поэтому ребёнок спит с открытым ртом и отведённой книзу челюстью. Из-за неполноценного сна уже на начальных стадиях разрастания аденоидов дети становятся капризными и апатичными.
Аденоиды второй стадии. Это период, когда аденоидное лицо и его внешние признаки чётко прослеживаются визуально. Разросшаяся лимфоидная ткань занимает 2/3 площади носоглотки. Ребёнок постоянно держит рот открытым. Чаще болеет воспалением гортани и бронхов. Во время ночного сна появляется храп, кашель, иногда непродолжительная задержка дыхания. В этот период лицо вытягивается, что даёт повод заподозрить развитие и гипертрофию аденоидов.
Аденоиды третьей стадии. В этот период наблюдаются стойкие рецидивирующие инфекции верхних и нижних дыхательных путей, органов слуха. Из носа выделяется обильный гнойный экссудат. Ночной кашель и храп громкий, частое апноэ (отсутствие дыхания). Присоединяется гнойное воспаление среднего уха. Визуально фиксируются все признаки аденоидного лица.
Использование народных методов
Как уже отмечалось выше, очень эффективным методом лечения не только аденоидов, но и всех заболеваний носоглотки является промывание. Для этого можно воспользоваться народными средствами, которые изготавливаются на основе травяных сборов. Среди них хорошо себя зарекомендовали зверобой, мать-и-мачеха, вереск, полевой хвощ и календула. Подобный травяной сбор следует высушить, затем взять по чайной ложке каждого ингредиента и залить кипятком. После этого воду надо кипятить в течение 10-15 минут. Завершив кипячение, полученный отвар настаивают 3-4 часа.
Настоявшийся раствор следует тщательно процедить через марлевую ткань, а затем с помощью пипетки закапывать в нос. При этом периодичность применения таких капель должна составлять не реже 1 раза в 3 часа. За один прием в каждую ноздрю надо закапывать 4-5 капель приготовленного раствора.
Использование тех или иных травяных сборов должно предусматривать индивидуальную переносимость детского организма. Если у ребенка имеется аллергия, то следует применять другие средства, которые не нанесут ему вреда.
Если у ребенка нет аллергии на мед, то можно воспользоваться настойкой на основе прополиса. Для этого берется 200 мл теплой воды, в нее добавляется 1/2 чайной ложки соды и 5 капель прополиса. Этот раствор используют 2-3 раза в течение дня.
Применение травяных сборов можно сочетать с медикаментозными препаратами. Среди них хорошо зарекомендовали себя капли Софрадекс или мазь Банеоцин. Они значительно ускоряют процесс выздоровления малыша.
Диагностика патологии миндалин
Аденоидное лицо у ребёнка диагностируется без затруднений.
Первоначальное исследование – риноскопия (осмотр стенок носоглотки, носовых ходов). Увеличенные аденоиды имеют широкое основание. По цвету миндалины бледно-розовые, поверхность неровная, разделённая продольными щелями. В носовых проходах слизь и гнойный экссудат. Перед тем, как проводят риноскопию, пациенту закапывают сосудосуживающие капли в нос. Они снимают отёк, улучшают проходимость ноздрей. Так можно увидеть движение аденоидов вверх во время разговора.
При фарингоскопии (осмотр глотки) оценивают состояние слизистой оболочки, нёбных миндалин и количество гнойных выделений, которые попадают из носа по задней стенке носоглотки. Определяют степень гипертрофии аденоидов.
На последней стадии заболевания проводят эндоскопическое исследование с помощью риноскопа. Это малоинвазивный и безопасный метод, который позволяет визуализировать состояние миндалин на мониторе. Преимущества метода – информативность.
Ребёнку могут назначить рентгенографию носа и его пазух, носоглотки. Исследование проводится в положении сидя в боковой проекции. При этом рот должен быть открыт. Циркуляция воздуха в верхних дыхательных путях и ротовой полости обеспечивает контраст на снимках, необходимый для постановки правильного диагноза.
По показаниям могут назначить компьютерную томографию. Она позволяет послойно проанализировать гипертрофические изменения в миндалинах, оценить состояние соседних органов в трёхмерном изображении. Также с помощью КТ можно дифференцировать другие заболевания носоглотки.
Разрастание нёбных может быть признаком других серьёзных патологий:
- ангиофиброма – доброкачественная опухоль сосудов слизистой и тканей;
- хоанальный полип – новообразование в носовых ходах;
- гипертрофия задних нижних отделов раковин носа;
- мозговая грыжа, которая спускается в носоглотку по задней стенке.
Процесс лечения заболевания
Для лечения аденоидита на ранних стадиях можно воспользоваться промыванием носоглотки. Если болезнь не запущена, то хватает нескольких промываний, чтобы поставить ребенка на ноги. Кроме того, подобные промывания можно выполнять регулярно, поскольку они не только помогают отделить слизь, но и позволяют предотвратить появление различных простудных заболеваний. Со временем ребенок привыкнет к такой процедуре и будет в дальнейшем ее легко переносить.
В том случае, когда подобное лечение не помогает справиться с заболеванием, тогда уже применяется операционное вмешательство (аденотомия). При этом проведение операции, как правило, не требует срочного вмешательства. Выполнение аденотомии можно отложить на какое-то время, а в промежутке воспользоваться более щадящими лечебными процедурами. Кроме того, операция назначается только тогда, когда другие способы лечения оказались малоэффективными.
Всем родителям следует помнить о том, что проведение аденотомии до наступления у ребенка возраста 5-6 лет категорически запрещено, поскольку можно повредить миндалины. Поврежденные миндалины не смогут защитить организм малыша от различной болезнетворной микрофлоры. В результате чего его организм будет подвержен возникновению других, не менее опасных заболеваний.
Операция по удалению аденоидов проводится двумя традиционными методами: с использованием местного наркоза и общей анестезии.
Преимущества общего наркоза довольно очевидны, поскольку ребенок засыпает и не видит происходящего процесса. Противопоказаниями к выполнению такой операции может быть только индивидуальная непереносимость наркоза.
Большинство отечественных клиник чаще всего пользуются методом местного обезболивания. При проведении такого рода операции крайне низка вероятность возникновения побочных явлений. Кроме того, последующий восстановительный процесс проходит намного легче и быстрее.
При использовании препаратов местного обезболивания применяется специальный распылитель, с помощью которого анестетик равномерно наносится на поверхность тканей носоглотки. Современные препараты позволяют полностью исключить присутствие болевых ощущений. Но недостатком такого метода является то, что пациент своими глазами наблюдает весь процесс, происходящий с ним. Он может испугаться крови или кусков удаляемой ткани.
Способы лечения аденоидного лица
Аденоидный тип лица подлежит корректировке и комплексному подходу в лечении. Перед тем как устранять этот признак, необходимо направить лечение на устранение главной причины – гипертрофированные аденоиды.
Консервативная терапия
Для борьбы с инфекцией назначают антибактериальные препараты:
- Эритромицин;
- Ампицилин;
- Азитромицин.
Для возобновления носового дыхания показаны сосудосуживающие назальные растворы:
- Називин;
- Нафтизин;
- Фенилэфрил.
Для предупреждения распространения инфекции прописывают полоскание горла с целью санации. Для этого используют антисептические растворы – Хлоргексидин, Мирамистин.
Для облегчения кашля показаны муколитические (отхаркивающие) препараты:
- Лазолван;
- Эреспал;
- Аскорил.
Помимо симптоматической терапии, попутно лечат присоединившиеся болезни – бронхиты, пневмонии.
Провоцирующие факторы возникновения аденоидов
- ОРВИ; переохлаждением; сниженным иммунитетом; корью; коклюшем; скарлатиной.
К факторам риска развития такого состояния, как аденоидная вегетация, следует отнести:
- инфекции хронического характера; неправильно сбалансированное питание; однообразный рацион с высоким уровнем потребления углеводов и недостатком витаминов; плохая экология в регионе, в котором проживает человек; вредные привычки ослабляют иммунную систему организма и делают ее уязвимой; склонность к аллергическим реакциям, что приводит к воспалению аденоидов.
Стоит ли удалять аденоиды — лечение
Лечение аденоидов, возможно, проводить консервативно, либо оперативно, в зависимости от ситуации. Как вылечить аденоиды без операции можно узнать на консультации у врача. В некоторых случаях можно использовать масло туи или Лимфомиозот при аденоидах, но наиболее лучший метод лечение предлагает лор врач исходя из степени гипертрофии миндалины и общего состояния ребёнка. Очевидно, что чем меньше степень вегетации миндалины, тем больше чаша весов склоняется в сторону консервативного лечения.
Важно! О лечении аденоидов народными средствами можно прочитать в нашей статье.
В состав консервативной терапии входят промывания антисептическими растворами, общеукрепляющая, иммуностимулирующая терапии и ряд прочих эффективных методик. Однако для каждого ребёнка необходим индивидуальный подход. Достаточно часто тяжесть состояния ребёнка не коррелирует со степенью гипертрофии носоглоточной миндалины, а первая степень гипертрофии требует исключительно аденотомии.
Где можно удалить
Выбор места проведения аденотомии остаётся за родителями и принципиального значения не имеет. Операция малоинвазивная и зачастую проводится в амбулаторных кабинетах, однако не исключаются и условия стационара . Это может быть как государственная больница, так и частная клиника. Хотя качество оказания помощи, современное оборудование и наличие профессионалов в штате несомненно влияет на конечный результат операции.
Отзывы
Отзывы об операции неоднозначны. В одних случаях аденотомия оказалась эффективной, принесла облегчение ребенку и его родителям. В других ситуациях после операции отмечались рецидивы. Все строго индивидуально, зависит как от профессионализма врачей, так и от особенностей пациента.
Из-за увеличенных аденоидов каждая простуда завершалась синуситом, а затем развивался отит и ухудшался слух. Решились на операцию. Делали в платной клинике под общим наркозом эндоскопическим методом. Все прошло отлично. О синуситах мы забыли. А простуды у нас редко появляются, проходят за 3 дня. В 4 года дочери поставили диагноз – аденоиды 3-й степени. Направили на операцию. Удаление проводил врач и медсестра. Использовали инструмент в виде петли. Дочка очень плакала, было много крови, хотя сама процедура прошла быстро. Через 2 года болеем так же часто, а храпеть стали еще больше. Сыну удаляли аденоиды в 4 года. Операция прошла быстро, осложнений не возникло. Было не больно, но очень страшно и малышу, и нам, родителям.
Точно ответить на вопрос, удалять или нет аденоиды, невозможно. Большинство медиков сходятся во мнении, что операцию не стоит проводить детям младше 5 лет. Но если лимфоидная ткань увеличилась до 3-й стадии, то удаления аденоидов не избежать. Ведь последствия несвоевременного удаления не менее опасны, чем осложнения, которые могут возникнуть после операции.
Как удаляют аденоиды у детей, известно каждому врачу. Ситуация с осведомленностью родителей, к сожалению, далеко от надлежащего уровня. Определить состояние малыша, показания/противопоказания к оперативному вмешательству, медикаментозному лечению может только лечащий врач.
Родители занимаются самостоятельным лечением и крайне часто доводят состояние ребенка до более тяжелого. Чтобы не случилось подобных недоразумений, дальнейших проблем, при первых признаках аденоидита обратитесь к доктору. Чем скорее вы это сделаете — тем меньшим будет риск проведения операции.
Существующие противопоказания для операции
К противопоказаниям можно отнести:
- воспалительный процесс, находящийся в остром состоянии; нарушения реологии крови.
Многие врачи указывают на тот факт, что консервативный способ лечения может помочь излечится от заболевания только на начальных этапах его развития.
Что касается консервативного способа лечения для устранения аденоидного лица, то здесь многое зависит от возраста ребенка и степени заболевания. Переход от одной стадии к другой вызывает быструю деформацию костей черепа.
На начальных этапах и в более раннем возрасте откорректировать аденоидное лицо может комплекс гимнастических упражнений, которые направлены на развитие мускулатуры лица и специальная лечебная гимнастика для лица.
В связи с этим можно констатировать, что существующую деформацию лица на поздних стадиях можно устранить только посредством оперативного вмешательства. У взрослых пациентов исправление аденоидного лица возможно только с применением пластической хирургии.
Квадратный тип лица
Несмотря на то, что такая форма лица достаточно грубая и придает некой мужеподобности женскому облику, она все же считается самой сексуальной.
Характерными особенностями данного типа есть:
- широкий квадратный подбородок с достаточно жесткими углами;
- ширина лба, скул и подбородка примерно одинаковая.
Как правило, маскировке в этом случае подлежит широкая челюстная кость, жесткие углы которой затемняются.
Прически подойдут самые разные, главное чтобы длина была не на уровне подбородка, это еще больше подчеркнет его массивность. Сильно гладкие прически также не подойдут, тут важен объем.
Квадратное лицо, как и овальное, может быть вытянутым.
Подготовка к удалению
На первых стадиях болезни малышу психологически легче перенести лекарственное лечение, нежели оперативное.
Как уже оговаривалась, операция проводится только в тех случаях, когда аденоидам не уделяли никакого внимания и сильно запустили инфекционный процесс. Перед тем, как принять решение о хирургическом вмешательстве, проводится курс медикаментозного лечения. Это воспринимается, как подготовка организма к возможным последствиям. Без прохождения курса лечения организм сложнее перенесет операцию, появятся риски осложнения, рецидива. Терапия состоит из двух основных этапов:
медикаментозное лечение, которое устанавливается лечащим врачом;хирургическое вмешательство.
В зависимости от индивидуальных особенностей организма, доктор разработает программу лечения. Подобрать нужный вид анестезии также должен соответственный специалист.
Где располагается носоглоточная миндалина?
Эта миндалина находится на границе верхней и нижней носоглоточных стенок. Ее основой является ткань, пронизанная мельчайшей сеткой, состоящей из лимфатических и кровеносных сосудов.
Функциональность носоглоточной миндалины заключена в выработке и поддержании иммунитета на оптимальном уровне. Она также выступает в роли защитного механизма. При вдыхании воздуха все вирусы, микрофаги, токсины оказываются в ротовой полости, затем происходит их проникновение в клеточную мембрану миндалины, где они встречаются с клетками иммунной системы и антителами. Их функциональность заключена в быстром обезвреживании и выведении продуктов переработки.