Сердечно-легочная реанимация (СЛР) — жизненно важная процедура, способная спасти человека при остановке сердца и дыхания. В критической ситуации знание алгоритма действий важно как для медиков, так и для граждан. В статье рассмотрим актуальные стандарты СЛР, которые помогут эффективно реагировать в экстренных ситуациях и повысить шансы на выживание пострадавшего. Освоив эти правила, вы сможете оказать первую помощь и внести вклад в спасение жизни.
Когда необходима реанимация
Клиническая смерть пациента характеризуется отсутствием пульса, дыхания и реакции зрачков на свет. Если данное состояние не вызвано серьезными травмами или другими заболеваниями, которые несовместимы с жизнью, его можно обратить. Наиболее эффективным временем для начала реанимационных мероприятий считается период до пяти минут после наступления смерти. При оказании помощи позже существует риск возникновения серьезных осложнений, затрагивающих центральную нервную систему и другие внутренние органы.
Врачи единодушны в том, что алгоритм оказания сердечно-легочной реанимации (СЛР) является критически важным инструментом в экстренной медицине. Он позволяет быстро и эффективно реагировать на случаи остановки сердца, что может спасти жизнь пациента. Специалисты подчеркивают, что знание основных этапов СЛР, таких как оценка состояния, вызов помощи, выполнение компрессий и искусственной вентиляции легких, должно быть доступно не только медицинским работникам, но и широкой общественности. Это особенно актуально в условиях, когда каждая секунда на счету. Врачи отмечают, что регулярные тренировки и обучение по данной теме значительно повышают шансы на успешное восстановление пациента. Кроме того, важно помнить о необходимости использования автоматического внешнего дефибриллятора, который может оказать неоценимую помощь до прибытия скорой помощи. Таким образом, грамотное применение алгоритма СЛР становится залогом успешного исхода в экстренных ситуациях.

Показания к проведению
При возникновении клинической смерти у пациента необходимо применять стандартный набор действий, который в большинстве случаев может помочь вернуть человека к жизни. Важно знать, какие симптомы характеризуют это состояние. Признаки смерти делятся на первичные и вторичные. К первичным относятся следующие проявления:
- отсутствие пульса в крупных сосудах (асистолия);
- состояние бессознательности (кома);
- зрачки не сужаются при ярком свете (мидриаз);
- отсутствие дыхания у пациента (апноэ).
Апноэ можно подтвердить, наблюдая за неподвижностью грудной клетки. Чтобы удостовериться в отсутствии дыхания, следует наклониться к пациенту и прислушаться. Также можно поднести к его рту зеркальце: если дыхание есть, оно запотеет.
Для проверки асистолии необходимо найти сонную артерию. В других местах прощупать пульс бывает сложно, так как у пациентов в бессознательном состоянии систолическое давление часто падает до 60 мм рт. ст. Для пальпации сонной артерии нужно положить указательный и средний пальцы на середину шеи и затем сместить их влево или вправо до впадины, где пульс будет четко ощущаться. Если пульса нет, это указывает на клиническую смерть.
Чтобы определить мидриаз, нужно открыть веко пострадавшего. Если зрачок не реагирует на свет, это говорит о серьезном недостатке кровоснабжения и кислорода в тканях головного мозга.
К вторичным признакам относятся бледность кожи, потеря мышечного тонуса и полное отсутствие рефлексов. При обнаружении этих симптомов у пациента необходимо немедленно приступить к сердечно-легочной реанимации.
| Этап | Действие | Описание |
|---|---|---|
| 1. Оценка ситуации и вызов помощи | Обеспечение безопасности | Убедитесь, что место происшествия безопасно для вас и пострадавшего. |
| Проверка сознания | Осторожно потрясите пострадавшего за плечи и громко спросите: «С вами все в порядке?». | |
| Вызов скорой помощи | Если пострадавший без сознания, немедленно вызовите скорую помощь (103 или 112). | |
| 2. Проверка дыхания | Оценка дыхания | Наклонитесь к лицу пострадавшего, прислушайтесь к дыханию, почувствуйте выдыхаемый воздух щекой, наблюдайте за движениями грудной клетки в течение 10 секунд. |
| Отсутствие дыхания | Если дыхания нет или оно агональное (редкие, судорожные вдохи), немедленно приступайте к компрессиям грудной клетки. | |
| 3. Компрессии грудной клетки | Положение рук | Поместите основание одной ладони на центр грудной клетки (нижняя половина грудины), вторую ладонь положите сверху, сцепив пальцы. |
| Техника компрессий | Руки прямые в локтях, плечи расположены над грудиной пострадавшего. Давите на глубину 5-6 см, с частотой 100-120 компрессий в минуту. | |
| Минимизация пауз | Старайтесь минимизировать перерывы между компрессиями. | |
| 4. Искусственное дыхание (при наличии навыков и возможности) | Открытие дыхательных путей | Запрокиньте голову пострадавшего назад, приподнимите подбородок. |
| Проведение вдохов | Зажмите нос пострадавшего, плотно обхватите его рот своим ртом и сделайте два медленных вдоха (по 1 секунде каждый), наблюдая за подъемом грудной клетки. | |
| Соотношение компрессий и вдохов | 30 компрессий : 2 вдоха. | |
| 5. Продолжение реанимации | Непрерывность | Продолжайте СЛР до прибытия скорой помощи, появления признаков жизни у пострадавшего или до полного истощения ваших сил. |
| Смена реаниматоров | Если есть возможность, меняйтесь с другим человеком каждые 2 минуты, чтобы избежать усталости и поддерживать эффективность компрессий. | |
| 6. Использование АНД (при наличии) | Включение и следование инструкциям | Если доступен автоматический наружный дефибриллятор (АНД), немедленно включите его и следуйте голосовым инструкциям. |
| Прикрепление электродов | Прикрепите электроды к груди пострадавшего, как показано на рисунках. | |
| Разряд | Если АНД рекомендует разряд, убедитесь, что никто не касается пострадавшего, и нажмите кнопку разряда. |
Когда реанимация противопоказана?
Первичная реанимация пациентов по новому стандарту направлена на спасение жизни. После этого дальнейшая медицинская помощь оказывается в стационаре опытными специалистами. Если же смерть наступила в результате длительного течения заболеваний, которые не поддаются лечению, то целесообразность и эффективность реанимационных мероприятий могут вызывать сомнения. К таким состояниям относятся онкологические заболевания, тяжелая сердечная недостаточность и другие патологии, несовместимые с жизнью.
Кроме того, шансы на спасение жизни отсутствуют при наличии следующих симптомов:
- охлаждение тела;
- образование трупных пятен;
- помутнение и сухость слизистой оболочки глаз;
- появление феномена кошачьего глаза;
- затвердение мышц.
Эти признаки указывают на наступление биологической смерти, которая не поддается реанимации.
Алгоритм действий
Согласно новым стандартам оказания реанимационной помощи, процесс помощи пострадавшему включает несколько ключевых этапов:
- Выявление симптомов и вызов бригады скорой помощи.
- Проведение непрямого массажа сердца.
- Искусственное дыхание.
- Дефибрилляция.
- Применение методов интенсивной терапии.
- Медикаментозное лечение асистолии и других состояний.
Данный алгоритм действий основан на рекомендациях Американской ассоциации сердца. Для удобства каждый этап помощи обозначается буквами – A, B, C, D, E. Рассмотрим их подробнее:
- Airway (A) – восстановление проходимости дыхательных путей. Эта процедура осуществляется с помощью интубации трахеи, чтобы устранить угрожающее жизни нарушение;
- Breathing (B) – искусственное поддержание дыхательной функции. В этом случае применяется метод «рот в рот». Для снижения риска заражения рекомендуется использовать мешок Амбу;
- Circulation (C) – выполнение непрямого массажа сердца для восстановления кровообращения в организме;
- Disability (D) – оценка неврологического состояния и жизненно важных функций пострадавшего;
- Exposure (E) – анализ внешних признаков у пациента и устранение состояний, угрожающих жизни.
Эти стандарты сердечно-легочной реанимации предназначены для медицинских работников. Тем, кто оказывает первую помощь, важно знать и уметь выполнять первые три пункта.
Рекомендации для обеспечения безопасности пациента и реаниматора до прибытия скорой помощи
Чтобы повысить эффективность реанимационных мероприятий и обеспечить безопасность всех участников, следует придерживаться следующих советов:
- Во время проведения сердечно-легочной реанимации пострадавший и реаниматор должны находиться в безопасной обстановке. Часто помощь требуется людям после дорожно-транспортных происшествий или на производстве. Все действия должны проводиться вдали от дороги или опасного оборудования;
- При реанимации стоит привлечь прохожих или соседей, так как наличие нескольких человек может облегчить и ускорить процесс;
- Если не удается прощупать пульс, не стоит зацикливаться на этом. Необходимо оценить другие жизненно важные функции пациента (дыхание, реакцию зрачков на свет);
- Зрачки перестают реагировать на свет только через несколько минут после остановки сердца. Этот момент важно учитывать, чтобы не терять драгоценное время.
Чем быстрее будет оказана помощь пострадавшему, тем выше шансы на сохранение его жизни, предотвращение гибели клеток головного мозга и, как следствие, избежание серьезных осложнений.
Техника выполнения реанимационных мероприятий
Без наличия медицинского образования и специальных навыков в области реанимации можно применять только три метода оказания первой помощи. К ним относятся прекардиальный удар, непрямой массаж сердца и искусственное дыхание. В условиях скорой помощи и стационара врачам доступны более сложные методы реанимации, такие как фибрилляция и прямой массаж сердца. Эти процедуры обычно сопровождаются использованием необходимых лекарственных средств.
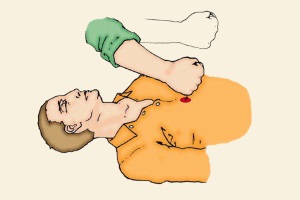
Прекардиальный удар
Прекардиальный удар используется как альтернатива дефибрилляции. Этот метод актуален, если ситуация произошла на глазах и прошло не более 20-30 секунд. Алгоритм действий при его применении следующий:
- Если возможно, переместите пострадавшего на устойчивую и надежную поверхность и проверьте наличие пульса. В случае его отсутствия следует немедленно приступить к процедуре.
- Установите два пальца в центре груди, в области мечевидного отростка. Удар следует нанести ребром другой руки, сжатой в кулак, чуть выше места, где находятся пальцы.
Если пульс не прощупывается, необходимо переходить к проведению сердечного массажа. Этот метод противопоказан детям младше 8 лет, так как он может нанести им еще больший вред.
Компрессия грудной клетки
Другое название данной реанимационной техники – непрямой массаж сердца. Для того чтобы процедура была выполнена правильно и эффективно, необходимо следовать следующим рекомендациям:
- пострадавший должен находиться на твердой поверхности. Это поможет избежать смещения тела во время массажа;
- не имеет значения, с какой стороны будет находиться реаниматор. Главное – правильно расположить руки. Они должны располагаться в нижней части грудины;
- руки следует соединить в замок или положить одну на другую на 3–4 см выше мечевидного отростка. Надавливания должны производиться исключительно ладонями, пальцы не должны участвовать в процессе;
- сжатие грудной клетки осуществляется за счет веса тела реаниматора. Поскольку у каждого человека разная масса, важно следить за тем, чтобы грудная клетка не прогибалась более чем на 5–6 см. Слишком сильные нажатия могут привести к травмам пострадавшего.
Интервал между нажатиями не должен превышать 1–2 секунды. Длительность самого нажатия – менее секунды. Также следует учитывать возрастные особенности пациента.
Если реанимация проводится грудному ребенку, нажатия выполняются пальцем, а не ладонью. Ладонью компрессию следует проводить у детей старшего возраста. Эффективность процедуры компрессии грудной клетки можно оценить по появлению пульса у пациента.
Искусственное дыхание
Перед началом процедуры искусственной вентиляции легких необходимо убедиться, что во рту пострадавшего нет предметов, мешающих нормальному дыханию. Для этого пациента укладывают на спину, при этом голову следует запрокинуть назад как можно сильнее. Под шею можно положить свернутое полотенце или валик из доступных материалов. Затем человек, оказывающий помощь, должен сделать пробный вдох через рот. Если грудная клетка не поднимается, необходимо осмотреть рот и удалить все посторонние предметы.
После того как препятствия для искусственного дыхания устранены, следует придерживаться следующего алгоритма:
- Вдохи производятся через рот. В это время реаниматор должен закрывать нос пострадавшего, находящегося в бессознательном состоянии, чтобы воздух попадал непосредственно в легкие.
- Во время процедуры важно следить за тем, поднимается ли грудина пострадавшего.
- Объем вдыхаемого воздуха должен составлять примерно 1 литр. В течение одной минуты следует выполнить около 12 вдохов, при этом между ними должен быть перерыв не менее 5 секунд.
Если во время вдоха у пациента наблюдается вздутие живота, это может быть тревожным сигналом, указывающим на попадание воздуха в желудок.
Помощь больному в условиях стационара
После того как пострадавший был доставлен в медицинское учреждение, реанимационные мероприятия продолжаются с применением таких методов, как прямой массаж сердца, дефибрилляция и введение лекарственных средств.
Прямой массаж сердца
Массаж сердечной мышцы осуществляется исключительно в условиях медицинского учреждения. Чаще всего к этому методу прибегают в случае внезапной остановки сердца во время операции. Процесс выполнения данной процедуры описан ниже:
- Врач делает разрез в грудной клетке в области сердца и начинает ритмично сжимать его.
- Это приводит к тому, что кровь начинает поступать в сосуды, что может способствовать восстановлению функции органа.
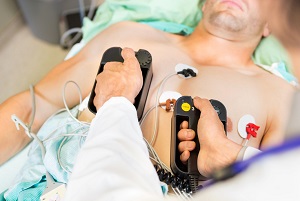
Дефибрилляция
Дефибрилляция представляет собой процесс, в котором используется специализированное устройство — дефибриллятор, позволяющее врачам воздействовать на сердечную мышцу электрическим током. Этот радикальный метод показан при серьезных формах аритмии, таких как суправентрикулярные и желудочковые тахикардии, а также фибрилляция желудочков. Эти состояния могут вызывать критические сбои в кровообращении, что зачастую приводит к угрозе жизни. Однако в случае остановки сердца применение дефибриллятора не будет эффективным. В таких ситуациях применяются иные методы реанимации.
Использование медикаментов
При проведении реанимационных мероприятий врач вводит необходимые лекарства в вену или трахею пациента. Внутримышечные инъекции в этом случае имеют низкую эффективность и применяются крайне редко.
Наиболее часто для спасения жизни человека используются следующие препараты:
- Адреналин – наиболее действенный при остановке сердца;
- Натрия гидрокарбонат – используется для помощи пациентам с гиперкалиемией (высоким уровнем калия) и метаболическим ацидозом.
В зависимости от заболевания и проявляющихся симптомов могут применяться и другие медикаменты. К ним относятся антикоагулянты, средства для снижения и повышения артериального давления, транквилизаторы и другие.
Сердечно-легочная реанимация, согласно современным стандартам, представляет собой набор мероприятий, направленных на восстановление жизненных функций пострадавшего, находящегося в состоянии клинической смерти. К основным действиям в процессе оказания помощи относятся искусственное дыхание и компрессия грудной клетки. После госпитализации врачи принимают решение о необходимых реанимационных действиях в экстренном порядке, исходя из состояния пациента.
Спасение человека, находящегося в состоянии клинической (обратимой) смерти, возможно только благодаря медицинскому вмешательству. У больного есть всего несколько минут до наступления летального исхода, поэтому окружающие должны оказать ему неотложную доврачебную помощь. Сердечно-легочная реанимация (СЛР) в данной ситуации является оптимальным решением. Она включает в себя комплекс мероприятий, направленных на восстановление дыхания и кровообращения. Помощь могут оказать не только профессиональные спасатели, но и обычные люди, находящиеся рядом. Реанимационные мероприятия проводятся при наличии характерных признаков клинической смерти.
Показания
Сердечно-легочная реанимация представляет собой набор первичных методов, направленных на спасение жизни человека. Основателем этой методики считается известный врач Петер Сафар, который первым разработал эффективный алгоритм оказания неотложной помощи пострадавшим, используемый многими современными реаниматологами.
Применение базового комплекса мероприятий по спасению жизни необходимо при наличии клинической картины, характерной для обратимой смерти. Симптомы могут быть как первичными, так и вторичными. К первой группе относятся основные критерии, такие как:
- отсутствие пульса на крупных сосудах (асистолия);
- потеря сознания (кома);
- полное прекращение дыхания (апноэ);
- расширенные зрачки (мидриаз).
Для выявления указанных признаков необходимо провести осмотр пострадавшего:
- Апноэ можно определить по отсутствию движений грудной клетки. Для окончательной проверки следует наклониться к больному и поднести щеку к его рту, чтобы почувствовать выходящий воздух и услышать звуки дыхания.
- Асистолия определяется при пальпации сонной артерии. На других крупных сосудах пульс может быть трудно прощупать, особенно при снижении систолического давления до 60 мм рт. ст. и ниже. Чтобы найти сонную артерию, нужно положить два пальца (указательный и средний) на центр шеи, примерно в 2-3 см от нижней челюсти, и переместить их вправо или влево до ощущения пульса в ямке. Его отсутствие указывает на остановку сердца.
- Мидриаз можно выявить, открыв веки пострадавшего вручную. В норме зрачки должны расширяться в темноте и сужаться при свете. При отсутствии реакции это свидетельствует о серьезной нехватке кислорода для мозговых тканей, вызванной остановкой сердца.
Вторичные признаки могут проявляться в различной степени и помогают подтвердить необходимость проведения сердечно-легочной реанимации. Дополнительные симптомы клинической смерти включают:
- побледнение кожи;
- потерю мышечного тонуса;
- отсутствие рефлексов.
Противопоказания
Сердечно-легочная реанимация базового уровня осуществляется людьми, находящимися рядом с пострадавшим, с целью спасения его жизни. Расширенные меры помощи предоставляются специалистами в области реанимации. Если человек оказался в состоянии обратимой смерти из-за длительного течения заболеваний, истощающих организм и не поддающихся лечению, то эффективность реанимационных мероприятий может быть под сомнением. Обычно это происходит на терминальной стадии онкологических заболеваний, при тяжелой недостаточности внутренних органов и других серьезных недугах.
Не имеет смысла проводить реанимацию, если у пострадавшего имеются повреждения, несовместимые с жизнью, на фоне клинической картины, указывающей на биологическую смерть. Ознакомиться с признаками биологической смерти можно ниже:
- посмертное охлаждение тела;
- появление пятен на коже;
- помутнение и пересыхание роговицы;
- проявление феномена «кошачьего глаза»;
- затвердевание мышечных тканей.
Пересыхание и заметное помутнение роговицы после смерти называют симптомом «плавающей льдинки» из-за его внешнего вида. Этот признак хорошо заметен. Феномен «кошачьего глаза» проявляется при легком нажатии на боковые части глазного яблока, в результате чего зрачок резко сжимается и принимает форму щели.
Скорость охлаждения тела зависит от температуры окружающей среды. В помещении этот процесс происходит медленно (не более 1° в час), тогда как в прохладных условиях охлаждение происходит значительно быстрее.
Трупные пятна возникают в результате перераспределения крови после биологической смерти. Сначала они появляются на шее с той стороны, на которой лежал покойный (спереди на животе, сзади на спине).
Трупное окоченение — это затвердевание мышц после смерти. Этот процесс начинается с челюсти и постепенно охватывает все тело.
Таким образом, проводить сердечно-легочную реанимацию имеет смысл только в случае клинической смерти, не вызванной серьезными дегенеративными изменениями. Биологическая смерть является необратимой и имеет характерные симптомы, поэтому людям, находящимся рядом, достаточно вызвать скорую помощь, чтобы бригада забрала тело.

Правильный порядок проведения
Американская ассоциация, занимающаяся изучением сердечно-сосудистых заболеваний, регулярно предоставляет рекомендации по оказанию более эффективной помощи людям, страдающим от различных патологий. Современные стандарты сердечно-легочной реанимации включают следующие этапы:
- определение симптомов и вызов скорой помощи;
- выполнение сердечно-легочной реанимации с акцентом на непрямой массаж сердца;
- своевременное применение дефибрилляции;
- использование методов интенсивной терапии;
- комплексное лечение асистолии.
Процедура сердечно-легочной реанимации разработана в соответствии с рекомендациями данной ассоциации и разделена на несколько фаз, обозначенных английскими буквами «ABCDE». С ними можно ознакомиться в таблице ниже:
| Наименование | Расшифровка | Значение | Цели |
|---|---|---|---|
| A | Airway | Обеспечение проходимости дыхательных путей | • Применить методику Сафара. • Устранить угрожающие жизни нарушения. |
| B | Breathing | Искусственная вентиляция легких | Провести искусственное дыхание, желательно с использованием мешка Амбу для предотвращения заражения. |
| C | Circulation | Обеспечение кровообращения | Выполнить непрямой массаж сердца. |
| D | Disability | Оценка неврологического статуса | • Оценить вегетативные, двигательные и мозговые функции, а также чувствительность и менингеальный синдром. • Устранить угрожающие жизни сбои. |
| E | Exposure | Оценка внешнего состояния | • Проверить состояние кожи и слизистых оболочек. • Устранить угрожающие жизни нарушения. |
Эти этапы предназначены для медицинских работников. Для обычных людей, находящихся рядом с пострадавшим, достаточно выполнить первые три процедуры до прибытия скорой помощи. Ознакомиться с правильной техникой выполнения можно в данной статье, а также с помощью видео и изображений, доступных в интернете, или проконсультировавшись с врачами.
Для обеспечения безопасности как пострадавшего, так и реаниматора, специалисты разработали ряд рекомендаций, касающихся продолжительности реанимационных мероприятий, места их проведения и других важных аспектов. Ознакомьтесь с ними ниже:
- При оказании первой помощи важно убедиться, что и реаниматор, и пострадавший находятся в безопасной обстановке (вдали от узких мест и проезжей части). Если возможно, лучше переместить пострадавшего в более безопасное и комфортное место.
- Если человек без сознания, следует обратиться за помощью к прохожим или людям, находящимся рядом. Наличие нескольких взрослых помощников ускорит и упростит процесс реанимации. После этого необходимо вызвать скорую помощь, желательно поручив эту задачу одному из участников, чтобы не отвлекаться.
- Проверка пульса может занять много времени, поэтому, если его не удается обнаружить в течение 5 секунд и более, диагноз ставится по другим признакам (отсутствие дыхания и сознания).
- Расширенные зрачки — один из основных признаков остановки сердца, но не стоит тратить на это много времени. Этот симптом достигает максимума лишь ко 2-й минуте, что снижает шансы на спасение.
Время для принятия решения ограничено. Клетки мозга быстро погибают, поэтому сердечно-легочная реанимация должна начинаться незамедлительно. На постановку диагноза «клиническая смерть» отводится не более одной минуты. После этого необходимо следовать стандартной последовательности действий.
Реанимационные процедуры
Обычному человеку, не имеющему медицинского образования, доступны всего три метода, которые могут спасти жизнь пострадавшему. К ним относятся:
- прекардиальный удар;
- непрямой массаж сердца;
- искусственная вентиляция легких.
Для медицинских специалистов доступны более сложные процедуры, такие как дефибрилляция и прямой массаж сердца. Первую из этих процедур может провести бригада врачей, прибывшая на вызов, при наличии необходимого оборудования, в то время как второй метод выполняется только врачами в отделении реанимации. Все перечисленные методы могут комбинироваться с введением лекарственных средств.
Непрямой массаж сердца
Непрямая форма массажа сердца заключается в сжатии грудной клетки. Для его выполнения следует придерживаться следующего алгоритма:
- Уложите пострадавшего на жесткую поверхность, чтобы избежать смещения тела во время массажа.
- Не имеет значения, с какой стороны будет находиться человек, проводящий реанимацию. Важно правильно расположить руки: они должны находиться в центре грудной клетки, в нижней трети.
- Одну руку положите на другую, расположив их на 3-4 см выше мечевидного отростка. Нажим следует осуществлять только ладонями, пальцы не должны касаться груди.
- Компрессию следует выполнять преимущественно за счет веса тела спасателя. У каждого человека он разный, поэтому важно следить за тем, чтобы грудная клетка прогибалась не более чем на 5 см, чтобы избежать переломов.
При проведении процедуры стоит помнить о следующих моментах:
- продолжительность нажатия составляет 0,5 секунды;
- интервал между нажатиями не должен превышать 1 секунды;
- частота движений — около 60 в минуту.
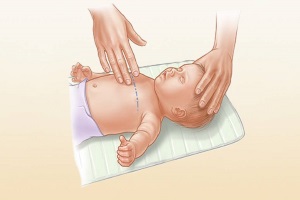
При выполнении сердечного массажа у детей следует учитывать некоторые особенности:
- у новорожденных компрессию выполняйте одним пальцем;
- у грудных детей — двумя пальцами;
- у детей старшего возраста — одной ладонью.
Если массаж окажется эффективным, у пострадавшего появится пульс, кожа станет розовой, а зрачки отреагируют на свет. Важно перевернуть его на бок, чтобы предотвратить западение языка или удушение рвотными массами.
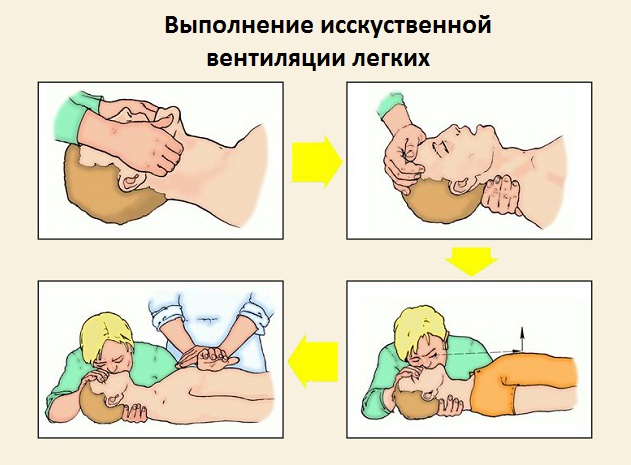
Искусственная вентиляция легких
Перед началом основной части процедуры необходимо протестировать метод Сафара. Он выполняется следующим образом:
- Сначала пострадавшего следует уложить на спину и запрокинуть его голову назад. Для достижения наилучшего результата одну руку нужно разместить под шеей, а другую – на лбу потерпевшего.
- Затем откройте рот больного и сделайте пробный вдох. Если это не даст результата, выдвиньте нижнюю челюсть вперед и вниз. Если в ротовой полости находятся предметы, которые могут блокировать дыхательные пути, их следует удалить с помощью доступных средств (например, платка или салфетки).
Если попытки не увенчались успехом, необходимо немедленно перейти к искусственной вентиляции легких. Без использования специальных устройств она осуществляется по следующей инструкции:
- Спасатель должен вдыхать воздух в рот пострадавшего, закрывая ему ноздри для создания герметичности.
- Положительным признаком будет расширение грудной клетки и ее последующее сжатие.
- Следует насторожиться, если во время процедуры увеличивается надчревная область, что может указывать на попадание воздуха в желудок. Это может привести к тому, что его содержимое поднимется и заблокирует дыхательные пути.
- Объем вдыхаемого воздуха должен составлять примерно 1 литр. В минуту рекомендуется выполнять 12 вдохов с интервалом в 5 секунд.
Чтобы избежать заражения как спасателя, так и пациента, желательно проводить процедуру через маску или с использованием специальных устройств. Эффективность можно повысить, сочетая вентиляцию с непрямым массажем сердца:
- Если реанимационные мероприятия проводятся в одиночку, следует делать 15 нажатий на грудину, а затем 2 вдоха воздуха в рот пострадавшего.
- Если в процессе участвуют двое, то после каждых 5 нажатий выполняется одно вдувание воздуха.
Медикаментозная терапия
Введение специальных медикаментов осуществляется врачами либо внутривенно, либо непосредственно в трахею. Внутримышечные инъекции не применяются из-за их низкой эффективности. В основном используются следующие препараты:
- «Адреналин» является ключевым средством при асистолии, так как он активирует сердце, стимулируя миокард.
- «Атропин» относится к группе блокаторов М-холинорецепторов. Этот препарат способствует высвобождению катехоламинов из надпочечников, что особенно важно при остановке сердца и выраженной брадикардии.
- «Гидрокарбонат натрия» применяется в случаях, когда асистолия вызвана гиперкалиемией (повышенным уровнем калия) и метаболическим ацидозом (нарушением кислотно-щелочного баланса), особенно если реанимация затягивается более чем на 15 минут.
Другие медикаменты, включая антиаритмические средства, используются в зависимости от ситуации. После стабилизации состояния пациента его еще некоторое время наблюдают в реанимационном отделении.
Таким образом, сердечно-легочная реанимация представляет собой комплекс мероприятий, направленных на выход из состояния клинической смерти. К основным методам оказания помощи относятся искусственное дыхание и непрямой массаж сердца, которые может выполнить любой человек с минимальной подготовкой.
В октябрьском номере журнала «Resuscitation» за 2015 год были опубликованы новые рекомендации Европейского совета по реанимации (ERC-2015), в которых внесены изменения в алгоритм сердечно-легочной и церебральной реанимации (СЛЦР), представленные в данном обзоре.
Частота внезапной смерти в Европе составляет от 55 до 113 случаев на 100 000 человек в год, что в сумме составляет от 350 до 700 тысяч случаев ежегодно. Основные принципы организации помощи основываются на «цепочке выживания», которая включает раннее распознавание остановки кровообращения и уведомление соответствующих служб, быстрое начало СЛР, раннюю дефибрилляцию и специализированную помощь на начальном этапе после реанимации.
Первичным механизмом остановки кровообращения в 20-50 % случаев является фибрилляция желудочков (ФЖ). С момента широкого внедрения в США и Европе автоматических наружных дефибрилляторов (AED) частота ФЖ как первичного механизма остановки кровообращения при внезапной смерти возросла до 76 %.
Этот факт подчеркивает необходимость создания условий для проведения ранней дефибрилляции в местах большого скопления людей, таких как торговые центры, концертные залы, вокзалы и аэропорты, где она показала свою высокую эффективность.
Важно отметить, что первым шагом в этом направлении должно стать создание эффективной службы скорой медицинской помощи и обучение врачей и фельдшеров навыкам СЛР, а также оснащение всех автомобилей скорой помощи автоматическими дефибрилляторами.
Поскольку наилучшие результаты СЛР с хорошими неврологическими исходами достигаются, согласно мировой статистике, именно на догоспитальном этапе, следующим шагом является подготовка диспетчеров службы скорой помощи, которые смогут консультировать обращающихся за помощью и обучать непрофессионалов проведению СЛР до прибытия бригады, как это уже реализовано в других странах.
Современный комплекс СЛР (А — airway, В — breathing, С — circulation) с рекомендаций ERC-2010 был модифицирован в алгоритм С-А-В, поэтому первым этапом после диагностики остановки кровообращения является немедленное начало компрессий грудной клетки, а затем восстановление проходимости дыхательных путей и искусственное дыхание.
Согласно новым рекомендациям, акцент при обучении непрофессионалов должен быть сделан на таких признаках критического состояния, как отсутствие сознания и нарушение внешнего дыхания, которые служат маркерами остановки кровообращения. При этом стоит отметить, что агональное дыхание (гаспинг) наблюдается в первые минуты остановки кровообращения у 40 % пациентов и связано с более высоким уровнем выживаемости.

Стадия элементарного поддержания жизни (BASIC LIFE SUPPORT — BLS)
С. Искусственное поддержание кровообращения
Компрессия грудной клетки. Ключевой проблемой при искусственном поддержании кровообращения является крайне низкий уровень сердечного выброса, который составляет менее 30% от нормы, возникающий при компрессии грудной клетки.
Правильно выполненная компрессия позволяет поддерживать систолическое артериальное давление в пределах 60-80 мм рт. ст., в то время как диастолическое давление редко превышает 40 мм рт. ст. Это приводит к снижению мозгового (30-60% от нормы) и коронарного (5-20% от нормы) кровотока.
Во время компрессии грудной клетки коронарное перфузионное давление увеличивается постепенно, и с каждой необходимой паузой для проведения дыхания рот в рот оно быстро снижается. Для достижения максимального уровня системной гемодинамики требуется минимум 20 компрессий. Исследования показали, что оптимальное соотношение компрессий и дыханий составляет 30:2.
Исследование, проведенное на интубированных пациентах, показало, что при правильной компрессии грудной клетки дыхательный объем составляет всего 40 мл, что недостаточно для полноценной вентиляции.
Это объясняет, почему в новые рекомендации не была включена так называемая безвентиляционная сердечно-легочная реанимация (СЛР), и по-прежнему рекомендуется обучать непрофессионалов стандартному комплексу СЛР, который включает компрессию грудной клетки и искусственное дыхание рот в рот. Однако, если реаниматор не умеет или не хочет проводить искусственное дыхание, ему достаточно выполнять только компрессию грудной клетки.
В новых рекомендациях ERC-2015 изменена частота компрессий, которая теперь должна составлять 100-120 в минуту, а глубина компрессий должна быть не менее 5 см и не более 6 см.
Исследование, проведенное среди 9136 пациентов, показало, что глубина компрессии в диапазоне 4-5,5 см связана с наилучшей выживаемостью. Глубина более 6 см была связана с увеличением числа осложнений. В исследовании 13 469 пациентов с остановкой кровообращения сравнивались различные варианты частоты компрессий грудной клетки (>140/мин, 120-139/мин, 180 с, которые оказались неэффективными).
Оценка ритма и пульса не должна превышать 10 секунд. Если на ЭКГ сохраняется фибрилляция желудочков или желудочковая тахикардия без пульса, необходимо провести повторный разряд дефибрилляции и продолжить компрессию грудной клетки и компоненты СЛР в течение 2 минут.
Если синусовый ритм восстанавливается по данным ЭКГ-мониторинга, но пульс отсутствует, необходимо немедленно продолжить компрессию грудной клетки в течение 2 минут, после чего снова оценить ритм и пульс: разряд СЛР в течение 2 минут -> оценка ритма/пульса -> разряд СЛР в течение 2 минут.
Монофазная дефибрилляция больше не рассматривается, так как дефибрилляторы такого типа не производятся, а принцип, реализованный в старых моделях, оказался малоэффективным и приводит к значительным повреждениям миокарда после дефибрилляции.
Исследования показали, что бифазная дефибрилляция, использующая меньшую энергию, значительно более эффективна и вызывает меньше повреждений и постреанимационной дисфункции миокарда по сравнению с эквивалентной энергией монофазного импульса.
Начальный уровень энергии для бифазных дефибрилляторов должен составлять 150 Дж, с последующим увеличением энергии при повторных разрядах. Важно следовать рекомендациям производителей бифазных дефибрилляторов.
При проведении электрической дефибрилляции необходимо соблюдать три основных условия: правильное расположение электродов (один справа по парастернальной линии ниже ключицы, другой слева по среднеподмышечной линии в проекции верхушки сердца).
Для стандартных электродов (неадгезивных) в момент нанесения разряда необходимо обеспечить силу приложения на электроды в пределах 8 кг и обязательно использовать специальный электропроводный гель или, в его отсутствие, прокладки, смоченные токопроводящим раствором. Использование сухих электродов недопустимо, так как это значительно снижает эффективность дефибрилляции и может вызвать ожоги кожи.
В новых рекомендациях акцентируется внимание на предпочтительном использовании адгезивных (самоклеящихся) электродов по сравнению со стандартными, так как их использование более удобно, освобождает руки и минимизирует паузы перед проведением дефибрилляции. Все современные модели дефибрилляторов комплектуются как стандартными, так и самоклеящимися электродами.
Во время дефибрилляции никто из участников реанимации не должен касаться пациента или его кровати.
Если у пациента установлен имплантированный электрокардиостимулятор, электроды дефибриллятора должны располагаться на расстоянии не менее 8 см от него. В этом случае также рекомендуется использовать переднезаднее расположение электродов.
Важно отметить, что при фибрилляции желудочков или желудочковой тахикардии без пульса 1 мг адреналина и 300 мг амиодарона внутривенно следует вводить только после третьего неэффективного разряда электрической дефибрилляции. В дальнейшем, при продолжающейся фибрилляции желудочков, адреналин вводится каждые 3-5 минут на протяжении всего периода СЛР. Амиодарон повторно вводится в дозе 150 мг после пятого неэффективного разряда дефибрилляции.
Мониторинг во время проведения СЛР
В новых рекомендациях особое внимание уделяется мониторингу, который позволяет оценить качество и эффективность реанимационных мероприятий. В этой связи предложен ряд технологий для применения в процессе сердечно-легочной реанимации (СЛР).
Использование датчика, который оценивает качество компрессии грудной клетки по частоте и глубине, а также вентиляции по частоте и объему. Эта технология внедрена в современные дефибрилляторы и представляет собой устройство, размещаемое на грудной клетке пациента, на которое осуществляется компрессия во время СЛР. На кардиомониторе дефибриллятора отображаются параметры компрессии и вентиляции, а также предоставляется обратная связь с голосовыми подсказками о правильности выполнения реанимационных мероприятий. Данное устройство помогает контролировать оптимальную глубину (не менее 5 и не более 6 см) и частоту компрессий, предотвращая гипервентиляцию.
Капнографический датчик, который также может быть частью дефибриллятора. Капнография во время СЛР позволяет подтвердить правильное положение эндотрахеальной трубки, оценить качество проводимой реанимации и служит ранним индикатором восстановления самостоятельного гемодинамически эффективного кровообращения.
Ультразвуковое исследование в процессе СЛР помогает выявить потенциально обратимые причины остановки кровообращения в соответствии с алгоритмом «четыре Г — четыре Т» (тампонада сердца, тромбоэмболия легочной артерии, пневмоторакс), а также позволяет идентифицировать псевдоэлектрическую активность без пульса.
Потенциально обратимые причины СЛР
Увеличить шансы на успешное завершение сердечно-легочной реанимации (СЛР) при электрической активности без пульса (ЭАБП) или асистолии (так же как и при рефрактерной фибрилляции желудочков или желудочковой тахикардии) возможно лишь в том случае, если существуют потенциально обратимые причины остановки кровообращения, которые можно лечить. Эти причины можно представить в виде универсального алгоритма, известного как «четыре Г — четыре Т».
Прекращение реанимационных мероприятий
Сердечно-легочную реанимацию (СЛР) следует проводить до тех пор, пока на электрокардиограмме наблюдается фибрилляция желудочков. Это связано с тем, что в таком состоянии сохраняется минимальный уровень метаболизма в миокарде, что дает шанс на восстановление самостоятельного кровообращения.
Если происходит остановка кровообращения по типу ЭАБП или асистолии, и отсутствуют обратимые причины (согласно алгоритму «четыре Г — четыре Т»), СЛР продолжается в течение 30 минут. Если за это время не удается достичь эффекта, реанимационные мероприятия прекращаются.
СЛР может проводиться более 30 минут в случаях, таких как гипотермия, утопление в холодной воде или передозировка медикаментов.
Время завершения реанимационных действий фиксируется как момент смерти пациента.
Экстракорпоральное поддержание жизни. Исследования в этой области открывают новые горизонты для систем экстренной перфузионной реанимации (EPR — Emergency Perfusion Resuscitation). Эти системы представляют собой переносные устройства искусственного кровообращения, которые обеспечивают экстракорпоральное поддержание кровообращения у пациентов в состоянии клинической смерти, когда стандартные методы СЛР не дают результата, но есть возможность воздействия на обратимую причину с помощью специфических терапевтических подходов.
К потенциально обратимым причинам, для которых рекомендуется использование EPR, относятся:
- острый коронарный тромбоз — для выполнения чрескожного коронарного вмешательства (ЧКВ),
- массивная тромбоэмболия легочной артерии — для проведения тромбэктомии,
- тяжелое общее переохлаждение — для экстракорпорального согревания пациента.
Важно отметить, что указанные устройства могут не только обеспечивать экстракорпоральное согревание, но и способствовать индукции терапевтической гипотермии.
Стадия длительного поддержания жизни
В Великобритании было проведено эпидемиологическое исследование, в котором участвовали 24 132 пациента, прошедших реанимацию. Уровень смертности в постреанимационный период составил 71%. При этом стоит отметить, что среди выживших лишь 15-20% быстро восстановили нормальный уровень сознания, в то время как остальные 80% столкнулись с постреанимационной болезнью (ПРБ).
Смерть в постреанимационный период может быть вызвана следующими факторами: 1/3 случаев связана с кардиальными проблемами (наибольший риск наблюдается в первые 24 часа после реанимации), 1/3 — с дисфункцией различных экстрацеребральных органов, и 1/3 — с неврологическими нарушениями (которые становятся причиной смерти в более поздние сроки ПРБ).
В 1972 году в первом выпуске международного журнала «Resuscitation», основанного в том же году, была опубликована работа В.А. Негевского под названием «Второй шаг в реанимации — лечение постреанимационной болезни», в которой он впервые ввел понятие постреанимационной болезни. Несмотря на то что в 2008 году термин «постреанимационная болезнь» был заменен на «постреанимационный синдром» в результате международного консенсуса, в 2012 году в журнале «Resuscitation» была переиздана классическая работа Негевского в знак уважения к его вкладу.
По словам В.А. Негевского, «постреанимационная болезнь характеризуется своей уникальной этиологией — неразрывным сочетанием глобальной ишемии с реоксигенацией и реперфузией. Реоксигенация и реперфузия после остановки кровообращения не только устраняют последствия первичного патологического воздействия, но и запускают каскад новых патологических изменений. Важно отметить, что причиной этих изменений является не сама глобальная ишемия, а ее сочетание с реоксигенацией и реперфузией».
ПРБ представляет собой совокупность патофизиологических процессов, включающих четыре ключевых компонента:
- повреждение головного мозга после реанимации;
- миокардиальную дисфункцию после реанимации;
- системные ишемически-реперфузионные реакции;
- устойчивую сопутствующую патологию.
Распространенность постреанимационного повреждения головного мозга объясняется сложностью его морфологической структуры, выполняемыми функциями и низкой толерантностью к ишемии и гипоксии. Нейроны являются наиболее чувствительными к уровню кислорода и глюкозы в организме. Максимальный период клинической смерти (т.е. аноксии), при котором возможно выживание нейронов, составляет не более 5 минут в условиях нормотермии.
Нейрональное повреждение при ПРБ имеет многофакторный характер и начинается в момент остановки кровообращения, продолжается в процессе сердечно-легочной реанимации (СЛР) и продолжается в период восстановления самостоятельного кровообращения.
-
Период ишемии — аноксии в момент отсутствия кровообращения во время клинической смерти (no-flow).
-
Период гипоперфузии — гипоксии при искусственном поддержании кровообращения в процессе СЛР (low-flow), так как максимальный уровень сердечного выброса достигает лишь 25% от исходного.
-
Период реперфузии, состоящий из последовательно развивающихся фаз: no-reflow, затем фаза гиперемии и последующая глобальная и мультифокальная гипоперфузия.
В постреанимационный период выделяют следующие стадии нарушения перфузии головного мозга после восстановления самостоятельного кровообращения:
-
Начальная стадия мультифокального отсутствия реперфузии (феномен no-reflow).
-
Стадия транзиторной глобальной гиперемии — возникает на 5-40-й минуте после восстановления спонтанного кровообращения. Механизм ее развития связан с вазодилатацией сосудов головного мозга из-за повышения внутриклеточной концентрации Na+ и аденозина, а также снижения внутриклеточного pH и уровня Са2+. Длительность ишемии головного мозга определяет продолжительность стадии гиперемии, которая, в свою очередь, проявляется гетерогенно в различных областях головного мозга, что приводит к снижению перфузии и отеку астроцитов.
-
Стадия пролонгированной глобальной и мультифокальной гипоперфузии — развивается в течение 2-12 часов после реанимации. Скорость церебрального метаболизма глюкозы снижается до 50% от исходного уровня, однако общее потребление кислорода мозгом может вернуться к нормальному (или даже более высокому) уровню по сравнению с состоянием до остановки кровообращения. Церебральное венозное Р02 может находиться на критически низком уровне (менее 20 мм рт. ст.), что указывает на нарушение доставки и потребления кислорода. Причинами этого являются вазоспазм, отек, сладжирование эритроцитов и чрезмерная продукция эндотелиинов.
Эта стадия может развиваться в нескольких направлениях:
- Нормализация церебрального кровотока и потребления кислорода тканями мозга с последующим восстановлением сознания.
- Поддержание персистирующей комы, когда как общий мозговой кровоток, так и потребление кислорода остаются на низком уровне.
- Повторное развитие гиперемии головного мозга, ассоциированное со снижением потребления кислорода и гибелью нейронов.
Прогностическая оценка состояния в постреанимационном периоде
Коматозное состояние, продолжающееся 48 часов и более, является предвестником неблагоприятного неврологического исхода. Если через 72 часа после остановки кровообращения наблюдается неврологический дефицит при температуре 37 °С, это вызывает серьезные опасения. По данным ряда исследований, повышение температуры тела выше 39 °С в первые 72 часа значительно увеличивает вероятность наступления смерти мозга.
Недавние рекомендации претерпели изменения в отношении целевого температурного контроля у пациентов, переживших остановку кровообращения. Всем пациентам в коматозном состоянии, перенесшим эту ситуацию, необходимо поддерживать температуру тела в пределах 32—36 °С.
Современные рекомендации акцентируют внимание на поддержании нормальной температуры и предотвращении гипертермии, особенно в течение первых 24 часов после реанимации. В то же время, использование терапевтической гипотермии с применением как неинвазивных, так и инвазивных методов для снижения температуры до 32-34 °С на протяжении 12—24 часов может быть эффективно для ряда пациентов.
Температурному менеджменту посвящено предыдущее исследование. Также было отмечено, что применение терапевтической гипотермии на догоспитальном этапе у пациентов, переживших клиническую смерть, связано с множеством осложнений и в настоящее время не рекомендуется.
Фармакологические методы нейропротекции в постреанимационный период пока не имеют достаточного научного обоснования. В связи с этим наиболее многообещающим направлением нейропротекции считается сочетание терапевтической гипотермии и инертного газа ксенона, что является предметом множества текущих исследований.
В заключение, мы подчеркиваем важность внедрения современных протоколов сердечно-легочной реанимации в клиническую практику медицинских учреждений и обучения медицинского персонала на их основе, а также стандартизированного протокола интенсивной терапии в постреанимационный период с учетом местных условий и возможностей.
Обучение и подготовка к оказанию первой помощи
Первым шагом в обучении является ознакомление с основами анатомии и физиологии сердечно-сосудистой и дыхательной систем. Это знание позволяет лучше понять, что происходит с организмом в момент остановки сердца или дыхания, а также осознать важность быстрого реагирования.
Следующий этап — это изучение алгоритма оказания первой помощи, который включает в себя следующие ключевые моменты:
- Оценка ситуации: Перед началом реанимации необходимо убедиться в безопасности окружающей среды. Убедитесь, что место происшествия безопасно для вас и пострадавшего.
- Проверка сознания: Осторожно потрясите пострадавшего за плечо и громко спросите, как он себя чувствует. Если он не реагирует, переходите к следующему шагу.
- Вызов скорой помощи: Если пострадавший не реагирует, немедленно позвоните в службу экстренной помощи. Важно сообщить оператору о состоянии пострадавшего и местоположении.
- Проверка дыхания: Убедитесь, что пострадавший не дышит. Для этого наклонитесь к его лицу, слушайте и смотрите на его грудную клетку в течение 10 секунд.
- Начало сердечно-легочной реанимации: Если дыхание отсутствует, начните СЛР. Сначала выполните 30 компрессий грудной клетки, затем 2 искусственных вдоха. Компрессии должны выполняться с частотой 100-120 в минуту и на глубину около 5-6 см.
Обучение также включает в себя практические занятия, где участники могут отработать навыки на манекенах. Это позволяет развить мышечную память и уверенность в своих действиях. Важно, чтобы обучение проводилось квалифицированными инструкторами, которые могут дать обратную связь и исправить ошибки.
Кроме того, необходимо периодически обновлять свои знания и навыки, так как рекомендации по оказанию первой помощи могут изменяться. Регулярное участие в курсах и тренингах поможет поддерживать уверенность и готовность к действиям в экстренных ситуациях.
Обучение первой помощи не только спасает жизни, но и способствует формированию культуры заботы о здоровье в обществе. Каждый человек, обладая необходимыми знаниями и навыками, может стать первым помощником в критической ситуации, что делает обучение первой помощи важным элементом общественного здоровья.
Роль свидетелей и окружающих в процессе реанимации
Свидетели и окружающие играют критически важную роль в процессе сердечно-легочной реанимации (СЛР). Их действия могут существенно повлиять на исход ситуации, особенно в первые минуты после остановки сердца, когда каждая секунда имеет значение. Важно понимать, что даже если у свидетелей нет медицинского образования, они могут оказать значительную помощь, следуя простым инструкциям.
Первым шагом для свидетелей является оценка состояния пострадавшего. Если человек не реагирует и не дышит нормально, необходимо немедленно вызвать службу экстренной помощи. Важно не терять время на сомнения, так как быстрая реакция может спасти жизнь.
После вызова скорой помощи свидетели должны начать выполнять СЛР. Если рядом есть несколько человек, важно организовать действия так, чтобы один из них занимался вызовом помощи, а другие — реанимацией. Это позволит избежать путаницы и повысит эффективность оказания помощи.
Если свидетели не уверены в своих силах или не знают, как правильно выполнять СЛР, многие службы экстренной помощи предлагают инструкции по телефону. Окружающие могут следовать указаниям оператора, который будет направлять их в процессе реанимации. Это подчеркивает важность коммуникации и готовности к действиям в экстренной ситуации.
Кроме того, свидетели должны быть готовы к тому, что им может понадобиться использовать автоматический внешний дефибриллятор (АВД), если он доступен. АВД — это устройство, которое может анализировать сердечный ритм и при необходимости выдавать электрический шок для восстановления нормального сердечного ритма. Современные дефибрилляторы имеют голосовые подсказки, что делает их использование доступным даже для людей без медицинского образования.
Важно отметить, что даже если реанимация не приводит к успешному результату, действия свидетелей все равно имеют значение. Они могут поддерживать жизнь до прибытия профессионалов, что увеличивает шансы на выживание пострадавшего. Кроме того, активное участие окружающих может создать атмосферу поддержки и уверенности, что также важно для морального состояния свидетелей и пострадавшего.
В заключение, роль свидетелей и окружающих в процессе реанимации невозможно переоценить. Их быстрая реакция, готовность действовать и следовать инструкциям могут стать решающим фактором в спасении жизни человека. Обучение основам СЛР и знание алгоритма действий в экстренной ситуации должны стать частью общей культуры безопасности и заботы о здоровье в обществе.
Психологическая поддержка для пострадавшего и его близких
Психологическая поддержка является важным аспектом оказания помощи пострадавшему и его близким в ситуации, связанной с сердечно-легочной реанимацией (СЛР). Стрессовые ситуации, такие как остановка сердца или другие критические состояния, могут вызывать у людей сильные эмоциональные реакции, включая страх, тревогу и панику. Поэтому важно не только физическое, но и психологическое сопровождение в процессе реанимации и после нее.
Первоначально, когда происходит инцидент, важно обеспечить пострадавшему и его близким чувство безопасности. Это может включать в себя объяснение происходящего, что именно делается и почему. Если вы являетесь свидетелем или участником, постарайтесь говорить с пострадавшим, если он в сознании, поддерживая его морально и уверяя, что помощь уже в пути.
Для близких людей, находящихся рядом с пострадавшим, важно предоставить информацию о том, что происходит. Это может помочь снизить уровень тревожности и страха. Объясните, что реанимационные мероприятия могут занять некоторое время, и что это нормальная практика. Убедитесь, что они понимают, что медицинские работники делают все возможное для спасения жизни.
После оказания первой помощи и стабилизации состояния пострадавшего, психологическая поддержка должна продолжаться. Важно, чтобы близкие могли выразить свои чувства и переживания. Это может быть сделано через открытые разговоры, поддержку со стороны друзей и семьи, а также, при необходимости, через профессиональную помощь психологов или психотерапевтов.
Также стоит учитывать, что пострадавший может испытывать посттравматический стресс, даже если он выжил. Поэтому важно следить за его эмоциональным состоянием и при необходимости обращаться за помощью к специалистам. Психологическая поддержка может включать в себя различные методы, такие как когнитивно-поведенческая терапия, арт-терапия или групповые занятия, где люди могут делиться своим опытом и получать поддержку от других.
В заключение, психологическая поддержка является неотъемлемой частью процесса оказания помощи при сердечно-легочной реанимации. Она помогает не только пострадавшему, но и его близким справиться с эмоциональными последствиями кризисной ситуации, что в свою очередь способствует более успешному восстановлению и адаптации к новым условиям жизни.