Инфаркт миокарда — серьезное заболевание сердечно-сосудистой системы, требующее неотложной помощи и эффективного лечения. Операция стентирования, ключевой метод восстановления кровотока, играет важную роль в спасении жизни и предотвращении осложнений. В статье рассмотрим процесс стентирования, его показания, преимущества, риски и значение в лечении инфаркта миокарда. Эта информация будет полезна как медицинским специалистам, так и широкой аудитории, стремящейся понять методы борьбы с этой патологией.
Что такое стентирование?
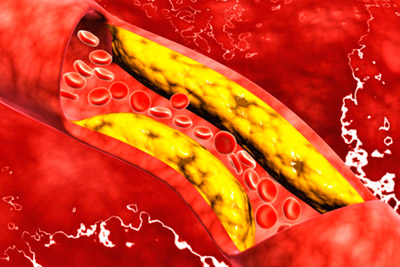
Атеросклеротические отложения на стенках артерий являются причиной множества заболеваний сердечно-сосудистой системы и могут спровоцировать инфаркт миокарда. Эти бляшки, образуясь на стенках сосудов, сужают их просвет, что может привести к полному перекрытию и ишемии тканей. В результате кровь не может поступать в определенные области, и, если это касается сердца, нехватка кислорода в какой-либо части органа вызывает некроз его клеток, что и называется инфарктом миокарда.
Недостаток питательных веществ в сердце часто наблюдается у людей в условиях сильного стресса или при чрезмерной физической нагрузке, что проявляется в виде интенсивной боли за грудиной — это состояние известно как стенокардия. Данная симптоматика свидетельствует о недостаточном кровообращении в мышечной ткани сердца в зоне ишемического поражения. Если в этот момент принять сосудорасширяющее средство, состояние может улучшиться, однако полностью восстановить нормальную работу сердца не удастся, проблема останется.
Хотя чаще всего такая патология затрагивает пожилых людей, молодые также находятся в группе риска. Стентирование при инфаркте миокарда проводится многим пациентам, так как эта процедура восстанавливает проходимость пораженного сосуда и нормализует кровоток к сердцу. Существуют и другие эффективные методы для стабилизации кровообращения, одним из которых является тромболизис. Эта терапия основана на использовании специальных препаратов, позволяющих разрушить тромб, находящийся внутри сосуда.
Атеросклеротическое отложение на стенке артерии (тромб), являющееся основной причиной ишемии, может повреждаться, что приводит к перекрытию просвета сосуда. В результате кровоснабжение определенной области прекращается, и клетки сердечной мышцы начинают погибать. Период от момента закрытия прохода для крови до полного отмирания волокон составляет около 7-8 часов, что и приводит к инфаркту миокарда.
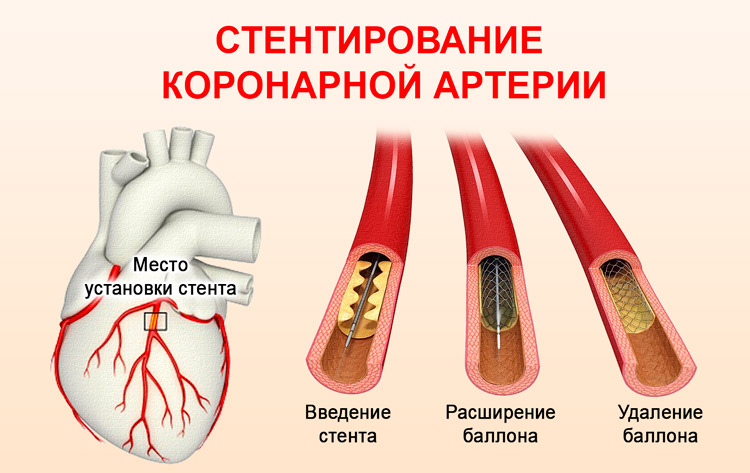
Стентирование коронарной артерии стало значительным достижением медицины в лечении сердечно-сосудистых заболеваний. Во время операции врач устанавливает в просвет сосуда специальное устройство — стент, которое обеспечивает стабильное движение крови, поддерживая нормальную ширину артерии. Для этого используется баллон, который раздувается, расширяя просвет.
Существует множество моделей стентов, и их разнообразие постоянно увеличивается и улучшается.
Показаниями к операции являются:
- Трансмуральный инфаркт в тяжелой форме;
- Часто диагностируемые предынфарктные состояния;
- Высокий риск летального исхода;
- Серьезные приступы стенокардии;
- Поддержка шунта, который сужен в коронарной артерии.
Выбор модели стента осуществляется врачом, однако пациенты часто ориентируются на стоимость, выбирая более доступные варианты. В случае острого или обширного инфаркта времени на обсуждение мало, и необходимо принимать решение быстро.
Врачи единодушно подчеркивают важность стентирования как одного из наиболее эффективных методов лечения инфаркта миокарда. Эта процедура позволяет быстро восстановить кровоток в заблокированных коронарных артериях, что критически важно для минимизации повреждений сердечной мышцы. Специалисты отмечают, что стентирование значительно снижает риск повторного инфаркта и улучшает качество жизни пациентов.
Кроме того, врачи акцентируют внимание на необходимости своевременной диагностики и обращения за медицинской помощью. Чем раньше будет проведена операция, тем выше шансы на успешное восстановление. Однако важно помнить, что стентирование не является панацеей. Врачи рекомендуют сочетать эту процедуру с изменениями в образе жизни и медикаментозной терапией для достижения наилучших результатов в долгосрочной перспективе.
Разновидности стентов
Стенты изготавливаются на основе баллонов, что позволяет сохранить компактные размеры конструкции. В нераскрытом состоянии они имеют небольшие габариты и легко помещаются в артериальное русло, после чего расширяются. В раскрытом виде стент остается на месте навсегда. В настоящее время врачи применяют разнообразные модели этих устройств, которые отличаются друг от друга определенными характеристиками.
Все стенты совместимы с человеческими тканями, обладают высокой упругостью и гибкостью, что необходимо для длительной поддержки стенок сосудов. Кроме того, материал, из которого изготовлены конструкции, всегда рентгеноконтрастный, что является обязательным требованием для подобных устройств, позволяющим проводить регулярный мониторинг системы. Стенты имеют вид сеточек трубчатой формы и чаще всего изготавливаются из кобальтового сплава.
В настоящее время особенно популярны стенты, покрытые медикаментозными средствами, которые не только расширяют просвет артерии, но и оказывают терапевтический эффект, что улучшает прогноз заболевания и качество жизни пациента. После установки такой конструкции в кровоток пациента будет постепенно выделяться определенный препарат в течение нескольких месяцев. Это лекарство помогает предотвратить увеличение размеров атеросклеротических бляшек и тормозит интенсивный рост интимы (внутренней оболочки сосуда).
На фотографиях стентов можно подробно рассмотреть эти устройства, которые устанавливаются пациентам, увидеть их компактные размеры и изучить процесс установки на сердце при инфаркте. Покрытие медикаментами считается значительным достижением в медицине, так как этот метод позволяет снизить риск осложнений, особенно рестеноза, продлить срок службы устройства и предотвратить другие отдаленные последствия.
Виды лекарств, используемых для покрытия стента:
- Иммуносупрессивные препараты («Зотаролимус» или «Дексаметазон»).
- Средства, способствующие ускорению репарации («17-бета-эстрадиол» и ингибиторы КоА-редуктазы).
- Препараты, предотвращающие свертывание крови («Гирудин», «Гепарин»).
- Противоопухолевые медикаменты («Паклитаксел» или «Актиномицин D»).
Как показывает практика, наиболее эффективными стентами, способными предотвратить некоторые осложнения, являются конструкции, покрытые иммуносупрессивными и противоопухолевыми препаратами. Исследователи продолжают совершенствовать и изучать именно эти модели устройств.

| Аспект | Описание | Важность для пациента |
|---|---|---|
| Показания к стентированию | Острый инфаркт миокарда с подъемом сегмента ST (STEMI), нестабильная стенокардия, инфаркт миокарда без подъема сегмента ST (NSTEMI) с высоким риском. | Жизненно важно для восстановления кровотока и спасения сердечной мышцы. |
| Цель процедуры | Восстановление проходимости суженной или закупоренной коронарной артерии путем установки стента. | Предотвращение дальнейшего повреждения миокарда, снижение риска осложнений и улучшение прогноза. |
| Типы стентов | Металлические стенты без лекарственного покрытия (BMS), стенты с лекарственным покрытием (DES), биорассасывающиеся стенты (BRS). | Выбор типа стента зависит от индивидуальных особенностей пациента и клинической ситуации, влияет на риск рестеноза. |
| Подготовка к процедуре | Анализы крови, ЭКГ, эхокардиография, коронарография (если не проводилась ранее), отмена некоторых препаратов. | Обеспечивает безопасность процедуры и минимизирует риски осложнений. |
| Ход процедуры | Введение катетера через артерию (обычно бедренную или лучевую), достижение коронарной артерии, раздувание баллона, установка стента. | Процедура проводится под местной анестезией, обычно занимает 30-90 минут. |
| Послеоперационный период | Наблюдение в стационаре, прием антитромбоцитарных препаратов (двойная антитромбоцитарная терапия — DAPT), реабилитация. | Предотвращение тромбоза стента, восстановление физической активности, изменение образа жизни. |
| Возможные осложнения | Кровотечение в месте пункции, тромбоз стента, рестеноз, аритмии, почечная недостаточность (редко). | Важно знать о возможных рисках и своевременно обращаться за медицинской помощью при появлении симптомов. |
| Прогноз | Значительное улучшение качества жизни, снижение риска повторных инфарктов и сердечной недостаточности при соблюдении рекомендаций. | Долгосрочный успех зависит от приверженности пациента к лечению и изменению образа жизни. |
| Реабилитация | Дозированные физические нагрузки, диета, отказ от курения, контроль артериального давления и уровня холестерина. | Необходима для полного восстановления, укрепления сердечно-сосудистой системы и предотвращения рецидивов. |
Как проходит операция
Для выполнения процедуры стентирования кардиохирург начинает с введения специального катетера в артерию, расположенную на бедре пациента. Передняя часть этого катетера напоминает овальный баллон. На катетер устанавливается стент таким образом, чтобы его можно было точно разместить в нужной области без риска смещения во время манипуляций. Катетер продвигается к коронарной артерии и аккуратно проходит в зону сужения сосуда. Как только система оказывается в проблемной области, баллон расширяется до необходимого размера, что позволяет вдавить атеросклеротические бляшки в стенки артерий. После завершения этих действий хирург извлекает катетер вместе с баллонной частью.
Важно отметить, что стентирование не предотвращает дальнейшее образование атеросклеротических бляшек и не снижает риск летального исхода от сосудистых заболеваний.
Пациентам необходимо на протяжении всей жизни принимать лекарства, назначенные лечащим врачом.
Препараты, способствующие снижению всасывания плохого холестерина:
- «Колестир»;
- «Мисклерон»;
- «Атромидин»;
- «Метионин Холин»;
- «Холистирамин»;
- «Цетамифен» и другие.
Средняя продолжительность операции составляет не более трех часов. Все действия врача проводятся под местной анестезией и контролируются высокоточным оборудованием. Кроме анестезии, хирурги применяют дополнительные медикаменты для предотвращения образования тромбов. После операции пациент должен оставаться в стационаре еще в течение 7 дней.
https://youtube.com/watch?v=XlN27qUhTWM
Реабилитационный период
После того как пациент выписывается из больницы, врач предоставляет ему рекомендации по поводу приема медикаментов и образа жизни. Важно помнить о строгом запрете на употребление алкоголя – спиртные напитки абсолютно недопустимы для таких пациентов. Люди, перенесшие инфаркт миокарда, могут получить инвалидность, и если их группа позволяет работать, условия труда должны быть облегчёнными. Период реабилитации сопряжен с риском возникновения осложнений, поэтому пациенту необходимо внимательно следить за своим состоянием и при любых изменениях в самочувствии незамедлительно обращаться к врачу.
На что следует обратить внимание:
- повышение температуры тела;
- выделения из области установки стента;
- потеря или снижение чувствительности в зоне, где проводилась операция;
- чрезмерное потоотделение;
- наличие крови в моче;
- длительная тошнота и рвота;
- кашель и затрудненное дыхание;
- боли в области сердца;
- отеки тканей вокруг места введения катетера и покраснение участка.
Эти симптомы могут указывать на развитие осложнений после операции и требуют медицинского вмешательства. Несмотря на высокую эффективность стентирования коронарных сосудов при инфаркте, у этой процедуры есть противопоказания.
Когда вмешательство не рекомендуется:
- диффузный стеноз коронарной артерии;
- нарушения функции почек или печени;
- дыхательная недостаточность;
- слишком узкий просвет артерии;
- пониженная свертываемость крови;
- язва желудка.
Учитывая множество возможных осложнений после стентирования, врачу необходимо тщательно изучить анамнез пациента, наличие вредных привычек, избыточного веса и другие факторы, что поможет предсказать развитие ситуации.
- кровотечения в области катетеризации;
- аллергические реакции на контрастное вещество;
- нарушения сердечного ритма;
- инсульт;
- повторное сужение сосудов (рестеноз).
Также к факторам риска относятся пожилой возраст пациента, наличие сахарного диабета, аллергические реакции на медикаменты и проблемы со свертываемостью крови.
Что такое рестеноз?
Сужение артерий называется стенозом, а термин «рестеноз» обозначает повторное сужение сосуда в области, где ранее проводилось стентирование. Это состояние считается одной из наиболее распространенных форм осложнений. Оно опасно тем, что может возникнуть в любое время: как через несколько дней после операции, так и спустя много лет после процедуры.
Функционирование стентов может нарушаться или полностью прекращаться из-за тромбоза. Образование тромба может происходить даже в тех участках, где ранее было выполнено стентирование, что и приводит к таким проблемам. Предсказать возможность рестеноза сложно, однако врачи отмечают, что риск этого процесса повышается при установке стента в артерии небольшого диаметра. Кроме того, подобные осложнения часто возникают при значительных атеросклеротических изменениях.
Пациенты с сопутствующими заболеваниями, такими как сахарный диабет, также находятся в группе риска по развитию рестеноза. Чтобы снизить вероятность этого события, рекомендуется использовать стенты с лекарственным покрытием.
История создания таких конструкций, которые вводятся в сосуды пациента, насчитывает много лет. Эта методика считается настоящим прорывом в медицине, так как позволяет избежать серьезных заболеваний и состояний. Лечение сердечно-сосудистых патологий — это сложный процесс, требующий глубоких знаний врачей. Народные методы здесь неэффективны, а медикаменты не всегда дают желаемый результат. Поэтому важно понимать, что такое стент, устанавливаемый при инфаркте миокарда, всем, кто имеет наследственную или приобретенную предрасположенность к сердечно-сосудистым заболеваниям, которые могут привести к закупорке сосудов.
Совершенствование современных методов хирургического лечения, таких как стентирование коронарных сосудов, в сочетании с пред- и послеоперационной медикаментозной поддержкой, позволяет достигать отличных клинических результатов при сердечных заболеваниях как в краткосрочной, так и в долгосрочной перспективе. Ключевым условием для успешного стентирования является своевременное обращение пациента за медицинской помощью.

Показания к оперативному лечению
Восстановление кровообращения в сердечных сосудах способствует увеличению как продолжительности, так и качества жизни пациентов. При выборе метода лечения учитываются выраженность клинических симптомов, степень снижения кровотока в сердце и анатомические особенности поражённых сосудов. Важно также оценить возможные риски, принимая во внимание результаты консервативной терапии.
Показания для стентирования коронарных артерий:
- отсутствие эффекта от медикаментозного лечения;
- наличие прогрессирующей стенокардии;
- необходимость срочного хирургического вмешательства на ранних стадиях инфаркта миокарда;
- ухудшение ишемических проявлений в постинфарктный период при продолжающемся лечении;
- инфаркт, затрагивающий всю толщу стенки миокарда;
- прединфарктное состояние;
- значительный стеноз (более 70%) левой коронарной артерии;
- стенозирование двух и более сердечных сосудов;
- риск возникновения опасных для жизни осложнений из-за ишемии сердца.
Стентирование коронарных артерий направлено на расширение просвета сосуда и восстановление нормального кровотока.
Противопоказания к операции
Противопоказания для стентирования могут возникнуть из-за сердечных заболеваний или серьезных сопутствующих патологий:
- критическое состояние пациента;
- аллергия на йодсодержащие контрастные вещества, применяемые в ходе процедуры;
- диаметр сосуда, требующего стентирования, менее 3 мм;
- диффузный стеноз коронарных артерий, при котором стентирование становится неэффективным;
- замедленная коагуляция крови;
- декомпенсированная недостаточность дыхательной, почечной или печеночной систем.
Разновидности стентов для операции
Стент – это устройство, предназначенное для расширения просвета сосуда и остающееся в нем на постоянной основе. Он имеет сетчатую структуру. Стенты могут различаться по материалу, диаметру и форме сетки.
Стентирование коронарных сосудов выполняется с применением как обычных стентов, так и стентов с лекарственным покрытием. Обычные стенты изготавливаются из нержавеющей стали или кобальт-хромового сплава и предназначены для поддержания сосуда в открытом состоянии.
Стенты с лекарственным покрытием имеют преимущество в том, что они реже приводят к рестенозу и не подвержены тромбообразованию. Тем не менее, не следует считать все стенты с лекарственным покрытием универсальным решением. Исследования показывают, что разница в отдаленной летальности от инфаркта миокарда при использовании стентов с лекарственным покрытием и без него не является статистически значимой.
Для покрытия стентов применяются различные препараты:
Выбор подходящего стента для пациента осуществляется врачом, исходя из конкретной клинической ситуации. Если ранее проводилось стентирование и возник повторный стеноз, может потребоваться повторная процедура – стентирование ВТК.
Методы диагностики, необходимые для принятия решения об операции
При плановом коронарном стентировании сосудов сердца необходимо пройти ряд обследований, которые включают в себя:
- общие анализы крови и мочи;
- биохимический анализ крови;
- коагулограмму, позволяющую оценить состояние системы свёртывания крови;
- электрокардиограмму в покое и с нагрузочными тестами;
- однофотонную эмиссионную компьютерную томографию;
- функциональные тесты;
- перфузионную сцинтиграфию;
- эхокардиографию и стресс-эхоКГ;
- позитронно-эмиссионную томографию (ПЭТ);
- стресс-магнитно-резонансную томографию (МРТ);
- коронарографию, которая значительно превосходит другие методы, но является инвазивной процедурой.
Стентирование сердца осуществляется после проведения коронарографии венечных артерий, в ходе которой анализируется степень поражения, диаметр стенозированного сосуда и его анатомическое расположение.

Основные этапы операции
Процедура проводится в рентген-операционной с использованием местной анестезии. В ходе вмешательства в бедренную артерию вводится катетер, после чего осуществляется коронарография.
На конце катетера установлен баллон со стентом. В области сужения баллон надувается, что приводит к разрушению атеросклеротической бляшки и увеличению диаметра сосуда. Стент служит каркасом для поддержания стенки сосуда. После восстановления кровотока баллон сдувается, а стент остается на месте.
После стентирования коронарных сосудов пациент проводит 3 дня в стационаре, получая антикоагулянты и тромболитики. В течение первых суток рекомендуется постельный режим, так как существует риск образования гематомы в месте пункции бедренной артерии. Если возникают осложнения, срок госпитализации может быть продлен.
К возможным осложнениям после операции относятся:
- коронарный спазм;
- инфаркт миокарда;
- тромбообразование в стенте;
- тромбоэмболия;
- значительная гематома на бедре.
Восстановительный период
Со второго дня после стентирования пациентам назначается дыхательная гимнастика и лечебная физкультура. На начальном этапе занятия проводятся в постели.
Через неделю после операции начинается лечебная физкультура под контролем врача, ответственного за ЛФК.
Продолжительность восстановительного периода зависит от степени атеросклеротического поражения сердечных сосудов, количества стентированных артерий и наличия в анамнезе инфаркта миокарда. Реабилитация после инфаркта и стентирования обычно занимает больше времени и проходит с большими трудностями.
Сроки стационарного лечения и постельного режима могут быть увеличены, а занятия ЛФК под медицинским наблюдением продолжаются примерно 2,5-3 месяца.
Реваскуляризация миокарда считается одной из самых безопасных сердечных операций. Она спасла жизни и вернула к активной жизни тысячи людей. Однако успех этой процедуры во многом зависит от выполнения важного условия – тщательной и последовательной реабилитации после стентирования:
- в течение первого месяца рекомендуется ограничить физическую активность и тяжелый труд;
- необходимо выполнять легкие утренние зарядки с частотой пульса не более 100 ударов в минуту;
- артериальное давление должно оставаться в пределах 130/80 мм рт. ст.;
- следует избегать переохлаждения, перегрева, солнечных ванн, посещения бани, сауны и бассейна.
Лучше всего вести спокойный образ жизни, гулять на свежем воздухе и наслаждаться природой.
Реабилитация после операции, помимо дозированной физической активности, правильного питания и лечения сопутствующих заболеваний, включает медикаментозную терапию. Привычка к здоровому образу жизни должна формироваться с первых дней после операции, когда мотивация к выздоровлению особенно высока.
Медикаментозное лечение
Выбор терапии, её длительность и время начала зависят от конкретной клинической ситуации. Врач назначает антитромбоцитарные и антитромботические препараты.
Основная цель их назначения – предотвращение тромбообразования в сосудах. При этом учитываются риски возникновения кровотечений и ишемии. Жизнь после стентирования предполагает прием определённых медикаментов, которые зависят от особенностей проведенной операции.
Используются следующие препараты:
Дозировка и сочетание лекарств после стентирования устанавливаются лечащим врачом.
Профилактика заболеваний сосудов
После восстановления кровообращения в одном или нескольких сосудах проблема всего организма не решается. Бляшки на стенках сосудов продолжают формироваться. Дальнейшее развитие ситуации зависит от самого пациента. Врач настоятельно рекомендует придерживаться здорового образа жизни, сбалансированного питания, а также заниматься лечением эндокринных заболеваний и нарушений обмена веществ. Продолжительность жизни пациентов во многом определяется тем, насколько они следуют рекомендациям врача.
Жизнь после инфаркта и стентирования включает в себя вторичную профилактику, которая предполагает выполнение следующих мероприятий:
- сдача лабораторных анализов и клиническое обследование каждые 6 месяцев;
- индивидуально разработанный план физической активности от врача ЛФК;
- соблюдение диеты и контроль массы тела;
- поддержание нормального уровня артериального давления;
- лечение сахарного диабета и мониторинг уровня липидов в крови;
- скрининг на наличие психологических расстройств;
- вакцинация против гриппа.
Отзывы о стентировании коронарных сосудов свидетельствуют о более быстром восстановлении по сравнению с аортокоронарным шунтированием.
Если стентирование невозможно из-за неблагоприятной анатомии или отсутствия технических возможностей, тогда прибегают к аортокоронарному шунтированию.
Диета после стентирования направлена на снижение веса на 10% от исходного уровня.
- исключить жирные, жареные и соленые блюда;
- включить в рацион омега-3 жирные кислоты и рыбий жир;
- сократить потребление легкоусвояемых углеводов, разрешен хлеб из муки грубого помола;
- разнообразить питание растительными и белковыми продуктами.
Продолжительность жизни, прогноз выздоровления
При исследовании продолжительности жизни пациентов установлено, что через 5 лет после проведения стентирования уровень выживаемости достигает 89,3%. В то же время, смертность среди людей, перенесших первый инфаркт миокарда без хирургического вмешательства, составляет 10% в год.
Нестабильная стенокардия, не подвергшаяся стентированию, в 30% случаев приводит к инфаркту миокарда в течение первых трех месяцев с момента появления симптомов. После стентирования риск развития инфаркта значительно снижается.
Своевременно проведенная операция, восстанавливающая нормальный кровоток в сердце, способствует улучшению качества жизни и увеличению ее продолжительности. Однако хирургическое вмешательство без достаточных показаний может нести неоправданные риски для пациентов. Обычно стентирование рекомендуется пациентам с острым коронарным синдромом, особенно при осложненном течении инфаркта.
Хирургическое лечение у пациентов с бессимптомным течением заболевания допустимо только при наличии плохих результатов нагрузочных тестов. В настоящее время такой подход считается нецелесообразным.
Стентирование коронарных сосудов значительно улучшает прогноз для дальнейшей жизни пациентов.
Для восстановления проходимости коронарной артерии применяется установка металлического каркаса (стента), который предотвращает сжатие стенок сосуда. Эта процедура называется стентированием и выполняется с использованием катетера с баллоном на конце. Она назначается для лечения ишемической болезни сердца, включая период после инфаркта. После стентирования пациентам рекомендуется пройти курс кардиореабилитации.

Зачем проводят стентирование после инфаркта
Основной причиной инфаркта миокарда является блокировка коронарных артерий сердца холестериновыми отложениями. Эти отложения приводят к ишемическим процессам в сердечной мышце, вызывая приступы боли. Серьезный приступ стенокардии может перерасти в инфаркт. Если в первые часы удается восстановить проходимость артерии, это значительно уменьшает область повреждения сердечной мышцы и способствует восстановлению нормальной работы клеток.
Если острое нарушение коронарного кровотока все же вызвало некротические изменения в миокарде, стентирование в постинфарктный период может помочь решить следующие задачи:
- предотвратить повторные приступы;
- снизить риск осложнений, таких как нарушения ритма и сердечная недостаточность;
- улучшить переносимость физических нагрузок;
- восстановить трудоспособность;
- повысить качество жизни пациентов;
- избежать длительного и обширного медикаментозного лечения.
Стент
Метод стентирования имеет множество преимуществ: не требуется открытый доступ к грудной клетке, что снижает вероятность осложнений и инфекций, сама операция занимает от 2 до 3 часов, а период восстановления обычно не превышает одного месяца. После стентирования нет строгих ограничений на физическую активность и трудовую деятельность после завершения реабилитации.
А здесь можно узнать больше о лечебной физкультуре после инфаркта.
Проведение ангиопластики
Стент представляет собой сетчатую трубочку, изготовленную из кобальта. В последнее время их обрабатывают специальным покрытием, которое предотвращает образование тромбов. Это покрытие способствует более длительному открытию просвета сосуда и снижает необходимость в повторных операциях по восстановлению проходимости артерии.
Процесс хирургического вмешательства включает следующие этапы:
- Выполняется пункция бедренной артерии (создается небольшой разрез).
- Через артерию вводится катетер с баллончиком на конце.
- Под контролем рентгеновского аппарата катетер продвигается к месту закупорки.
- Баллончик наполняется воздухом, прижимая бляшку к стенкам сосуда.
- При расширении баллона стент раскрывается и фиксируется в артерии.
- После установки катетер извлекается.
На место прокола накладывается давящая повязка, а пациента переводят в палату для дальнейшего наблюдения. Контроль за состоянием сердца осуществляется путем мониторинга артериального давления, частоты пульса и показаний ЭКГ. Также назначается курс медикаментозной терапии.
Возможные осложнения после
Риск возникновения послеоперационных сердечных нарушений невысок, однако при наличии заболеваний, связанных с нарушением свертываемости крови, диабетом или почечными патологиями, могут возникнуть следующие осложнения:
- рестеноз – повторное сужение артерии, вызванное образованием тромба, спазмом, отслоением или разрывом внутренней оболочки;
- кровотечение, тромбоз или образование гематомы в области бедренной артерии;
- закупорка коронарных артерий тромбообразованиями, что может привести к инфаркту в новой области;
- остановка сердца;
- нарушения в работе почек.
Лечение больного после стентирования сосудов, инфаркта
Если после контрольного обследования у пациента не обнаружены нарушения в работе сердца и признаки осложнений, его выписывают на амбулаторное лечение через 2-5 дней. В этом случае назначается комплексная терапия, направленная на разжижение крови и восстановление микроциркуляции в миокарде. Для достижения лучших долгосрочных результатов стентирования применяются следующие группы препаратов:
| Группы препаратов | Названия медикаментов |
| Дезагреганты | Аспирин, Плавикс или Брилинта |
| Снижающие уровень холестерина в крови | Зокор, Аторис, Крестор, Трайкор |
| Антагонисты системы ренин-ангиотензин-альдостерон | Диротон, Престариум, Хартил |
Для управления основными симптомами ишемической болезни назначаются:
| Группы препаратов | Названия медикаментов |
| Бета-блокаторы | Беталок, Конкор, Небилет |
| Нитраты | Кардикет, Оликард ретард |
| Антагонисты кальция | Изоптин, Диакордин, Норваск, Адалат |
| Препараты различных групп | Кораксан, Сиднофарм, Кординик, Ранекса, Предуктал |
Медикаментозная терапия продолжается не менее трех месяцев, после чего необходимо провести обследование, включающее ЭКГ и нагрузочные пробы для выявления возможного рестеноза и оценки переносимости физической активности. На основе полученных результатов диагностики вносятся изменения в план лечения.
Жизнь, реабилитация и восстановление после
Изменение образа жизни, отказ от вредных привычек, регулярные физические нагрузки и соблюдение диеты становятся необходимыми мерами, поскольку стентирование устраняет не саму причину ишемии миокарда, а лишь ее последствия. Коронарные артерии продолжают оставаться измененными в результате атеросклероза, поэтому для предотвращения повторных инфарктов пациентам рекомендуется пройти комплекс реабилитационных мероприятий.
Дают ли инвалидность
Операция по восстановлению проходимости венечной артерии с использованием ангиопластики и стентирования не является основанием для утраты трудоспособности или назначения инвалидности. В большинстве случаев пациенты восстанавливают свою работоспособность и могут вернуться к прежней профессиональной деятельности.
Сроки полной реабилитации могут варьироваться и зависят от состояния здоровья пациента и уровня физической активности. Существуют определенные профессиональные ограничения – виды деятельности, которые не рекомендуются после установки стента:
- пилоты;
- водители транспортных средств;
- работы на высоте;
- ночные смены;
- работа на промышленных предприятиях с неблагоприятными условиями (высокая температура, вибрация, химические вещества).
Если пациент попадает в эту категорию, ему временно рекомендуется ограничить трудоспособность и рассмотреть возможность смены работы.
Давление у больного
Высокое артериальное давление создает условия, способствующие увеличению нагрузки на сердечную мышцу и ускоряет образование тромбов. Поэтому для обеспечения долговечности стента рекомендуется поддерживать артериальное давление на уровне не выше 140/90 мм рт. ст.
Если у пациента имеются сопутствующие заболевания, такие как болезни почек или диабет, то верхний предел давления следует снижать на 10 единиц для каждого показателя. Контроль уровня давления необходимо осуществлять ежедневно, утром и перед сном. При частых колебаниях рекомендуется проводить мониторинг не реже одного раза в неделю, ведя дневник самочувствия.
Допустимая нагрузка
Стентирование можно считать успешным лишь в том случае, если у пациента улучшается способность переносить физические нагрузки. Для повышения функциональных возможностей организма необходимы тренировки сердечной мышцы. Регулярные физические упражнения в разумных пределах замедляют развитие нарушений обмена веществ, повышают устойчивость к недостатку кислорода и помогают поддерживать нормальный вес.
На начальных этапах всем пациентам рекомендуется лечебная физкультура, дыхательные упражнения и прогулки. Уровень нагрузки определяется врачом на основе результатов обследования. После стабилизации состояния можно включать в программу плавание, велосипедные поездки и легкий бег. Подъем тяжестей и виды спорта, связанные с риском удара в область сердца, строго запрещены.
Диетическое питание
Для нормализации уровня холестерина в крови и предотвращения дальнейшего сужения артерий необходимо сократить потребление животных жиров и простых углеводов. В связи с этим из рациона следует исключить:
- баранину, свинину, утку, сало и субпродукты;
- жирные колбасы и полуфабрикаты;
- маргарин и майонез;
- выпечку и белый хлеб;
- кондитерские изделия, сладости и сахар;
- сладкие соки, газированные напитки и соусы промышленного производства;
- консервы;
- алкоголь.
В ограниченных количествах можно употреблять:
- сливочное масло (не более 5 г в день);
- сметану;
- жирные сливки;
- творожные десерты;
- яйца (до 3 штук в неделю);
- соль (не более 3 г для добавления в готовые блюда);
- кофе и крепкий чай.
Первые блюда рекомендуется готовить вегетарианскими. После стабилизации уровня холестерина можно использовать овощной бульон с рыбными или куриными фрикадельками, однако наваристые супы пациентам с ишемией миокарда не рекомендуются.
Для вторых блюд подойдут нежирные сорта мяса (курица, индейка) и рыба. Рекомендуемые способы приготовления – на пару, отваривание или запекание. Гарниром могут служить цельнозерновые каши (овсяная и гречневая), а также отварные или паровые овощи. В основной прием пищи обязательно включайте салат из свежих овощей с растительным маслом. На десерт можно готовить фруктовые компоты, муссы и желе. Полезны также сухофрукты, ягоды и орехи.
Поддерживающие лекарственные препараты
Ключевым элементом процесса восстановления сердечной мышцы является медикаментозная терапия, которая продолжается даже после устранения основных симптомов заболевания. Хотя стентирование значительно снижает необходимость в медикаментах, для предотвращения тромбообразования и обеспечения нормального обмена веществ в миокарде некоторые препараты необходимо принимать на протяжении длительного времени.
Наиболее эффективной комбинацией для снижения свертываемости крови являются ацетилсалициловая кислота и Клопидогрел. Эти лекарства помогают избежать закупорки установленного стента и существенно уменьшают вероятность повторного инфаркта. Однако аспирин может вызывать раздражение слизистой оболочки желудка, поэтому рекомендуется использовать специальные кардиологические формы с пониженной дозировкой, такие как Тромбо Асс, Лоспирин и Кардиомагнил, которые имеют кислотоустойчивую оболочку.
Есть ли отличия между стентированием после обширного инфаркта и мелкоочагового
Одним из показаний для выполнения чрескожной баллонной ангиопластики является обширный инфаркт миокарда. Для таких пациентов это предоставляет возможность ограничить область повреждения сердечной мышцы, а также предотвратить осложнения и повторные приступы.
Процедура включает введение ферментов, способствующих растворению тромба, таких как Стрептокиназа и Урокиназа. Эти препараты оказывают свое действие только в том случае, если с момента начала инфаркта прошло не более 12 часов.
Успех операции зависит от степени атеросклеротических изменений в артериях. У пациентов с единичным поражением и без кальцификации стенок коронарных сосудов результаты, как правило, более благоприятные. Однако менее удачные исходы наблюдаются при следующих условиях:
- наличие нескольких закупоренных сосудов;
- длинные и извитые артерии с множеством боковых ветвей, также измененных;
- наличие кальциевых отложений в стенке артерии и тромбов в ее просвете.
Стентирование после инфаркта рекомендуется для ограничения зоны повреждения миокарда, предотвращения осложнений и рецидивов. Операция выполняется эндоваскулярным методом: через катетер в область сужения вводится баллон для расширения просвета, после чего устанавливается стент. Это обеспечивает сохранение проходимости сосуда и устранение ишемии сердечной мышцы.
Дополнительную информацию о рационе питания после инфаркта миокарда можно найти здесь.
После стентирования пациенты должны следовать рекомендациям по контролю артериального давления, увеличивать физическую активность до необходимого уровня, соблюдать диету и принимать назначенные медикаменты. Это поможет им вернуться к привычной трудовой деятельности и улучшить качество жизни.
Полезное видео
Смотрите видео о стентировании после инфаркта миокарда:
После стентирования могут возникать болевые ощущения, которые являются нормальной реакцией на хирургическое вмешательство. Однако если вы ощущаете боль в сердце, левой руке или плече, это может быть тревожным сигналом, так как такие симптомы могут указывать на риск повторного инфаркта. Почему может возникать боль? Как долго она будет продолжаться? Какое давление будет наблюдаться — низкое или высокое? Может ли стент забиться, и что в таком случае делать? Почему появляется одышка? Почему возникает дискомфорт в области груди после операции?
Употребление алкоголя после инфаркта не рекомендуется. Тем не менее, некоторые люди считают, что небольшие дозы, например, пиво или красное вино, могут быть допустимы для мужчин и женщин даже после стентирования. Какое количество алкоголя можно употреблять?
Рацион питания после инфаркта миокарда имеет свои ограничения. Меню может варьироваться в зависимости от пола пациента. Что можно есть в этот период?
Кофе не всем показан после инфаркта. Некоторые сердечные пациенты должны избегать его. Можно ли пить кофе после инфаркта, если у вас гипертония или аритмия?
Лечебная физкультура (ЛФК) начинается уже в первые дни после инфаркта. Комплекс упражнений постепенно усложняется. Врачи определяют уровень готовности пациента к физической активности после инфаркта миокарда и стентирования, если оно проводилось.
Реабилитация после шунтирования коронарных сосудов сердца имеет огромное значение. Важно следовать рекомендациям врача по диете, питанию и правилам поведения в послеоперационный период. Как правильно организовать свою жизнь после операции? Оформляется ли инвалидность?
Аритмия и инфаркт часто идут рука об руку. Причины тахикардии, мерцательной аритмии и брадикардии связаны с нарушением сократительной функции миокарда. При обострении аритмии может быть проведено стентирование, а также лечение желудочковых аритмий.
После шунтирования обязательно назначается специальная диета. Правильное питание после операции на сердечных сосудах включает антихолестериновую диету, которая помогает предотвратить отложение холестерина. Что можно есть после шунтирования?
Для предотвращения повторного инсульта, а также при высоком давлении и других проблемах с артериями рекомендуется проводить стентирование сосудов головного мозга. Эта операция часто значительно улучшает качество жизни.

Психологические аспекты восстановления после инфаркта
Восстановление после инфаркта миокарда — это не только физический, но и психологический процесс, который требует внимания и поддержки. Психологические аспекты играют важную роль в реабилитации пациентов, так как эмоциональное состояние может существенно влиять на физическое восстановление и качество жизни.
После перенесенного инфаркта многие пациенты сталкиваются с различными психологическими проблемами, такими как тревога, депрессия, страх перед повторным сердечным событием и общая неуверенность в своих силах. Эти чувства могут быть вызваны как самим фактом болезни, так и изменениями в образе жизни, необходимыми для предотвращения рецидива.
Тревога и страх — это естественные реакции на серьезное заболевание. Пациенты могут испытывать постоянное беспокойство о своем здоровье, что может привести к избеганию физической активности и социальной изоляции. Важно понимать, что эти чувства нормальны, и многие люди проходят через подобные переживания. Поддержка со стороны семьи, друзей и медицинских работников может помочь пациентам справиться с этими эмоциями.
Депрессия — еще один распространенный аспект, который может возникнуть после инфаркта. Исследования показывают, что у пациентов, перенесших инфаркт, риск развития депрессии значительно выше, чем у общей популяции. Депрессия может негативно сказаться на физическом восстановлении, снижая мотивацию к соблюдению рекомендаций врачей и к активному участию в реабилитации.
Для успешного восстановления важно не только физическое лечение, но и психологическая поддержка. Психотерапия, групповые занятия и поддержка со стороны специалистов могут помочь пациентам справиться с эмоциональными трудностями. Когнитивно-поведенческая терапия, например, может быть эффективной в изменении негативных мыслительных паттернов и повышении уверенности в себе.
Также стоит отметить важность образовательных программ, которые помогают пациентам и их семьям лучше понять заболевание, его последствия и методы профилактики. Знание о том, как вести здоровый образ жизни, может снизить уровень тревоги и повысить уверенность в своих силах.
Наконец, важно помнить, что восстановление — это процесс, который требует времени. Каждый пациент уникален, и скорость восстановления может варьироваться. Поддержка со стороны близких, участие в реабилитационных программах и открытое обсуждение своих чувств могут значительно облегчить этот путь.
Современные технологии в стентировании
Стентирование коронарных артерий является одной из наиболее распространенных и эффективных процедур для лечения инфаркта миокарда и других сердечно-сосудистых заболеваний. Современные технологии в этой области значительно улучшили результаты лечения и снизили риск осложнений. В последние годы произошли значительные изменения в материалах, дизайне и методах установки стентов, что позволило повысить их эффективность и безопасность.
Одним из ключевых достижений в области стентирования стало развитие стентов с лекарственным покрытием. Эти стенты, пропитанные противовоспалительными и антипролиферативными препаратами, помогают предотвратить рестеноз — повторное сужение артерии после процедуры. Использование таких стентов значительно снижает риск повторных вмешательств и улучшает долгосрочные результаты лечения.
Кроме того, современные стенты изготавливаются из биосовместимых материалов, что минимизирует риск тромбообразования и аллергических реакций. Новые технологии позволяют создавать стенты с улучшенной механической прочностью и гибкостью, что облегчает их установку в сложных анатомических условиях. Например, стенты с памятью формы могут адаптироваться к изменяющимся условиям в коронарных артериях, обеспечивая надежную поддержку стенок сосуда.
Важным аспектом современных технологий является также использование минимально инвазивных методов. Транскатетерное стентирование, выполняемое через небольшие проколы в коже, позволяет избежать больших хирургических разрезов и значительно сокращает время восстановления пациента. Современные системы визуализации, такие как ангиография с высокой разрешающей способностью, позволяют врачам точно оценить состояние коронарных артерий и выбрать оптимальную стратегию вмешательства.
Разработка новых технологий, таких как биоразлагаемые стенты, также открывает новые горизонты в лечении сердечно-сосудистых заболеваний. Эти стенты со временем растворяются в организме, что снижает необходимость в длительном применении антикоагулянтов и минимизирует риск тромбообразования. Исследования показывают, что такие стенты могут быть столь же эффективны, как и традиционные, при этом обеспечивая более безопасное лечение.
Современные технологии в стентировании продолжают развиваться, и с каждым годом появляются новые решения, которые делают эту процедуру более безопасной и эффективной. Важно, чтобы пациенты были информированы о доступных вариантах лечения и могли принимать обоснованные решения совместно со своими врачами. Инновации в области стентирования открывают новые возможности для улучшения качества жизни пациентов с сердечно-сосудистыми заболеваниями и снижения смертности от инфаркта миокарда.
Роль физической активности в реабилитации
Физическая активность играет ключевую роль в процессе реабилитации пациентов, перенесших инфаркт миокарда и прошедших процедуру стентирования. После острого периода заболевания, когда пациенту требуется покой и наблюдение, начинается этап восстановления, в который входит комплекс мероприятий, направленных на улучшение физического и психоэмоционального состояния.
Одним из основных аспектов реабилитации является постепенное возвращение к физической активности. Это необходимо для восстановления сердечно-сосудистой системы, улучшения кровообращения и повышения общей выносливости организма. Регулярные физические нагрузки способствуют укреплению сердечной мышцы, улучшению метаболизма и снижению риска повторных сердечно-сосудистых событий.
Программа физической активности должна быть индивидуально подобрана для каждого пациента с учетом его состояния, возраста, уровня физической подготовки и наличия сопутствующих заболеваний. Обычно реабилитация начинается с легких упражнений, таких как прогулки на свежем воздухе, которые постепенно усложняются. Важно, чтобы физическая активность была регулярной и систематической, что позволяет добиться максимального эффекта.
Кроме того, физическая активность способствует улучшению психоэмоционального состояния пациента. Умеренные нагрузки помогают снизить уровень стресса, тревожности и депрессии, которые часто сопровождают людей после инфаркта. Участие в групповых занятиях или реабилитационных программах также способствует социализации и поддержанию мотивации.
Важно отметить, что перед началом любой физической активности пациент должен пройти медицинское обследование и получить рекомендации от кардиолога или реабилитолога. Специалисты помогут определить оптимальный уровень нагрузки и разработать безопасную программу тренировок, учитывая индивидуальные особенности пациента.
В заключение, физическая активность является неотъемлемой частью реабилитации после инфаркта миокарда и стентирования. Она способствует восстановлению сердечно-сосудистой системы, улучшению общего состояния здоровья и повышению качества жизни пациента. Регулярные физические нагрузки, подобранные с учетом индивидуальных особенностей, могут существенно снизить риск повторных сердечно-сосудистых заболеваний и улучшить прогноз для пациента.