Анализ крови на липидный спектр, или липидограмма, — важный диагностический инструмент для оценки уровня жировых веществ в организме, таких как холестерин и триглицериды. Он помогает выявить риски сердечно-сосудистых заболеваний и контролировать здоровье у людей с уже существующими проблемами. В статье рассмотрим, что показывает липидный спектр, его основные компоненты и важность регулярного проведения этого анализа для поддержания здоровья.
Основные понятия
Липиды – это жиры и вещества, подобные жирам, которые являются важными компонентами органических соединений, необходимых для нормального функционирования человеческого организма.
Наиболее обсуждаемым из них является холестерин (холестерол), вокруг которого в последнее время разгорелись многочисленные споры, в основном касающиеся его потенциально вредного воздействия на здоровье.
Тем не менее, стоит отметить, что жиры, находящиеся в организме в разумных пределах, служат источником энергии, необходимой для работы различных органов и систем.
Однако избыток холестерина в крови может привести к развитию атеросклероза, который представляет собой серьезную угрозу для здоровья и жизни человека.
Анализ крови на липидный спектр является важным инструментом для оценки состояния сердечно-сосудистой системы. Врачи отмечают, что этот тест позволяет определить уровень различных липидов, включая холестерин и триглицериды. Высокий уровень общего холестерина, а также его фракций — ЛПНП (липопротеины низкой плотности) и ЛПВП (липопротеины высокой плотности) — может свидетельствовать о риске развития атеросклероза и сердечно-сосудистых заболеваний.
Специалисты подчеркивают, что анализ помогает не только выявить потенциальные проблемы, но и контролировать эффективность лечения. Например, при назначении статинов для снижения уровня холестерина, регулярные проверки липидного спектра позволяют оценить, насколько успешно пациент справляется с заболеванием. Врачи рекомендуют проходить этот анализ не реже одного раза в год, особенно людям с предрасположенностью к сердечно-сосудистым заболеваниям или с уже имеющимися проблемами.

Цель обследования
Липидограмма представляет собой результат важного диагностического анализа, который определяет содержание липидов в крови. Биохимическое исследование крови играет ключевую роль в диагностике заболеваний сердца и сосудов, связанных с изменениями уровня холестерина. Полученные данные имеют значение при выборе лечебной стратегии.
Показатели общего холестерина не дают полной картины о наличии или отсутствии патологий в организме. Анализ крови проводится для выявления нарушений жирового обмена, которые могут негативно сказаться на состоянии сосудов.
Оценка нарушений основывается на выявлении отклонений в уровнях так называемого хорошего и плохого холестерина, а также на их процентном соотношении в крови.
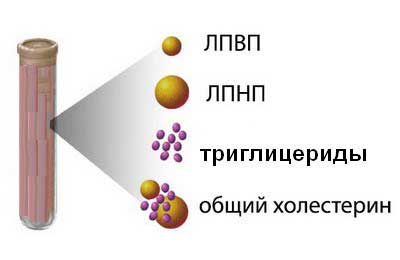
| Показатель липидного спектра | Что показывает (значение) | Нормальные значения (ориентировочные) |
|---|---|---|
| Общий холестерин | Суммарное количество холестерина в крови. Высокий уровень может указывать на повышенный риск сердечно-сосудистых заболеваний. | < 5.2 ммоль/л |
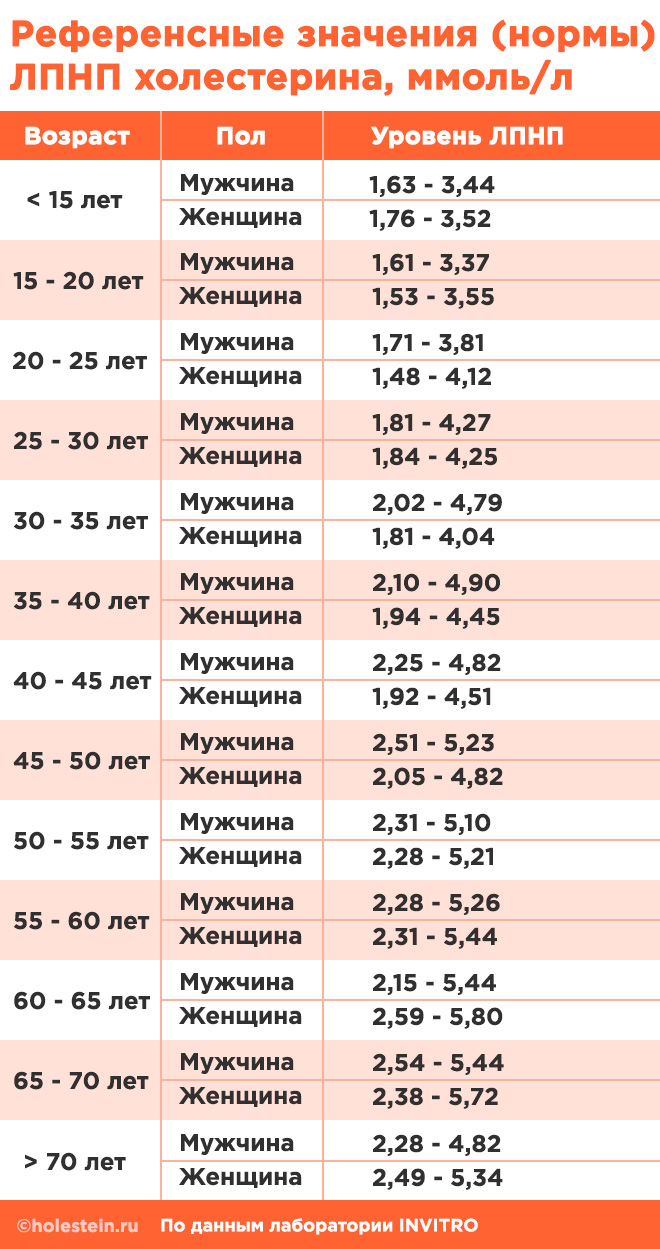
| Холестерин ЛПНП (липопротеины низкой плотности) | «Плохой» холестерин. Его высокий уровень способствует образованию атеросклеротических бляшек в сосудах. | < 3.4 ммоль/л |
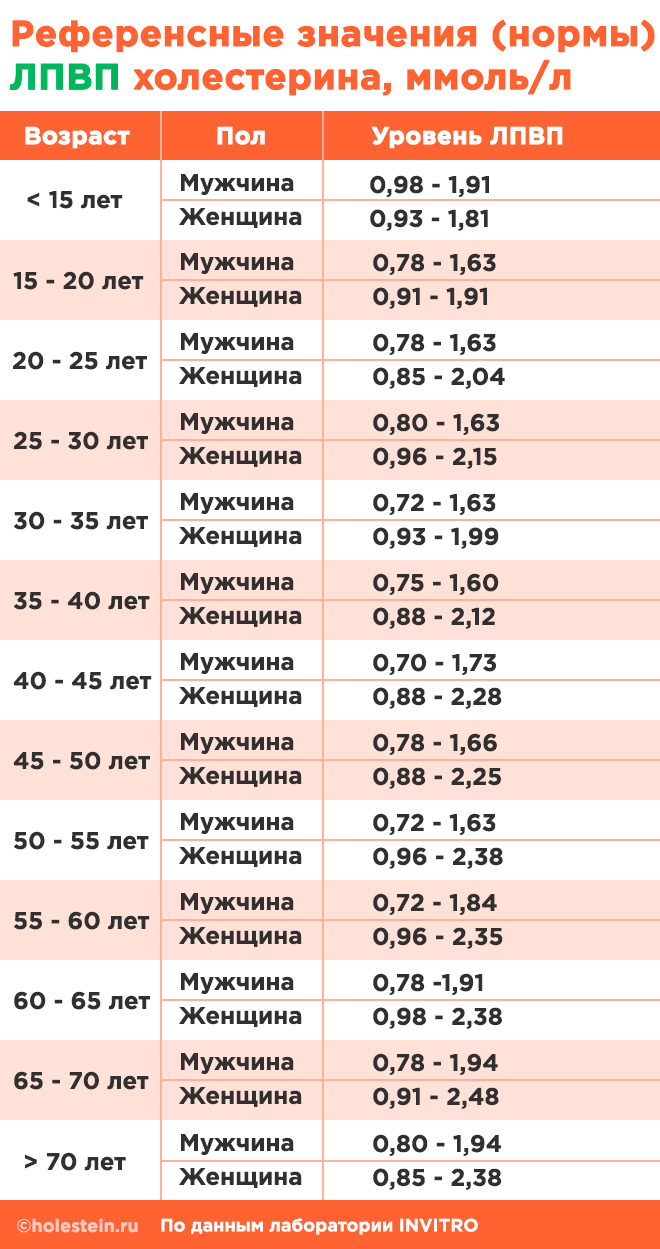
| Холестерин ЛПВП (липопротеины высокой плотности) | «Хороший» холестерин. Удаляет избыток холестерина из клеток и сосудов, снижая риск атеросклероза. | > 1.0 ммоль/л (для мужчин), > 1.2 ммоль/л (для женщин) |
| Триглицериды | Жиры, которые являются основным источником энергии для организма. Высокий уровень связан с повышенным риском сердечно-сосудистых заболеваний и панкреатита. | < 1.7 ммоль/л |
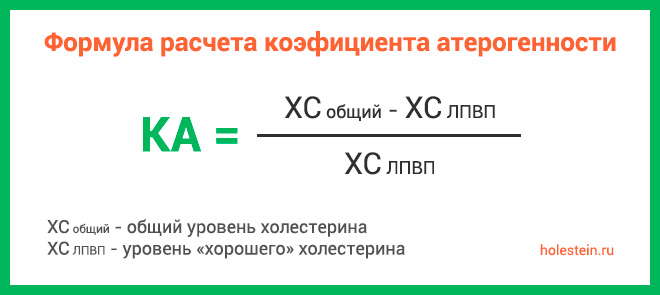
| Коэффициент атерогенности (КА) | Соотношение «плохого» и «хорошего» холестерина. Чем выше КА, тем выше риск развития атеросклероза. | < 3.0 |
Показания к проведению анализа
Нарушение липидного обмена представляет собой состояние организма, которое развивается медленно и зачастую незаметно. О его наличии многие узнают только после того, как возникают заболевания, связанные с этим дисбалансом, особенно в области сердца и сосудов. Первые признаки дислипидемии могут быть довольно общими и включают:
- повышенную утомляемость, вялость и сонливость;
- раздражительность и нервозность;
- головные боли, похожие на мигрень;
- дискомфорт, тяжесть или болезненные ощущения в правом подреберье.
В таких случаях липидограмма может помочь оценить риск развития атеросклероза, желчнокаменной болезни, гипертонии и диабета II типа.
Среди более специфичных признаков нарушения липидного обмена можно выделить образование холестериновых отложений под кожей, возникающих при длительно повышенном уровне холестерина. К таким проявлениям относятся ксантомы, ксантелазмы и желтые ободки вокруг роговицы (липоидные дуги). Их наличие указывает на серьезные нарушения липидного обмена, и в таких случаях врачи обычно рекомендуют провести липидограмму.
Анализ венозной крови на липидный профиль имеет четкие показания для проведения:
- наследственная дислипидемия;
- предрасположенность к ней в семье;
- гипертоническая болезнь и вторичная артериальная гипертензия;
- перенесенные инфаркт или инсульт;
- сахарный диабет;
- заболевания щитовидной железы с нарушением ее функций;
- ожирение;
- заболевания печени с закупоркой желчных протоков;
- воспалительные процессы поджелудочной железы;
- почечные заболевания с недостаточностью;
- предклимактерический и климактерический возраст;
- неправильное питание с чрезмерным потреблением животных жиров, простых углеводов, фаст-фуда, а также гиподинамия и вредные привычки.
Важно понимать, что атеросклероз, диабет, гипертония и ожирение не только являются следствием нарушений липидного баланса, но и усугубляют его. В медицине этот процесс называют порочным кругом. Поэтому при наличии указанных заболеваний одного анализа недостаточно: необходим регулярный мониторинг состояния жирового обмена. Периодически анализ на липидный статус также сдают во время начала терапии, чтобы оценить ее эффективность.

Как подготовиться к процедуре
Для получения точных результатов липидного спектра необходимо строго следовать рекомендациям по подготовке к анализу. Основные правила включают:
- исключение физических нагрузок накануне сдачи крови;
- соблюдение интервала не менее 9 часов после последнего приема пищи;
- отказ от жирных, жареных и острых блюд, а также копченостей, маринадов и колбасных изделий за 2-3 дня до визита в лабораторию;
- минимизация стрессовых ситуаций;
- полный отказ от алкоголя и курения.
Эти меры обеспечат надежность полученных данных. Забор крови осуществляется в утренние часы, при этом биоматериал берется из вены. Для проведения анализа потребуется всего 5 мл крови.
Основные компоненты липидного спектра
Повышенный уровень холестерина, безусловно, вызывает опасения. Однако важно понимать, что диагностика различных заболеваний только на основе этих показателей не всегда возможна, так как увеличение уровня может наблюдаться и у абсолютно здоровых людей.
Анализ влияния жировых веществ на развитие атеросклерозов основывается на изучении соотношения всех элементов, входящих в липидный профиль.
Диагностическая значимость липидограммы заключается в определении значений всех фракций холестерина.
О составе липидограммы
В плазме крови холестерин представлен в виде молекул, известных как липопротеины. Это соединения, состоящие из жиров и белков. Исследуются различные виды этих молекул, которые формируют полную липидограмму холестеринового профиля. К ним относятся:
-
ЛПНП – липопротеины низкой плотности. Эти молекулы являются переносчиками «плохого» холестерина. Они способствуют перемещению холестерина из печени, где он образуется, в клетки организма. Высокий уровень холестерина низкой плотности может негативно сказаться на здоровье, так как он оседает на стенках сосудов, что приводит к их повреждению и может вызвать сердечно-сосудистые заболевания. Увеличение концентрации ЛПНП является фактором риска образования холестериновых бляшек, что представляет опасность для сосудов. Нормальный уровень ЛПНП составляет 65-70% от общего холестерина.
-
ЛПВП – липопротеины высокой плотности, которые являются носителями «хорошего» холестерина. Их функция заключается в том, чтобы выводить избыточный холестерин из клеток обратно в печень. Там он расщепляется под действием ферментов и выводится из организма. Недостаток липопротеинов высокой плотности может привести к накоплению холестерина в тканях, что способствует образованию бляшек на стенках сосудов.
-
Триглицериды – ЛПОНП. Это вещества, по своему составу схожие с обычными жирами, которые поступают в организм с пищей. В крови триглицериды появляются в результате избыточного потребления жирной пищи и углеводов. Излишки этих веществ преобразуются в триглицериды и накапливаются в жировых клетках. Их положительная роль заключается в создании энергетического запаса, который организм использует в случае нехватки пищи. Однако избыток триглицеридов может приводить к образованию холестерина низкой плотности, что указывает на нарушения в липидном обмене.
-
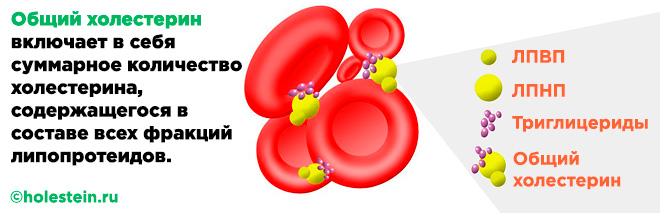
Общий холестерин (вычисляется с учетом всех трех компонентов).
Липидограмма включает все типы липопротеинов. Их оптимальное процентное соотношение (коэффициент атерогенности) необходимо для нормального функционирования организма.
Коэффициент атерогенности (КА) не определяется напрямую из анализа крови. Его вычисляют по формуле: (ЛПНП + ЛПОНП): ЛПВП. Нормальное значение не должно превышать 3.5 единиц.
Негативные факторы
Искажение результатов может быть вызвано множеством факторов. К ним относятся:
- наличие воспалительных и инфекционных заболеваний в организме;
- наличие у пациента недостаточности почек или печени;
- истощение, вызванное строгими диетами;
- беременность;
- прием лекарственных препаратов.
Перед тем как проводить анализ, важно обсудить с врачом все имеющиеся проблемы. Эти аспекты будут учтены при интерпретации результатов.
Другие важные факты
При анализе липидограммы крови важно учитывать следующие факторы:
- пол пациента;
- возрастные нормы;
- наследственная предрасположенность к сердечно-сосудистым заболеваниям;
- состояние обмена веществ;
- уровень артериального давления;
- наличие избыточного веса.
Такой комплексный подход к интерпретации результатов липидограммы способствует более точному определению риска развития атеросклероза и других сердечно-сосудистых заболеваний у пациента.
Норма
Показатели липидограммы, представленные в таблице (в ммоль/л), наглядно иллюстрируют нормальные значения, указывающие на отсутствие заболеваний.
Липидный спектр (липидограмма) представляет собой набор биохимических анализов крови, позволяющих оценить общее состояние жирового обмена в организме. В рамках исследования определяются следующие параметры:
- общий холестерин (ОХ);
- триглицериды (ТГ);
- липопротеины высокой плотности (ЛПВП);
- липопротеины очень низкой плотности (ЛПОНП);
- липопротеины низкой плотности (ЛПНП);
- коэффициент атерогенности (КА).
В более детальном анализе липидного спектра также осуществляется определение белков-переносчиков липидов, которые находятся в крови – апопротеина А и апопротеина В.
Состав
Холестерин представляет собой общее название для жировых молекул, которые находятся в крови. Он выполняет множество биологических функций в организме. В частности, холестерин является важным структурным элементом клеточных мембран всех клеток. Кроме того, он служит предшественником гормонов, вырабатываемых надпочечниками, таких как кортикостероиды, эстроген и тестостерон. Также холестерин входит в состав желчи и жирорастворимого витамина D, который играет ключевую роль в росте костной и хрящевой ткани, а также в иммунной защите организма.
Поскольку жир и, соответственно, холестерин имеют гидрофобные свойства и не могут свободно перемещаться в крови, они связываются с особыми белками-переносчиками, известными как апопротеины. Образованный комплекс белка и жира называется липопротеином. В зависимости от их химического и молекулярного строения выделяют несколько типов липопротеинов, каждый из которых выполняет свои функции в организме.
Липопротеины высокой плотности (ЛПВП) представляют собой фракцию липидов, обладающую антиатерогенными свойствами. Благодаря способности связывать избыточный жир в организме и транспортировать его в печень для утилизации и выведения через желудочно-кишечный тракт, ЛПВП получили название «хорошего» или «полезного» холестерина.
Липопротеины низкой и очень низкой плотности (ЛПНП и ЛПОНП) являются основными факторами, способствующими развитию атеросклероза. Их основная функция заключается в транспортировке холестерина ко всем клеткам организма. При повышенных уровнях ЛПНП и ЛПОНП они могут «задерживаться» в кровеносных сосудах, откладываться на стенках артерий и образовывать холестериновые бляшки.
Триглицериды – это нейтральные жиры, которые циркулируют в плазме крови и также представляют собой фактор риска для атеросклероза. Эти липиды являются основным запасом жира в организме, обеспечивая клетки необходимой энергией.
Коэффициент атерогенности – это соотношение «полезных» и «вредных» жиров в крови пациента, которое рассчитывается по формуле: КА = (ОХ – ЛПВП) / ЛПВП.
Апопротеины (или аполипопротеины) – это белки-переносчики, которые отвечают за транспортировку фракций холестерина в кровеносной системе. Апопротеин А1 является компонентом ЛПВП, а апопротеин В – компонентом ЛПНП.
Отклонения от нормальных значений в липидном спектре могут указывать на нарушения обменных процессов в организме и привести к серьезным осложнениям. Регулярное проведение анализов и контроль их результатов помогут предотвратить развитие заболеваний.
Показания для проведения анализа на липидный спектр
Исследование липидного профиля выполняется для следующих целей:
- диагностики и мониторинга прогрессирования атеросклероза у пациентов с предрасполагающими факторами, такими как курение, злоупотребление алкоголем, сердечно-сосудистые заболевания, артериальная гипертензия, диабет и наследственная предрасположенность;
- анализа состояния обмена жиров у пациентов с ишемической болезнью сердца, а также после перенесенного инфаркта миокарда;
- оценки обмена жиров в контексте лечения пациентов с сосудистыми заболеваниями головного мозга.
В последнее время в большинстве поликлиник анализ крови на общий холестерин для всех пациентов старше 50 лет стал частью обязательного скринингового (профилактического) обследования. Это означает, что независимо от причины обращения к врачу, такой анализ должен проводиться у целевых возрастных групп раз в год (или раз в два года). Если на этом этапе будут обнаружены отклонения от нормы, пациенту может быть рекомендован более детальный анализ крови на липидный профиль.
Также всем здоровым людям младшего возраста советуют проходить анализ на липидный профиль раз в 5 лет. Это поможет своевременно выявить нарушения обмена жиров и начать необходимое лечение.
Контроль терапии атеросклероза также включает исследование липидного профиля. Анализ крови назначается каждые 3 месяца в период подбора медикаментов и дозировки, а при положительной динамике — раз в 6 месяцев. Снижение уровней холестерина, ЛПНП, ЛПОНП и коэффициента атерогенности указывает на правильный выбор средств для лечения атеросклероза.
Как подготовиться к анализу?
Как и любой другой биохимический анализ, исследование липидного спектра требует небольшой подготовки и соблюдения следующих рекомендаций:
- Анализ на липидный спектр следует проводить утром натощак (время голодания должно составлять не менее 8 часов, но не более 14). Разрешено пить обычную негазированную воду. Если нет возможности сдать кровь утром, можно сделать это в течение дня, при этом перерыв между последним приемом пищи и забором крови должен составлять 6-7 часов.
- Ужин накануне следует проводить в привычном режиме, не придерживаясь строгих диет: это поможет получить более точные результаты анализа на липидный спектр. Кроме того, рекомендуется не изменять свои привычные пищевые привычки за 1-2 недели до обследования.
- Рекомендуется воздержаться от курения за полчаса до забора крови и от употребления алкоголя за сутки до анализа.
- Исследование липидного спектра лучше проводить в спокойной обстановке, когда пациент не испытывает психологического напряжения.
- Перед забором крови необходимо провести 5-10 минут в спокойном состоянии.
Кровь для анализа берется из вены, обычно требуется 5-10 мл. Лаборант затем подготавливает образец и отправляет его в лабораторию. Результаты теста на липидный спектр, как правило, становятся доступны в течение суток.
Нормальные и патологические значения липидного спектра
Нормативные значения анализа крови на липидный спектр могут варьироваться в зависимости от возраста пациента и используемого оборудования в конкретной лаборатории. Средние показатели представлены в следующей таблице:
| Параметр липидного спектра | Нормальные значения в крови |
|---|---|
| Общий холестерин | 3,20 – 5,26 ммоль/л |
| Липопротеины высокой плотности | |
| Женщины | > 1,1 ммоль/л |
| Мужчины | > 1 ммоль/л |
| Липопротеины низкой плотности | Что такое дислипидемия? |
Изменения в показателях липидного спектра, как в сторону уменьшения, так и в сторону увеличения, могут привести к серьезным нарушениям в функционировании организма. При необходимости коррекции жирового обмена важно учитывать причины, которые привели к этим отклонениям.
Холестерин
Наиболее часто у пациентов, обращающихся в поликлинику, выявляется повышенный уровень холестерина. У новорожденных этот показатель не превышает 3 ммоль/л, однако с возрастом он постепенно увеличивается. Хотя средние нормы холестерина колеблются в пределах 3,2-5,26 ммоль/л, у пожилых людей эти значения могут достигать 7,1-7,2 ммоль/л.
До 80% холестерина, который находится в крови, вырабатывается печенью (это называется эндогенный холестерин). Остальные 20% поступают с пищей. Поэтому одним из ключевых факторов, способствующих отклонению этого показателя от нормы, является неправильное питание: чрезмерное потребление насыщенных жиров животного происхождения (таких как сало, жирное мясо, молоко и молочные продукты).
К факторам риска повышения уровня холестерина относятся:
- наследственные генетические заболевания (семейная гиперхолестеринемия);
- ишемическая болезнь сердца, инфаркт миокарда;
- заболевания печени (желчекаменная болезнь, первичный билиарный цирроз);
- заболевания почек (хронический пиелонефрит, хронический гломерулонефрит, ХПН);
- сахарный диабет;
- заболевания щитовидной железы (гипотиреоз);
- ожирение;
- беременность;
- прием некоторых лекарств (диуретики, бета-блокаторы, комбинированные оральные контрацептивы, глюкокортикоиды);
- алкоголизм;
- заболевания, связанные с нарушением минерального обмена, подагра.
Поскольку холестерин представляет собой общее понятие, охватывающее все фракции жиров, находящихся в крови, его уровень чаще всего повышается за счет увеличения атерогенных липидов. Анализ на липидный спектр в таких случаях может показать рост концентрации ЛПНП и ЛПОНП при нормальных или сниженных значениях липопротеинов высокой плотности. Это, в свою очередь, повышает коэффициент атерогенности и риск развития атеросклероза у пациента.
Снижение уровня холестерина встречается реже. Причинами таких изменений в липидном спектре могут быть:
- голодание, вплоть до полного истощения;
- синдром мальабсорбции и другие проблемы с ЖКТ, препятствующие усвоению пищи;
- тяжелые заболевания, включая инфекционные, сепсис;
- хронические заболевания печени, почек, легких на терминальной стадии;
- прием некоторых медикаментов (статинов, фибратов, кетоконазола, тироксина).
Снижение уровня холестерина обычно затрагивает все фракции липидного спектра. При анализе будет наблюдаться картина гиполипопротеинемии: снижение концентрации не только общего холестерина, но и ЛПВП, ЛПНП, ЛПОНП, триглицеридов и коэффициента атерогенности. Такое состояние может привести к нарушениям в строительстве клеточных мембран, что негативно сказывается на всех органах и системах, может вызвать проблемы с репродуктивной функцией у женщин фертильного возраста, а также угнетение нервной системы, что может привести к депрессии и суицидальным мыслям. Коррекция состояния осуществляется путем устранения причины, а также назначения диеты, богатой животными жирами.
Липопротеины высокой плотности
При проведении анализа липидного спектра у пациентов, страдающих атеросклерозом и сердечно-сосудистыми заболеваниями, чаще всего наблюдается снижение этого показателя. Липопротеины высокой плотности (ЛПВП) играют ключевую роль в антиатерогенности, и их уровень следует поддерживать в целевых значениях: более 1,1 ммоль/л у женщин и более 1 ммоль/л у мужчин. Анализируя результаты липидного спектра, можно заметить, что критическое снижение ЛПВП чаще фиксируется у мужчин, чем у женщин. Это объясняется «защитным» эффектом эстрогенов – женских половых гормонов, которые положительно влияют на сосуды. Поэтому у женщин в возрасте 40-50 лет, то есть до начала менопаузы, когда уровень эстрогенов начинает снижаться, риск развития ишемической болезни сердца и инфаркта миокарда ниже. В пожилом возрасте заболеваемость сердечно-сосудистой патологией становится примерно одинаковой у мужчин и женщин.
Снижение уровня ЛПВП может происходить при следующих состояниях:
- атеросклероз;
- сердечно-сосудистые заболевания;
- курение и злоупотребление алкоголем;
- избыточный вес;
- хронические заболевания печени с холестазом;
- сахарный диабет.
Случаи повышения уровня ЛПВП в анализах на липидный спектр встречаются довольно редко.
Липопротеины низкой и очень низкой плотности
Эта форма липидов играет важную роль в развитии атеросклероза. Чем ниже плотность комплекса белков и жиров, тем легче он оседает на стенках сосудов, образуя сначала мягкие и рыхлые липидные отложения, которые со временем, укрепляясь соединительной тканью, превращаются в зрелые холестериновые бляшки. Увеличение уровня ЛПНП и ЛПОНП происходит по тем же причинам, что и рост общего холестерина.
При значительном превышении нормальных значений ЛПНП и ЛПОНП коэффициент атерогенности может достигать 7-8 и выше (при норме 2-3). Такие показатели липидного профиля указывают на уже имеющийся атеросклероз и высокий риск возникновения осложнений со стороны сердечно-сосудистой и нервной систем.
Триглицериды
Эти вещества получили свое название благодаря тому, что их молекулы состоят из трех жирных кислот. Липидный состав различных триглицеридов может варьироваться, включая как насыщенные, так и ненасыщенные жиры. В зависимости от их состава триглицериды выполняют различные функции: они могут участвовать в формировании клеточных мембран или накапливаться в тканях в виде жировых запасов, которые служат источником энергии для химических процессов в организме.
Триглицериды поступают в организм с пищей и образуются в тканях, а их транспортировка осуществляется с помощью липопротеинов различной плотности. Таким образом, уровень триглицеридов в крови зависит от возраста и пола. Увеличение их концентрации наблюдается сразу после еды, во время беременности и при гиперлипидемии различного происхождения. Снижение уровня триглицеридов может указывать на ускоренные обменные процессы (например, тиреотоксикоз), проблемы с всасыванием (синдром мальабсорбции, голодание) или нарушения синтеза (печеночные заболевания).
Коэффициент атерогенности
Коэффициент атерогенности представляет собой комплексный показатель, который позволяет оценить вероятность возникновения атеросклероза и его последствий у конкретного пациента. Увеличение этого коэффициента указывает на доминирование липопротеинов «вредных» типов над «полезными», что, в свою очередь, свидетельствует о повышенном риске формирования холестериновых бляшек на стенках артерий.
Аполипопротеины
При интерпретации анализа на липидный спектр обычно не учитывают уровень белков-переносчиков, известных как аполипопротеины. Однако данное исследование может оказаться полезным для выяснения причин наследственной гиперхолестеринемии. Например, при генетически обусловленном увеличении аполипопротеинов А наблюдается закономерный рост уровня липопротеинов низкой плотности. В большинстве случаев такие состояния требуют постоянного соблюдения лечебной диеты и применения медикаментов.
Целевые значения липидограммы: к каким показателям стоит стремиться
С возрастом пациентам становится все труднее поддерживать уровень холестерина и других показателей липидного профиля в пределах нормы. По статистическим данным, каждый третий человек старше 60 лет страдает от атеросклероза, а сердечно-сосудистые заболевания занимают лидирующие позиции среди причин смертности.
Коррекция нарушений жирового обмена — это длительный процесс, требующий тщательного контроля как со стороны врача-терапевта, который назначает лечение, так и со стороны самого пациента. Чем выше исходный уровень холестерина, тем дольше должна продолжаться терапия атеросклероза. Целевые показатели липидного профиля, к которым следует стремиться всем пациентам с сердечно-сосудистыми заболеваниями и нарушениями мозгового кровообращения, включают:
- общий холестерин — менее 5,26 ммоль/л;
- холестерин липопротеинов низкой плотности (ЛПНП) — ниже 3,00 ммоль/л;
- холестерин липопротеинов высокой плотности (ЛПВП) — выше 1 ммоль/л;
- триглицериды — менее 2 ммоль/л.
Достижение этих значений в липидном профиле позволяет снизить риск развития инфаркта миокарда и инсульта в 3,5 раза.
Таким образом, липидный профиль представляет собой комплексный анализ, который дает полное представление о состоянии жирового обмена в организме. Чем раньше будут обнаружены отклонения в липидограмме, тем быстрее можно будет их исправить с помощью изменения диеты, образа жизни и назначения медикаментов.
Многим пациентам терапевтических и кардиологических отделений, а также пожилым людям назначают анализ, известный как «липидограмма крови». Однако не все врачи объясняют, что это за исследование и что оно включает. Между тем, это обследование помогает понять, насколько нарушен липидный обмен и как его можно корректировать: с помощью диеты, народных средств или же требуется применение специфических лекарственных препаратов.
Учитывая, что уровень жиров зависит от индивидуальных особенностей, для интерпретации анализа используется специальная таблица норм для всего липидного спектра, как для женщин, так и для мужчин, с учетом их возраста.
https://youtube.com/watch?v=aHYE9H8eSoo
Биохимический анализ крови на липиды
Жиры, которые мы получаем с пищей или которые синтезируются в нашем организме, выполняют важные функции, и в ряде химических реакций их не может заменить никакое другое вещество. Они не растворимы в воде (к которой относятся кровь, лимфа и внутриклеточная жидкость), поэтому объединяются с белками, образуя липопротеиды.
Эти сложные соединения состоят из одних и тех же липидных компонентов, однако каждый жиробелковый комплекс имеет свое уникальное процентное соотношение этих компонентов. В их состав входят триглицериды, фосфолипиды, холестерин, его эфиры и жирорастворимые витамины (такие как витамин Е и каротиноиды). Чем выше содержание жира, тем меньше белка-переносчика, что приводит к снижению плотности липопротеида. Плотность может быть очень низкой, промежуточной, низкой или высокой.
Одной из особенностей биохимии липидного обмена является постепенный переход одной фракции в другую в результате отщепления или присоединения жирового компонента. Это означает, что результаты липидограммы могут показать, на каком этапе произошло нарушение липидного баланса и насколько серьезным оно является. На основе этих данных врачи могут оценить риск развития сердечно-сосудистых заболеваний и контролировать процесс лечения.
В медицине существует несколько терминов для обозначения этого анализа. Помимо липидограммы, его также называют «липидный профиль» или «липидный статус», хотя суть анализа остается неизменной. Гемотест включает в себя определение концентрации липопротеинов, общего холестерина, содержащегося в них, триглицеридов, а расширенный анализ также включает уровень некоторых белков-переносчиков.
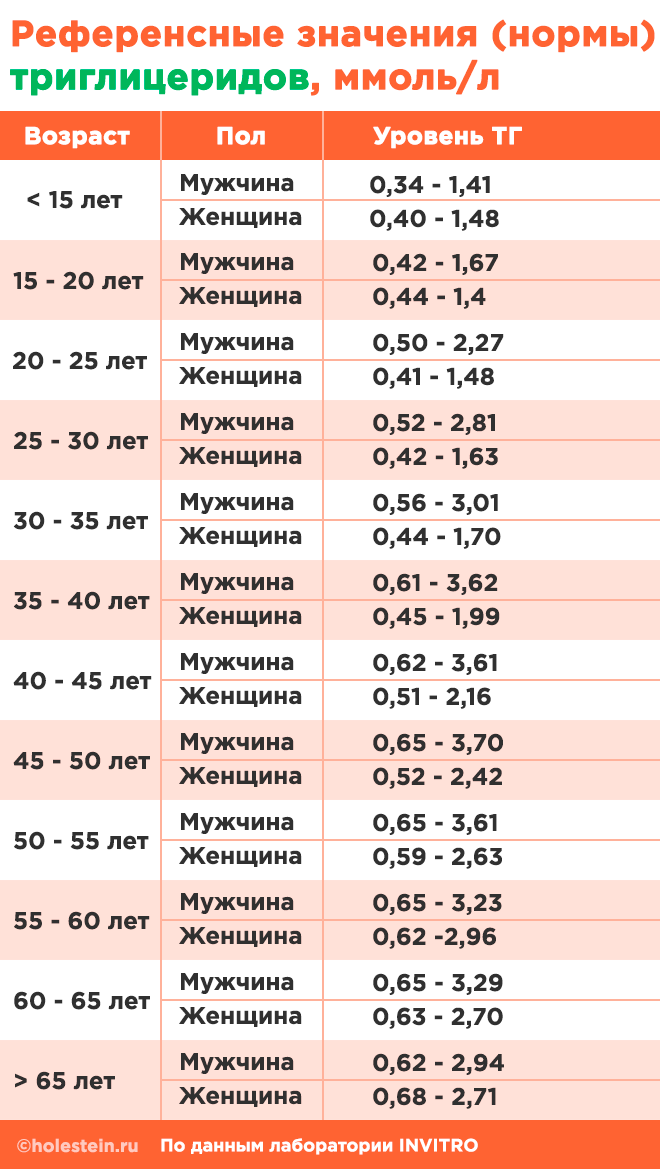
Показатели липидного спектра: расшифровка, нормы и отклонения
Если уровень глюкозы, форменных элементов крови и показатели функции печени остаются неизменными и не зависят от пола, а у взрослых – и от возраста, то параметры липидного обмена подвергаются изменениям каждые пять лет. При этом изменяются не только числовые значения, но и соотношение между различными фракциями. Именно это соотношение имеет ключевое значение для оценки состояния здоровья пациента.
Важно также отметить, что физиологические изменения референсных значений липидов могут происходить после приема пищи, а также под воздействием физической и эмоциональной нагрузки, во время беременности и в первые месяцы лактации. Эти изменения временные, и липидный обмен восстанавливается самостоятельно, не требуя вмешательства.
Теперь давайте подробнее рассмотрим каждый из показателей.
Общий холестерин
Это общее количество холестерина, присутствующего в крови. Он является частью липопротеидов различной плотности и не находится в свободном состоянии. Упрощенная липидограмма включает в себя лишь измерение общего холестерина. Однако отклонения от нормальных значений не всегда дают полное представление врачам, поскольку им важно знать, какие именно фракции влияют на изменения в липидном обмене. Тем не менее, без этого показателя невозможно рассчитать коэффициент атерогенности, который является ключевым индикатором риска атеросклеротических заболеваний сосудов.
В зависимости от возраста диапазон нормальных значений колеблется в пределах 2–3 ммоль/л. График изменения общего холестерина у мужчин и женщин имеет свои особенности:
- у мужчин максимальные уровни холестерина фиксируются в период половой зрелости, что связано с повышением уровня половых гормонов, после чего, с уменьшением гормонального фона, наблюдается снижение;
- у женщин уровень общего холестерина постепенно увеличивается, и с возрастом он становится выше.
Нормативные значения общего холестерина в зависимости от возраста и пола представлены ниже.
Липопротеины высокой плотности (ЛПВП, HDL)
Плотность липопротеинов определяется количеством содержащегося в них белка: чем больше белка, тем выше плотность. Липопротеины высокой плотности содержат много белка и минимальное количество жира. Они формируются в результате удаления липидов, которые используются клетками. Таким образом, липопротеины с высокой плотностью представляют собой «отработанные» вещества, которые должны вернуться в печень для транспортировки оставшихся липидов.
Эти остатки, проходя через сложные химические реакции, преобразуются в желчные кислоты и попадают в желчный пузырь. Затем, во время еды, желчный пузырь сокращается и выбрасывает желчь в кишечник. Здесь желчные кислоты расщепляют пищу на усваиваемые компоненты, а сами разрушаются.
Таким образом, липопротеины высокой плотности помогают выводить из организма излишки жира и холестерина. Именно поэтому их называют «хорошими». Следовательно, чем выше уровень этих липопротеинов, тем ниже вероятность развития заболеваний, связанных с нарушением липидного обмена, и наоборот.
Для анализа важно учитывать количество холестерина в липопротеидах, а не в целом в жиробелковом комплексе. Нормальные значения холестерина в ЛПВП представлены в таблице.
Липопротеины низкой плотности (ЛПНП, LDL)
Их принято называть «плохими» липопротеинами. Это связано с тем, что липопротеины низкой плотности (ЛПНП) составляют основную часть жиробелковых комплексов, которые находятся в кровотоке. Они отвечают за транспортировку холестерина и небольшого количества других жиров от клеток печени, где они образуются, к периферическим тканям. Неиспользованные ЛПНП могут накапливаться в стенках сосудов, образуя атеросклеротические бляшки.
Высокий уровень «плохих» липопротеинов значительно повышает вероятность развития атеросклероза. Что это за заболевание? Это сужение артерий, образование тромбов, снижение эластичности стенок сосудов, их повышенная хрупкость и расслоение. В результате может происходить нарушение кровоснабжения тканей, вплоть до их омертвения. Однако и слишком низкий уровень ЛПНП также неблагоприятен. Он может привести к нарушению синтеза стероидных гормонов, дефициту витаминов (А и D), замедлению процессов восстановления и снижению когнитивных функций.
Оптимальные значения холестерина в ЛПНП можно узнать из специальной таблицы.
Липопротеины очень низкой плотности (ЛПоНП, VLDL)
Это базовые первичные частицы, которые образуются в клетках печени и служат основой для формирования липопротеинов низкой плотности (ЛПНП). Хотя они частично попадают в кровоток, уровень холестерина в них остается невысоким. Липопротеины очень низкой плотности (ЛПоНП) выполняют функцию транспортировки триглицеридов, но также играют важную роль в обмене холестерина. При наличии диабета и почечных заболеваний с недостаточностью их способность проникать в стенки сосудов значительно возрастает.
Средние показатели холестерина в ЛПоНП варьируются от 0,26 ммоль/л до 1,04 ммоль/л. Устойчивое увеличение их синтеза приводит к росту концентрации ЛПНП, что, в свою очередь, способствует развитию атеросклероза.
Коэффициент атерогенности (КА)
Этот показатель является основным при проведении анализа крови на липидный спектр. Его рассчитывают по специальной формуле:
Нормальные значения коэффициента атерогенности следующие:
- до 30 лет – не более 2,5 у мужчин и 2,2 у женщин;
- после 40 лет – менее 3,5 для мужчин и 3,2 для женщин.
Чем выше коэффициент, тем выше вероятность и скорость формирования атеросклеротических бляшек.
Дополнительные показатели
Для того чтобы понять биохимические причины повышенного коэффициента атерогенности, необходимо получить дополнительные данные о липидном обмене. Важным аспектом является определение уровня ключевых белков-переносчиков. Именно поэтому в расширенную липидограмму включаются показатели аполипопротеинов А1, В и (а).
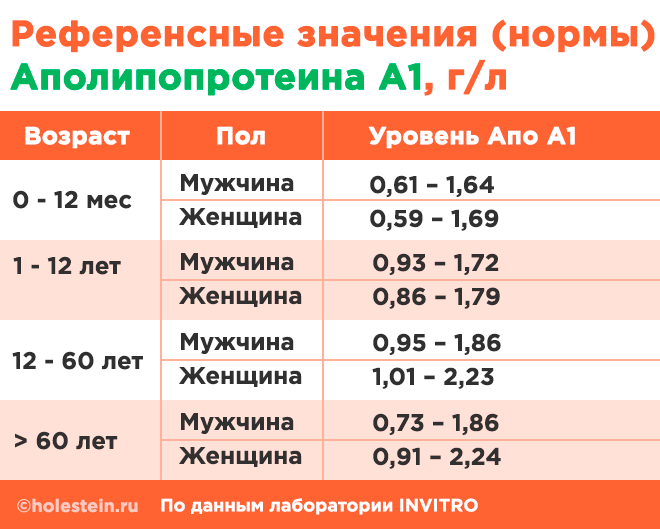
1) Апо А1 – это белок-переносчик, входящий в состав липопротеинов высокой плотности (ЛПВП), который синтезируется в печени и кишечном эпителии. Он активирует фермент липазу, способствующий расщеплению холестерина и его выведению из организма. Снижение уровня Апо А1 может привести к накоплению липидов и белков в стенках сосудов, что в свою очередь способствует образованию атеросклеротических бляшек. Напротив, более высокий уровень этого белка связан с меньшим риском развития атеросклероза. Референтные значения для аполипопротеина А1 приведены ниже.
2) Аполипопротеин В присутствует во всех жиробелковых комплексах, за исключением высокоплотных. Апо В-100 состоит из ста аминокислот и синтезируется клетками печени. Его сокращенная форма – Апо В-48 – вырабатывается кишечным эпителием. Помимо своей транспортной функции, аполипопротеины В играют роль в распознавании липопротеинов низкой плотности (ЛПНП) рецепторами клеток, что способствует их прикреплению к цитоплазматическим мембранам.
Клинические и лабораторные исследования показали, что уровень аполипопротеина В более точно, чем концентрация ЛПНП, определяет риск развития атеросклероза. Поэтому в расширенных анализах липидного профиля рассчитывается дополнительный «коэффициент атерогенности» — соотношение Апо В к Апо А1. В норме этот показатель не должен превышать 0,9 для мужчин и 0,8 для женщин.
3) Липопротеин (а) представляет собой соединение ЛПНП с аполипопротеином (а). Синтез Апо (а) имеет генетическую предрасположенность, и его уровень варьируется у разных людей. С момента рождения он постепенно увеличивается, но к двум годам жизни его уровень стабилизируется и остается неизменным до конца жизни. Апобелок (а) не взаимодействует с рецепторами клеток печени, что препятствует выведению холестерина. Более того, он мешает растворению тромбообразований, что может привести к повышенному риску тромбообразования.
Поскольку высокая концентрация Апо (а) имеет наследственный характер, ее невозможно скорректировать с помощью диет, физических упражнений или отказа от вредных привычек. В этом случае единственным выходом остается аппаратное очищение крови. Однако до этого момента липопротеин (а) может накопиться в стенках сосудов, особенно если действуют другие атерогенные факторы.
Оптимальный уровень ЛП (а) составляет менее 0,3 г/л.
Как правильно подготовиться к сдаче крови на липидный состав
Чтобы избежать повторной сдачи крови, важно тщательно подготовиться к анализу, следуя нескольким рекомендациям. Это поможет исключить вероятность получения ложных результатов.
- Обязательно обсудите с врачом возможность отмены медикаментов, которые могут повлиять на уровень липидов, за 14 дней до визита в лабораторию.
- Женщинам репродуктивного возраста следует дождаться середины менструального цикла (10–14 дней с первого дня последней менструации).
- В течение трех дней до анализа избегайте употребления жирной и жареной пищи.
- То же самое касается и алкогольных напитков.
- Постарайтесь минимизировать стрессовые ситуации и исключить интенсивные физические нагрузки за несколько дней до сдачи крови.
- Непосредственно перед анализом на липидный профиль воздержитесь от еды за 12 часов. Разрешено пить только чистую негазированную воду.
- За полчаса до сдачи анализа курение строго запрещено.
- Перед входом в лабораторию постарайтесь успокоиться, восстановить дыхание и немного посидеть.
Эти рекомендации касаются подготовки, которую должен соблюдать сам пациент. Но что еще может повлиять на результаты? Неверные показатели могут быть вызваны неисправными автоматическими анализаторами, сбоями в электроснабжении, устаревшими или неправильно разведенными реактивами, а также недостаточной квалификацией лаборантов. Поэтому важно выбирать лаборатории или клиники, которые ценят свою репутацию.
Что делать при плохих результатах анализа
Вряд ли пациент сможет самостоятельно понять причины и последствия нарушений в своем жировом обмене. Восстановить измененный липидный профиль может только врач. При интерпретации развернутой липидограммы участвуют не только терапевт, но и ряд узких специалистов, таких как кардиолог, эндокринолог и гастроэнтеролог. Подбор методов коррекции и лечения осуществляется консилиумом, в который также входят диетолог и врач по лечебной физкультуре.
- При незначительных и умеренных нарушениях, если нет генетических факторов, для восстановления липидного баланса может быть достаточно изменить рацион и образ жизни, а также использовать народные и гомеопатические средства.
- Тяжелая дислипидемия требует комплексного и длительного лечения, возможно, на протяжении всей жизни. В дополнение к диете, умеренной физической активности и отказу от вредных привычек назначается специфическая терапия с использованием статинов, фибратов, ингибиторов абсорбции холестерина, витаминов и секвестрантов желчных кислот.
Атеросклероз можно смело считать глобальной эпидемией, и своевременное проведение анализа на липидный статус может значительно улучшить статистику. Для этого важно проходить обследование вовремя, даже если у вас нет симптомов нарушения липидного обмена. Молодым людям рекомендуется сдавать кровь всего один раз в пять лет. После 45 лет контроль уровня липидов следует проводить 1–2 раза в год. При любых отклонениях стоит обратиться за консультацией к специалисту.
Влияние образа жизни на липидный профиль
Липидный профиль, который определяется с помощью анализа крови на липидный спектр, является важным показателем состояния здоровья человека. Однако на результаты этого анализа значительно влияют различные факторы, в том числе образ жизни. Понимание того, как именно образ жизни влияет на липидный профиль, может помочь в профилактике сердечно-сосудистых заболеваний и других нарушений.
Одним из ключевых факторов, влияющих на липидный профиль, является питание. Диета, богатая насыщенными жирами и трансжирами, может привести к повышению уровня холестерина низкой плотности (ЛПНП), который часто называют «плохим» холестерином. В то же время, употребление мононенасыщенных и полиненасыщенных жиров, таких как оливковое масло, орехи и рыба, может способствовать повышению уровня холестерина высокой плотности (ЛПВП) – «хорошего» холестерина, который помогает удалять ЛПНП из крови.
Физическая активность также играет важную роль в формировании липидного профиля. Регулярные физические нагрузки способствуют снижению уровня ЛПНП и триглицеридов, а также повышению уровня ЛПВП. Упражнения, такие как кардионагрузки, силовые тренировки и даже простая ходьба, могут значительно улучшить состояние липидного профиля и общее здоровье сердечно-сосудистой системы.
Курение и употребление алкоголя также оказывают значительное влияние на липидный профиль. Курение может привести к повышению уровня ЛПНП и снижению уровня ЛПВП, что увеличивает риск сердечно-сосудистых заболеваний. Умеренное употребление алкоголя, с другой стороны, может иметь некоторые положительные эффекты на липидный профиль, однако чрезмерное употребление алкоголя приводит к повышению уровня триглицеридов и другим негативным последствиям для здоровья.
Стресс и недостаток сна также могут негативно сказаться на липидном профиле. Хронический стресс может привести к увеличению уровня кортизола, что, в свою очередь, может способствовать повышению уровня ЛПНП и триглицеридов. Недостаток сна также связан с нарушением обмена веществ и может привести к увеличению веса, что, в свою очередь, негативно сказывается на липидном профиле.
Таким образом, образ жизни играет ключевую роль в формировании липидного профиля. Здоровое питание, регулярная физическая активность, отказ от курения и умеренное употребление алкоголя, а также управление стрессом и достаточный сон могут значительно улучшить результаты анализа крови на липидный спектр и способствовать общему улучшению здоровья.
Методы коррекции липидного спектра
Коррекция липидного спектра крови является важным аспектом в профилактике и лечении сердечно-сосудистых заболеваний. Существуют различные методы, которые могут помочь нормализовать уровень липидов в крови, и они могут быть разделены на несколько категорий: изменения в образе жизни, медикаментозная терапия и альтернативные методы.
Изменения в образе жизни
Первым шагом к коррекции липидного спектра является изменение образа жизни. Это включает в себя:
- Диета: Снижение потребления насыщенных жиров и трансжиров, увеличение потребления полиненасыщенных и мононенасыщенных жиров. Рекомендуется включать в рацион больше овощей, фруктов, цельнозерновых продуктов, рыбы и орехов.
- Физическая активность: Регулярные физические нагрузки помогают повысить уровень HDL (липопротеинов высокой плотности) и снизить уровень LDL (липопротеинов низкой плотности). Рекомендуется заниматься аэробными упражнениями не менее 150 минут в неделю.
- Контроль веса: Избыточный вес и ожирение могут способствовать повышению уровня триглицеридов и снижению уровня HDL. Снижение массы тела даже на 5-10% может значительно улучшить липидный профиль.
- Отказ от курения: Курение негативно влияет на уровень HDL и способствует развитию атеросклероза. Отказ от курения может улучшить липидный профиль и общее состояние сердечно-сосудистой системы.
Медикаментозная терапия
Если изменения в образе жизни недостаточны для достижения целевых значений липидов, может потребоваться медикаментозная терапия. Наиболее распространенные группы препаратов включают:
- Статины: Эти препараты снижают уровень LDL и общих холестерина, блокируя фермент, участвующий в его синтезе в печени.
- Фибраты: Они помогают снизить уровень триглицеридов и могут повышать уровень HDL.
- Никотиновая кислота: Этот витамин может помочь снизить уровень LDL и триглицеридов, а также повысить уровень HDL.
- Секвестранты желчных кислот: Эти препараты связывают желчные кислоты в кишечнике, что приводит к снижению уровня холестерина в крови.
Альтернативные методы
Некоторые пациенты могут рассмотреть альтернативные методы коррекции липидного спектра, такие как:
- Добавки с омега-3 жирными кислотами: Исследования показывают, что омега-3 могут помочь снизить уровень триглицеридов и улучшить общее состояние сердечно-сосудистой системы.
- Фитостеролы: Эти растительные соединения могут помочь снизить уровень LDL, блокируя его всасывание в кишечнике.
- Чеснок: Некоторые исследования показывают, что чеснок может оказывать положительное влияние на уровень холестерина, хотя результаты варьируются.
Важно отметить, что перед началом любых изменений в образе жизни или начала медикаментозной терапии необходимо проконсультироваться с врачом. Индивидуальный подход и регулярный мониторинг липидного спектра крови помогут достичь наилучших результатов в коррекции липидного профиля и снижении риска сердечно-сосудистых заболеваний.
Частота проведения анализа и его значение для здоровья
Анализ крови на липидный спектр рекомендуется проводить регулярно, особенно для людей, находящихся в группе риска по сердечно-сосудистым заболеваниям. К таким факторам риска относятся: наличие избыточного веса, гипертония, диабет, а также наследственная предрасположенность к сердечно-сосудистым заболеваниям. Врачи советуют проходить этот анализ не реже одного раза в год, а в случае выявления отклонений – чаще, по рекомендации специалиста.
Липидный спектр включает в себя определение уровня различных жировых веществ в крови, таких как общий холестерин, липопротеины высокой и низкой плотности (ЛПВП и ЛПНП), триглицериды и другие компоненты. Эти показатели играют ключевую роль в оценке состояния сердечно-сосудистой системы и могут помочь в ранней диагностике атеросклероза, ишемической болезни сердца и других заболеваний.
Значение анализа крови на липидный спектр для здоровья невозможно переоценить. Высокий уровень общего холестерина и, в частности, липопротеинов низкой плотности (ЛПНП), часто ассоциируется с повышенным риском развития атеросклероза, который может привести к сердечным приступам и инсультам. Напротив, высокий уровень липопротеинов высокой плотности (ЛПВП) считается защитным фактором, так как они помогают выводить холестерин из организма.
Кроме того, анализ позволяет оценить уровень триглицеридов, которые также являются важным показателем. Повышенные уровни триглицеридов могут указывать на проблемы с обменом веществ и повышенный риск сердечно-сосудистых заболеваний. Таким образом, результаты анализа могут служить основой для назначения соответствующего лечения и коррекции образа жизни, включая диету и физическую активность.
Важно отметить, что результаты анализа должны интерпретироваться врачом с учетом индивидуальных особенностей пациента, таких как возраст, пол, наличие хронических заболеваний и образ жизни. Это позволяет получить более полное представление о состоянии здоровья и рисках, связанных с липидным обменом.