Анализ крови на липидный спектр — важный инструмент для оценки состояния сердечно-сосудистой системы и здоровья человека. В статье рассмотрим, что такое липидный спектр, его показатели и как интерпретировать результаты анализа. Понимание этих данных поможет выявить риски, связанные с повышенным уровнем холестерина и жировых фракций, а также позволит своевременно скорректировать рацион и образ жизни, что способствует профилактике заболеваний.
Особенности липидного анализа
Наиболее известным липопротеидом является холестерин, который играет важную роль в организме человека, так как способствует укреплению и эластичности клеточных мембран. Он также участвует в синтезе желчи и является составной частью половых гормонов. В организме человека выделяют две фракции холестерина: полезный (ЛПВП) и вредный (ЛПНП).
Липопротеиды низкой плотности представляют собой опасные фрагменты липидов, которые могут накапливаться на стенках сосудов, способствуя развитию атеросклероза. Липидограмма, представляющая собой анализ крови, включает в себя показатель липазы. Этот водорастворимый фермент участвует в процессе расщепления жиров. Существуют различные виды липазы: печеночная, желудочная и лингвиальная, каждая из которых предоставляет информацию о состоянии определенных органов.
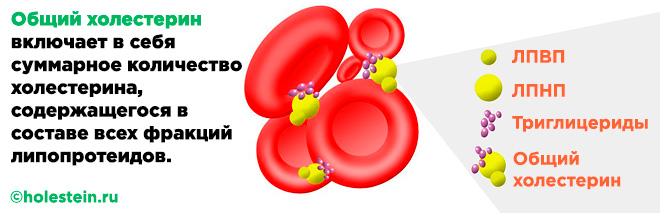
Липидный профиль крови, расшифровка которого осуществляется опытным врачом, включает несколько ключевых показателей: общий холестерин, ЛПНП, ЛПВП и триглицериды. На основе этих данных специалист может оценить атерогенность пациента, то есть вероятность развития атеросклероза. Если коэффициент атерогенности составляет от 1 до 3, это указывает на здоровье человека. При значении 4 риск атеросклероза повышается, а при коэффициенте выше 5 можно говорить о наличии заболевания.
Врачи подчеркивают важность анализа крови на липидный спектр для оценки состояния сердечно-сосудистой системы. Этот тест позволяет определить уровень различных липидов, таких как холестерин и триглицериды, что является ключевым фактором в профилактике сердечно-сосудистых заболеваний. Специалисты отмечают, что расшифровка результатов анализа требует внимательного подхода. Например, высокий уровень общего холестерина может указывать на риск атеросклероза, однако важно учитывать и соотношение между липопротеинами низкой и высокой плотности. Врачи рекомендуют проходить этот анализ регулярно, особенно людям с предрасположенностью к сердечно-сосудистым заболеваниям, чтобы своевременно выявлять и корректировать возможные отклонения.
Проведения процедуры
Анализ необходимо проводить, если биохимическое исследование крови показывает повышенные уровни холестерина, а также при наличии сердечно-сосудистых заболеваний или предрасположенности к ним, сахарном диабете, внепеченочной желтухе, панкреатите, гипотиреозе, циррозе печени, анорексии, подагре, мегалобластной анемии, после инсульта, в прединсультном и прединфарктном состояниях, а также при ожирении, пожилом возрасте, генетической предрасположенности и малоподвижном образе жизни.
Часто данный анализ назначается для мониторинга эффективности лечения статинами и соблюдения гиполипидемической диеты. Липидный профиль крови сдают утром натощак, в отличие от стандартного биохимического анализа. Последний прием пищи должен быть не менее чем за 10 часов до забора крови. Поэтому вечером перед анализом рекомендуется избегать тяжелой пищи, а также исключить алкоголь, бобовые и консервированные продукты.
За три дня до анализа следует прекратить прием любых медикаментов, так как они могут повлиять на результаты исследования липидов. Если у вас есть хронические заболевания, требующие постоянной коррекции, обязательно сообщите врачу о необходимости проведения липидограммы, и он подскажет, от каких препаратов лучше временно отказаться, а какие можно продолжать принимать. Перед сдачей крови постарайтесь минимизировать стрессовые ситуации и физические нагрузки.
Анализ на липидный спектр берется так же, как и биохимический – из вены. Процедура практически безболезненная, поэтому не стоит волноваться. Врач использует тонкую иглу для забора крови, после чего наклеивает пластырь на место прокола. Пациент может сразу после процедуры вернуться домой.
| Показатель | Норма | Что означает отклонение от нормы |
|---|---|---|
| Общий холестерин | < 5.2 ммоль/л | Выше нормы: Повышенный риск атеросклероза, ишемической болезни сердца, инсульта. Может быть связан с неправильным питанием, наследственностью, заболеваниями печени, щитовидной железы. Ниже нормы: Редко, может указывать на заболевания печени, мальабсорбцию, гипертиреоз. |
| Холестерин ЛПНП (плохой холестерин) | < 3.4 ммоль/л | Выше нормы: Основной фактор риска развития атеросклероза. Способствует образованию бляшек в сосудах. Ниже нормы: Обычно не является проблемой, но может быть связан с некоторыми редкими заболеваниями. |
| Холестерин ЛПВП (хороший холестерин) | > 1.0 ммоль/л (для мужчин), > 1.2 ммоль/л (для женщин) | Ниже нормы: Повышенный риск атеросклероза, так как ЛПВП помогают выводить избыток холестерина из организма. Выше нормы: Защитный фактор, снижает риск сердечно-сосудистых заболеваний. |
| Триглицериды | < 1.7 ммоль/л | Выше нормы: Повышенный риск атеросклероза, панкреатита. Может быть связан с избыточным весом, сахарным диабетом, злоупотреблением алкоголем. Ниже нормы: Редко, может указывать на мальабсорбцию, гипертиреоз. |
| Коэффициент атерогенности | < 3.0 | Выше нормы: Указывает на повышенный риск развития атеросклероза. Рассчитывается как (Общий холестерин — ЛПВП) / ЛПВП. |
Расшифровка анализов
Если вам нужна расшифровка липидограммы, лучше всего обратиться к вашему лечащему врачу, так как самостоятельно интерпретировать результаты анализов не рекомендуется. Нормальные значения холестерина могут немного различаться между мужчинами и женщинами. У мужчин, как правило, уровень холестерина ниже, но с возрастом он может увеличиваться. В общем, нормальные показатели общего холестерина варьируются от 3,2 до 5,6 ммоль/л. Что касается других параметров, то нормы липидограммы выглядят следующим образом:
- ЛПНП: 1.71-3.6 ммоль/л;
- ЛПВП: более 1 ммоль/л;
- ЛПОНП: 0.13-1.63 ммоль/л;
- Триглицериды: 0-2.25 ммоль/л.
Расшифровка липидограммы позволяет выявить любые отклонения от нормы и может указать на возможные серьезные заболевания. Например, повышенный уровень холестерина может свидетельствовать не только о риске атеросклероза, но и о таких состояниях, как ишемическая болезнь, цирроз печени, болезнь Гирке, поликистоз яичников, гломерулонефрит, опухоли поджелудочной железы, нефротический синдром, гипотиреоз и беременность.
Повышенные значения могут наблюдаться при приеме бета-блокаторов, тиазидных диуретиков, оральных контрацептивов и кортикостероидов. Снижение общего холестерина может быть признаком длительного голодания, кахексии, нарушений в работе пищеварительной системы, инфекционных заболеваний, сепсиса или туберкулеза легких.
Игнорирование значительного снижения уровня холестерина может привести к таким проблемам, как бесплодие, остеопороз, заболевания желудочно-кишечного тракта, диабет и дефицит витаминов А, Е, К и D. У людей с низким уровнем холестерина риск развития рака печени и алкоголизма в шесть раз выше, чем у остальных.
В бланке расшифровки также указываются показатели липидов высокой и низкой плотности. Нормальный уровень ЛПВП составляет 0,9 ммоль/л. Повышение этого показателя может указывать на обтурационную желтуху, воспалительные процессы в почках, сахарный диабет, гипотиреоз или синдром Кушинга. Существенное снижение уровня «хорошего» холестерина может быть связано с атеросклерозом, ожирением, курением и углеводной диетой.
Плохой холестерин
Что касается липопротеинов низкой плотности, относящихся к вредному холестерину, то их уровень в организме человека должен находиться в пределах 1,71—3,5 ммоль/л. Снижение этого показателя может быть вызвано следующими факторами:
- болезнью Танжера;
- нехваткой ЛХАТ;
- хронической анемией;
- психическими расстройствами;
- приемом таких препаратов, как Холестирамин, Ловастатин, Интерферон;
- артритом;
- миеломной болезнью.
Увеличение уровня плохого холестерина может привести к серьезным заболеваниям печени и почек. Нормальные значения липазы в крови определяются с учетом коэффициента атерогенности. Этот показатель, который не различается для мужчин и женщин, колеблется от 0 до 190 единиц на 1 миллилитр крови у людей старше 17 лет. Для более молодых людей уровень липазы составляет от 0 до 130 ед/мл. Любое отклонение от этих значений – это явный признак патологий в организме.
При повышении линейной липазы могут наблюдаться желчные колики, травмы или кисты поджелудочной железы, внутренний холестаз, инфаркт кишечника, перитонит, язвенная болезнь желудка, кишечная непроходимость, заболевания почек, цирроз и нарушения обмена жиров.
Липидный профиль крови может показать и пониженные значения данного фермента, что обычно указывает на наличие злокачественных опухолей, снижение функции поджелудочной железы, муковисцидоз или переход панкреатита в хроническую стадию. Снижение показателей также может наблюдаться в послеоперационный период и при несбалансированном питании.
Устранение нарушений липидного обмена
Если в результатах анализа выявлены отклонения от нормальных значений, необходимо принять меры для их устранения, прежде всего, следует скорректировать питание. Независимо от того, повышены или понижены показатели, важно исключить из рациона приправы, газированные напитки, сладости и мучные изделия, так как они негативно влияют на общее состояние здоровья.
В рацион стоит добавить больше продуктов, богатых витаминами, а также использовать льняное, кукурузное, рапсовое и оливковое масла. Эти масла помогают выводить плохой холестерин из организма и способствуют укреплению сосудов.
Чтобы уровень холестерина оставался в пределах нормы, рекомендуется ограничить потребление яиц, а также сократить количество промышленно переработанного мяса, сарделек, колбас и белого хлеба. В некоторых случаях может потребоваться медикаментозная коррекция нарушений липидного обмена, которая назначается пациентам, если диетотерапия оказалась недостаточно эффективной. К основным препаратам относятся:
- средства из группы статинов;
- никотиновая кислота;
- препараты антиоксидантов и фибратов;
- секвестранты желчных кислот.
Лекарства подбираются индивидуально, в зависимости от возраста пациента и степени отклонений от нормы. В целом, уровень липидов и обменные процессы в организме зависят от образа жизни пациента, его привычек и питания. Если у человека есть генетическая предрасположенность к ожирению и заболеваниям сердечно-сосудистой системы, важно регулярно сдавать анализ на липидные спектры. Это поможет предотвратить развитие заболеваний и не допустить их прогрессирования, если они уже имеются.
Теперь вам известно, что такое липидный обмен и какое нормальное количество липидов должно быть в крови. Вам больше не придется гадать, что означают непонятные цифры и буквы. Обладая теоретическими знаниями, вы сможете самостоятельно сравнить свои показатели с нормальными и предположить возможные нарушения.
Липидограмма — это анализ на липидный спектр крови, который относится к группе биохимических лабораторных исследований. Липиды представляют собой широкий класс органических соединений, содержащих жиры и жироподобные вещества.
В организме человека жиры выполняют множество жизненно важных функций. Однако, когда речь заходит о холестерине (липопротеине) — одном из ключевых показателей нарушений в жировом обмене, на ум приходят серьезные заболевания сердечно-сосудистой системы, прежде всего — атеросклероз.
Частично это связано с так называемой «антихолестериновою истерией», которая постепенно уходит в прошлое. Безусловно, холестерин и его фракции играют роль в развитии заболеваний сердечно-сосудистой системы, но здесь важен баланс.
Для контроля этого баланса и существует липидограмма (липидный спектр) — анализ крови, который позволяет выявить определенные заболевания. Об этом мы расскажем далее.

Подготовка к анализу
Обычно липидограмма назначается в следующих ситуациях:
- избыточный вес, возрастные изменения;
- наследственные факторы (наличие сердечно-сосудистых заболеваний у родственников);
- болезни, требующие мониторинга уровня холестерина;
- курение, низкая физическая активность;
- в ходе профилактических осмотров;
- для контроля за проведением терапии;
Подготовка к сдаче анализа на липидный профиль не отличается от стандартной подготовки к любому биохимическому анализу:
- сдавать анализ следует утром, натощак;
- за день до анализа избегать чрезмерной физической нагрузки;
- в течение суток не употреблять алкоголь и тяжелую пищу;
- последний прием пищи должен быть не позднее чем за восемь часов до анализа;
- за час до анализа исключить курение и эмоциональные нагрузки;
Показатели: что входит в липидный спектр крови
В традиционном анализе липидограммы выделяют пять ключевых показателей:
Общий холестерин (холестерол) — это главный параметр в липидограмме. Холестерин делится на два типа: эндогенный, который синтезируется организмом, в основном в печени, и экзогенный, поступающий с пищей.
Он играет важную роль в формировании клеточных мембран и тканей, способствует усвоению питательных веществ и является предшественником гормонов роста, отвечающих за половое созревание и общее развитие организма.
Липопротеины высокой плотности (ЛПВП, альфа-холестерин, «хороший» холестерин) — это антиатерогенный компонент. Их основная функция заключается в транспортировке свободного холестерина из клеток.
ЛПВП переносят холестерин в печень, откуда, при нормальном жировом обмене, он выводится из организма с помощью жирных кислот.
Липопротеины низкой плотности (ЛПНП, бета-холестерин, «плохой» холестерин) — этот показатель считается более атерогенным.
Даже при нормальном уровне общего холестерина, повышенное содержание ЛПНП указывает на нарушения в жировом обмене и риск развития атеросклероза.
Это связано с тем, что липопротеины низкой плотности могут оседать на стенках сосудов, что приводит к образованию атеросклеротических бляшек.
Доля ЛПНП в общем холестерине составляет примерно 65%.
Липопротеины очень низкой плотности (ЛПОНП) — некоторые медицинские лаборатории включают этот показатель в расшифровку липидограммы. Однако на сегодняшний день отсутствуют убедительные исследования, подтверждающие необходимость оценки уровня ЛПОНП для определения риска сердечно-сосудистых заболеваний и назначения лечения.
Этот показатель может быть актуален в случае редкой формы дислипидемии или как замена показателю ЛПНП, если анализ проводится без предварительного отказа от пищи.
Триглицериды (ТГ) — в крови они представлены в небольшом количестве и в основном накапливаются в жировых тканях. Это соединение глицерина и жирных кислот.
Их основная функция — энергетическая. Триглицериды находятся в составе ЛПОНП, которые затем преобразуются в ЛПНП, поэтому важно следить за этим показателем.
Коэффициент атерогенности (КА) — этот показатель не определяется напрямую в анализе крови, а рассчитывается на основе других данных. Он позволяет вычислить соотношение атерогенных и антиатерогенных факторов.
Для этого обычно используется формула, в которой разность общего холестерина и ЛПВП делится на ЛПВП. Чем выше коэффициент, тем больше риск сердечно-сосудистых заболеваний.
В этом видео рассказывается о «плохом» и «хорошем» холестерине:

Таблицы норм у детей и взрослых женщин и мужчин
Расшифровка возможных нарушений
| Ниже нормы | Превышение | |
| общий холестерин | * анемия * гипертиреоз * голодание * физическое истощение * лихорадочные состояния * заболевания легких | * алкоголизм * беременность * избыточный вес * хронический панкреатит * злокачественные опухоли поджелудочной железы * диабет * гипотиреоз * хроническая почечная недостаточность * цирроз * гепатит * ишемическая болезнь сердца * болезни почек |
| ЛПНП | * гипертиреоз * заболевания легких * синдром Тангера * синдром Рейе * синдром мальабсорбции * хроническая анемия | * избыток холестерина в рационе * анорексия * диабет * синдром Кушинга * избыточный вес * наследственная предрасположенность к высокому уровню холестерина * гипотиреоз * различные заболевания печени и почек |
| ЛПОНП | * ожирение * болезни почек * гипофизарная недостаточность * красная волчанка * синдром Нимана-Пика * беременность * гликогенозы | |
| ЛПВП | * атеросклероз * инфаркты * ишемическая болезнь сердца * язвы * туберкулез * острые инфекции * заболевания почек | * регулярные физические нагрузки, приводящие к истощению * цирроз и алкоголизм * злокачественные опухоли кишечника |
| Триглицериды | * гипертиреоз * хронические заболевания легких * однообразное и скудное питание | * ишемическая болезнь сердца * инфаркты миокарда * атеросклероз * гипертония * избыточный вес * вирусный гепатит |
Если у вас обнаружен пониженный уровень холестерина в крови, узнайте, что это может означать, в отдельной статье.
Значение в определении болезней сердца и сосудов
Диагностикой и лечением заболеваний сердечно-сосудистой системы занимается кардиолог. Однако назначить липидограмму также может и терапевт.
Анализ на липидный спектр играет ключевую роль в диагностике, так как с его помощью можно достаточно точно оценить вероятность развития таких заболеваний, как:
В процессе диагностики врач определяет, к какой группе риска принадлежит пациент. Для этого необходимо учесть множество факторов. Возраст, пол, наличие наследственных заболеваний, вес, вредные привычки, уровень холестерина и другие показатели липидограммы — все эти данные важны для кардиолога, который на их основе принимает решение о необходимости назначения статинов (лекарств, снижающих уровень холестерина в крови).
При этом нормальные и высокие показатели ЛПВП могут служить защитным фактором при назначении медикаментов, поскольку они препятствуют образованию тромбов в сосудах.
Если уровень триглицеридов повышен, это может стать основанием для назначения более интенсивного лечения, так как препараты, снижающие уровень ЛПНП, также влияют на уровень триглицеридов. Таким образом, детальная расшифровка анализа жирового обмена является важным этапом в процессе диагностики.
На этапе лечения уже выявленных сердечно-сосудистых заболеваний липидограмма должна использоваться как индикатор эффективности и безопасности назначенной терапии.
Перед назначением статинов врач, скорее всего, проведет анализ на трансаминазы (АЛТ и АСТ) — биохимические показатели состояния печени.
Именно на основе этих данных специалист будет оценивать эффективность терапии. Через некоторое время после начала приема препарата снова назначается липидограмма и так называемые «почечные пробы».
Анализ на липидный спектр крови занимает одно из центральных мест в диагностике общего состояния здоровья человека. При своевременном выявлении отклонений от нормальных показателей прогнозы на успешное лечение значительно улучшаются.
Однако важно помнить, что результаты липидограммы должны рассматриваться в контексте множества других факторов. Только квалифицированный специалист может диагностировать заболевания, оценивать риски и назначать лечение.
Какие дополнительные тесты стоит пройти людям с избыточным весом, узнайте из видео-ролика:
Многим пациентам терапевтических и кардиологических отделений, а также людям старшего возраста назначают анализ, известный как «липидограмма крови». Но что это за исследование и что в него входит, многие врачи не всегда объясняют. А ведь этот анализ помогает понять, насколько нарушен липидный обмен и как его следует корректировать: с помощью диеты, народных средств или же требуется применение специфических лекарств.
Учитывая, что уровень жиров зависит от индивидуальных особенностей, для расшифровки анализа используется специальная таблица норм всего липидного спектра, как для женщин, так и для мужчин, с учетом их возраста.
https://youtube.com/watch?v=M2AXRhETS0k
Биохимический анализ крови на липиды
Жиры, которые поступают в организм с пищей или образуются внутри него, играют важные роли и незаменимы в ряде химических реакций. Они не растворимы в воде, что является основным компонентом крови, лимфы и внутриклеточной жидкости, поэтому для их транспортировки они соединяются с белками, образуя липопротеиды.
Эти сложные соединения состоят из одних и тех же липидных элементов, однако каждый жиробелковый комплекс имеет свое уникальное процентное соотношение этих компонентов. К ним относятся триглицериды, фосфолипиды, холестерин, его эфиры и жирорастворимые витамины, такие как витамин Е и каротиноиды. Чем выше содержание жира в липопротеидах, тем меньше в них белка-переносчика, что приводит к снижению плотности липопротеида. Плотность может быть очень низкой, промежуточной, низкой или высокой.
Одной из ключевых особенностей биохимии обмена липидов является постепенный переход одной фракции в другую в результате отщепления или присоединения жирового компонента. Таким образом, результаты липидограммы позволяют определить, на каком этапе произошли сбои в липидном балансе и насколько они серьезны. На основе этих данных врачи могут оценить риск развития сердечно-сосудистых заболеваний и контролировать процесс лечения.
В медицинской практике существует несколько терминов для обозначения этого анализа. Помимо липидограммы, его также называют «липидный профиль» или «липидный статус», однако суть анализа остается неизменной. Гемотест включает в себя определение уровня липопротеинов, общего холестерина, содержащегося в них, триглицеридов, а расширенный вариант анализа дополнительно учитывает уровень некоторых белков-переносчиков.
Показания к проведению анализа
Нарушение липидного обмена представляет собой состояние организма, которое развивается медленно и незаметно. Часто о наличии дисбаланса становится известно лишь после появления связанных с ним заболеваний, особенно сердечно-сосудистых. Первые признаки дислипидемии могут быть неясными и включают:
- повышенную утомляемость, вялость и сонливость;
- нервозность и раздражительность;
- головные боли, напоминающие мигрень;
- дискомфорт и болезненные ощущения в правом подреберье.
В таких случаях липидограмма помогает оценить риск развития атеросклероза, желчнокаменной болезни, гипертонии и диабета II типа.
К более явным признакам нарушения липидного обмена относятся отложения холестерина под кожей, возникающие при длительном повышении его уровня. Это могут быть ксантомы, ксантелазмы и желтые ободки вокруг роговицы (липоидные дуги). Их наличие указывает на серьезные нарушения липидного обмена, и в таких случаях врачи часто назначают липидограмму.
Анализ венозной крови на липидный профиль имеет четкие показания:
- наследственная дислипидемия;
- предрасположенность к ней;
- гипертоническая болезнь и вторичная артериальная гипертензия;
- перенесенные инфаркт или инсульт;
- сахарный диабет;
- заболевания щитовидной железы с нарушением функции;
- ожирение;
- болезни печени с закупоркой желчных протоков;
- воспалительные процессы поджелудочной железы;
- почечные заболевания с недостаточностью;
- предклимактерический и климактерический возраст;
- неправильное питание с чрезмерным потреблением животных жиров, простых углеводов, фаст-фуда, а также гиподинамия и вредные привычки.
Важно понимать, что атеросклероз, диабет, гипертония и ожирение не только являются следствием нарушений липидного баланса, но и усугубляют его. Врачи называют это порочным кругом. Поэтому при наличии указанных заболеваний необходимо регулярно контролировать состояние жирового обмена. Периодически анализ на липидный статус проводят и во время лечения, чтобы оценить его эффективность.
Показатели липидного спектра: расшифровка, нормы и отклонения
Если уровень глюкозы, форменных элементов крови и показатели функции печени остаются неизменными и не зависят от пола, а у взрослых – и от возраста, то параметры липидного обмена подвергаются изменениям каждые пять лет. При этом изменяются не только числовые значения, но и соотношения между различными фракциями, что, в конечном итоге, имеет ключевое значение для оценки состояния здоровья пациента.
Важно отметить, что физиологические изменения референсных значений липидов могут происходить после приема пищи, а также под воздействием физической и психологической нагрузки, во время беременности и в первые месяцы лактации. Эти изменения временные, и липидный обмен восстанавливается самостоятельно, без необходимости в коррекции.
Теперь давайте подробнее рассмотрим каждый из показателей.
Общий холестерин
Это общее количество холестерина, присутствующего в крови. Он является частью липопротеидов с различной плотностью и не находится в свободном состоянии. Упрощенная липидограмма включает в себя лишь определение общего холестерина. Однако отклонение от нормальных значений не дает врачам полной картины, так как важно знать, какие именно фракции вызвали изменения в липидном обмене. Тем не менее, без этого показателя невозможно рассчитать коэффициент атерогенности – ключевой индикатор риска атеросклеротических заболеваний сосудов.
В зависимости от возраста диапазон нормальных значений колеблется в пределах 2–3 ммоль/л. График изменения общего холестерина у мужчин и женщин имеет свои особенности:
- у мужчин максимальный уровень наблюдается в период половой зрелости, что связано с повышением уровня половых гормонов, после чего, с уменьшением гормональной активности, он начинает снижаться;
- у женщин уровень общего холестерина постепенно увеличивается, и с возрастом он становится выше.
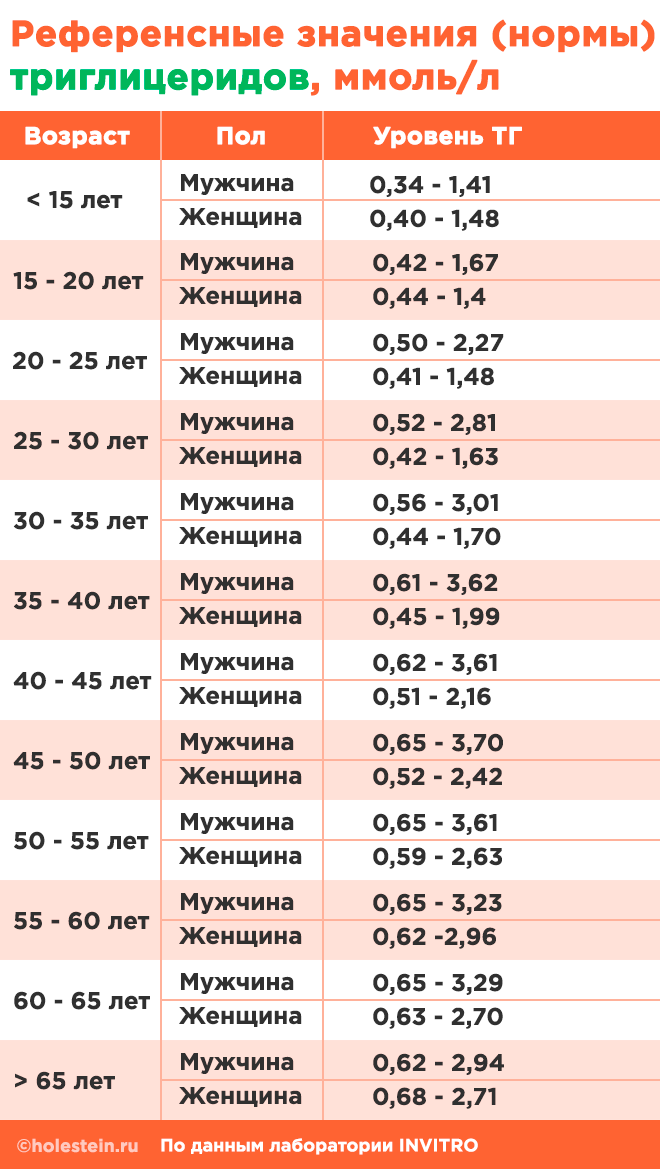
Нормативные значения общего холестерина в зависимости от возраста и пола представлены ниже.
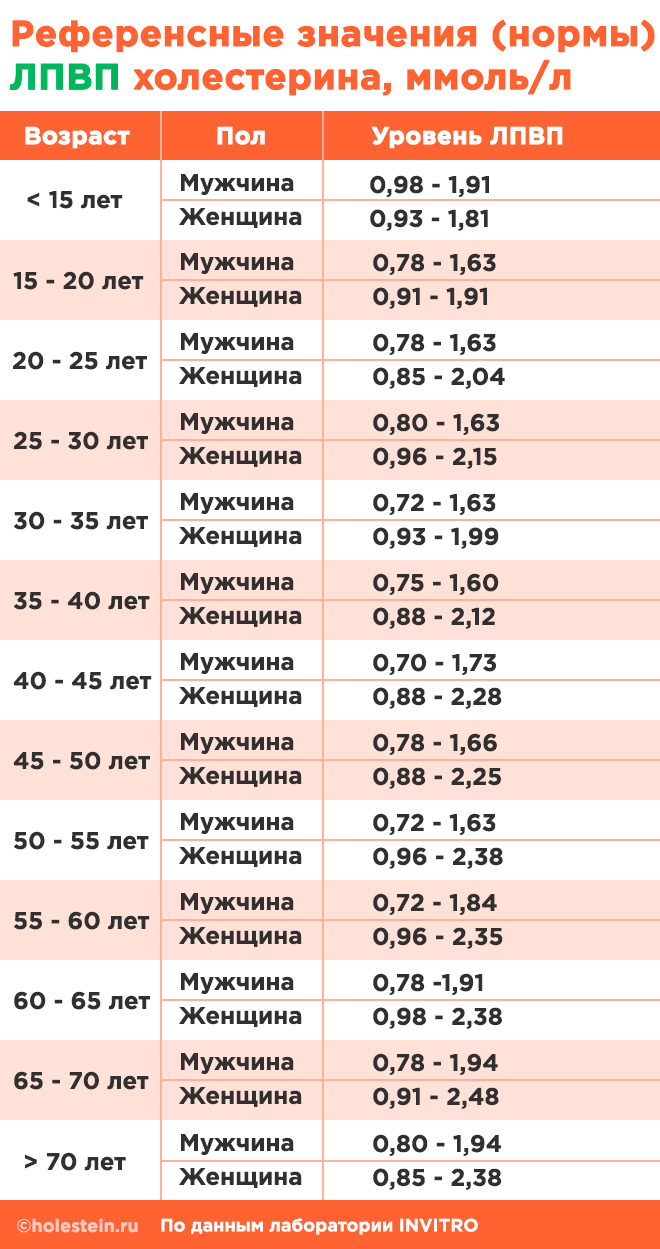
Липопротеины высокой плотности (ЛПВП, HDL)
Плотность липопротеинов определяется содержанием белка: чем больше белка, тем выше плотность. Липопротеины высокой плотности содержат значительное количество белка и минимальное количество жира. Они формируются в результате удаления липидов, которые используются клетками. Таким образом, липопротеины с высокой плотностью представляют собой «отработанные» вещества, которые должны вернуться в печень для транспортировки оставшихся липидов.
Эти остатки, проходя через сложные химические реакции, преобразуются в желчные кислоты и накапливаются в желчном пузыре. Позже, во время еды, желчный пузырь сокращается, выбрасывая желчь в кишечник. Здесь желчные кислоты помогают расщеплять пищу на усваиваемые компоненты, при этом сами они разрушаются.
Таким образом, липопротеины высокой плотности способствуют выведению излишков жира и холестерина из организма, что и обуславливает их название «хорошие». Следовательно, чем выше уровень этих липопротеинов, тем ниже вероятность развития заболеваний, связанных с нарушением липидного обмена, и наоборот.
Для анализа важно учитывать количество холестерина в липопротеидах, а не в целом в жиробелковом комплексе. Нормальные значения холестерина в ЛПВП представлены в таблице.
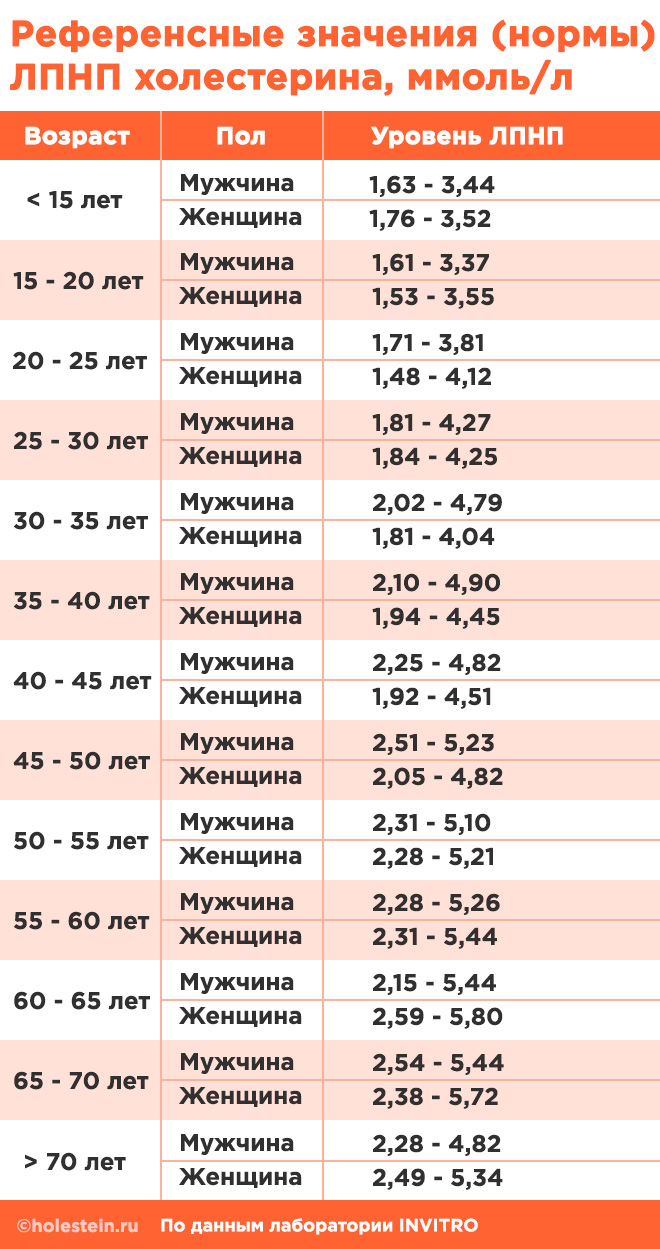
Липопротеины низкой плотности (ЛПНП, LDL)
Их принято называть «плохими» по причине того, что низкоплотные липопротеины составляют основную часть жиробелковых комплексов, которые находятся в кровотоке. Эти соединения переносят холестерин и небольшое количество других жиров от клеток печени, где они образуются, к периферическим тканям. При этом неиспользованные ЛПНП накапливаются в стенках сосудов, образуя атеросклеротические бляшки.
Высокий уровень «плохих» липопротеинов значительно повышает вероятность развития атеросклероза. Что же это такое? Это сужение артерий, образование тромбов, снижение эластичности стенок сосудов, их повышенная хрупкость и расслоение. В конечном итоге это может привести к нарушению кровоснабжения тканей и даже их омертвению. Однако и слишком низкий уровень ЛПНП также представляет опасность. Он может вызвать проблемы с образованием стероидных гормонов, привести к дефициту витаминов (А и D), замедлить процессы восстановления и снизить когнитивные функции.
Чтобы узнать оптимальные значения холестерина в ЛПНП, можно обратиться к специальной таблице.
Липопротеины очень низкой плотности (ЛПоНП, VLDL)
Это базовые первичные частицы, которые образуются в клетках печени и служат основой для формирования липопротеинов низкой плотности (ЛПНП). Хотя они частично попадают в кровоток, уровень холестерина в них остается довольно низким. Липопротеины очень низкой плотности (ЛПоНП) выполняют функцию транспортировки триглицеридов, но также играют важную роль в обмене холестерина. Способность этих липопротеидов проникать в стенки сосудов усиливается при наличии диабета и почечной недостаточности.
Средние показатели холестерина в ЛПоНП варьируются от 0,26 ммоль/л до 1,04 ммоль/л. Устойчивое увеличение их синтеза приводит к росту уровня ЛПНП, что, в свою очередь, способствует развитию атеросклероза.
Триглицериды
Эти вещества получили свое название благодаря тому, что их молекулы состоят из трех жирных кислот. Липидный состав различных триглицеридов может варьироваться, включая как насыщенные, так и ненасыщенные жиры. В зависимости от их состава триглицериды выполняют различные функции: они могут участвовать в формировании клеточных мембран или накапливаться в тканях в виде жировых запасов, которые служат источником энергии для химических процессов в организме.
Триглицериды поступают в организм с пищей и синтезируются в тканях, а их транспортировка осуществляется с помощью липопротеинов различной плотности. Поэтому уровень триглицеридов в крови может изменяться в зависимости от возраста и пола. Увеличение их концентрации в крови наблюдается сразу после еды, во время беременности, а также при гиперлипидемии различного происхождения. Снижение уровня триглицеридов может указывать на ускоренные обменные процессы (например, тиреотоксикоз), проблемы с всасыванием (синдром мальабсорбции, голодание) или нарушения синтеза (печеночные заболевания).
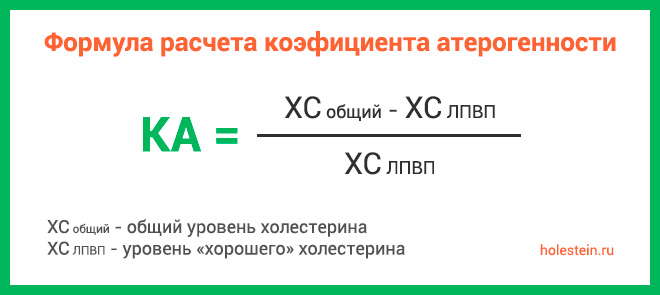
Коэффициент атерогенности (КА)
Этот показатель является основным критерием, по которому, собственно, и осуществляется анализ крови на липидный спектр. Его рассчитывают по специальной формуле:
Нормальные значения коэффициента атерогенности определяются следующим образом:
- до 30 лет – не более 2,5 у мужчин и 2,2 у женщин;
- после 40 лет – менее 3,5 для мужчин и 3,2 для женщин.
Чем выше коэффициент, тем больше вероятность и скорость формирования атеросклеротических бляшек.
Дополнительные показатели
Для понимания биохимических основ высокого атерогенного индекса необходимо больше информации о липидном обмене. Важным аспектом является определение уровня ключевых белков-переносчиков. Поэтому в расширенную липидограмму включаются показатели аполипопротеинов А1, В и (а).
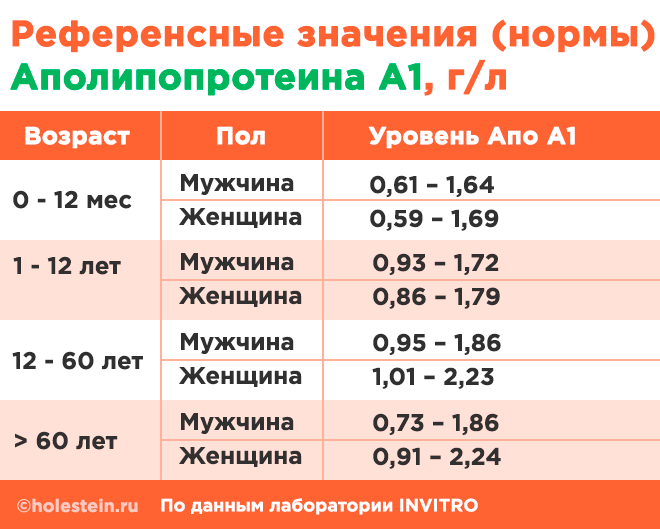
1) Апо А1 – это белок-переносчик, входящий в состав липопротеинов высокой плотности (ЛПВП), который синтезируется в печени и кишечном эпителии. Он активирует фермент липазу, отвечающий за расщепление холестерина, что способствует его выведению из организма. Снижение уровня Апо А1 может привести к накоплению липидов и белков в стенках сосудов, что в свою очередь вызывает образование атеросклеротических бляшек. Напротив, высокая концентрация этого белка снижает риск развития атеросклероза. Референтные значения для аполипопротеина А1 представлены ниже.
2) Аполипопротеин В присутствует во всех жиробелковых комплексах, за исключением высокоплотных. Апо В-100 состоит из ста аминокислот и синтезируется клетками печени. Его сокращенная форма – Апо В-48 – образуется в кишечном эпителии. Помимо своей транспортной функции, аполипопротеины В играют роль в распознавании липопротеинов низкой плотности (ЛПНП) рецепторами клеток, что способствует их прикреплению к клеточным мембранам.
Клинические и лабораторные исследования показали, что уровень аполипопротеина В более точно, чем концентрация ЛПНП, определяет риск развития атеросклероза. Поэтому в расширенных анализах липидного профиля рассчитывается дополнительный «коэффициент атерогенности» — соотношение Апо В к Апо А1. В норме этот коэффициент не должен превышать 0,9 для мужчин и 0,8 для женщин.
3) Липопротеин (а) представляет собой соединение ЛПНП с аполипопротеином (а). Синтез Апо (а) имеет генетическую природу, и его уровень варьируется у разных людей. С момента рождения его уровень постепенно увеличивается, но к двум годам жизни он стабилизируется и остается на одном уровне до конца жизни. Апобелок (а) не связывается с рецепторами клеток печени, что препятствует выведению холестерина. Кроме того, он мешает растворению тромбов, что может привести к повышенному тромбообразованию.
Поскольку высокая концентрация Апо (а) имеет наследственный характер, ее невозможно скорректировать с помощью диет, физической активности или отказа от вредных привычек. Единственным решением может стать аппаратное очищение крови. Однако до этого момента липопротеин (а) может накопиться в стенках сосудов, особенно если действуют другие атерогенные факторы.
Оптимальный уровень ЛП (а) составляет менее 0,3 г/л.
Как правильно подготовиться к сдаче крови на липидный состав
Чтобы избежать необходимости многократной сдачи крови, важно тщательно следовать ряду рекомендаций по подготовке к анализу. Это поможет исключить вероятность получения ложных результатов.
- Обязательно согласуйте с врачом отмену медикаментов, которые могут повлиять на уровень липидов, за две недели до визита в лабораторию.
- Женщинам репродуктивного возраста следует дождаться середины менструального цикла (10–14 дней с первого дня последней менструации).
- В течение трех дней перед исследованием избегайте употребления жирной и жареной пищи.
- То же самое касается и алкогольных напитков.
- Постарайтесь минимизировать стрессовые ситуации и исключить интенсивные физические нагрузки за несколько дней до сдачи крови.
- Непосредственно перед анализом на липидный профиль рекомендуется воздержаться от еды в течение 12 часов. Из напитков разрешена только чистая негазированная вода.
- За полчаса до анализа курение строго запрещено.
- Перед входом в лабораторию постарайтесь успокоиться, восстановить дыхание и немного посидеть.
Эти рекомендации по подготовке зависят от самого пациента. Однако на результаты анализа могут также повлиять и другие факторы. Неправильные показатели могут быть вызваны неисправными автоматическими анализаторами, сбоями в системе электроснабжения, устаревшими или неправильно разведенными реактивами, а также недостаточно опытными лаборантами. Поэтому важно выбирать лаборатории или клиники, которые ценят свою репутацию.
Что делать при плохих результатах анализа
Вряд ли пациент сможет самостоятельно разобраться в причинах и последствиях нарушений своего жирового обмена. Восстановить измененный липидный профиль может только врач. При интерпретации развернутой липидограммы участвуют не только терапевт, но и ряд узких специалистов: кардиолог, эндокринолог, гастроэнтеролог. Подбор методов коррекции и лечения осуществляется консилиумом, в который также входят диетолог и врач по лечебной физкультуре.
- При незначительных и умеренных нарушениях, если нет генетических факторов, для восстановления липидного баланса может быть достаточно изменить рацион и образ жизни, а также использовать народные и гомеопатические средства.
- Тяжелая дислипидемия требует комплексного и длительного лечения, возможно, на протяжении всей жизни. В дополнение к диете, умеренным физическим нагрузкам и отказу от вредных привычек назначается специфическая терапия с использованием статинов, фибратов, ингибиторов абсорбции холестерина, витаминов и секвестрантов желчных кислот.
Атеросклероз можно смело назвать глобальной эпидемией, и своевременное проведение анализа на липидный статус может существенно изменить эту статистику. Поэтому важно проходить обследование вовремя, даже если у вас нет симптомов нарушения липидного обмена. Молодым людям достаточно сдавать кровь всего один раз в пять лет. Однако после 45 лет рекомендуется контролировать уровень липидов 1–2 раза в год. И при любых отклонениях стоит обратиться к специалисту.
Влияние диеты на липидный профиль
Липидный профиль крови представляет собой важный показатель состояния обмена веществ в организме, и его анализ позволяет оценить риск развития сердечно-сосудистых заболеваний. Одним из ключевых факторов, влияющих на липидный профиль, является диета. Питание человека может существенно изменить уровень различных липидов в крови, таких как холестерин, триглицериды и липопротеины.
Существует несколько типов липидов, которые имеют различное влияние на здоровье. Например, холестерин делится на «хороший» (липопротеины высокой плотности, ЛПВП) и «плохой» (липопротеины низкой плотности, ЛПНП). Уровень ЛПНП напрямую связан с риском атеросклероза и сердечно-сосудистых заболеваний, в то время как ЛПВП помогает удалять холестерин из сосудов, снижая риск этих заболеваний.
Диета, богатая насыщенными жирами и трансжирами, может привести к повышению уровня ЛПНП и триглицеридов, что негативно сказывается на липидном профиле. Продукты, такие как жирное мясо, сливочное масло, молочные продукты с высоким содержанием жира и переработанные продукты, могут способствовать увеличению уровня «плохого» холестерина. В то же время, употребление мононенасыщенных и полиненасыщенных жиров, содержащихся в оливковом масле, орехах, рыбе и авокадо, может помочь повысить уровень ЛПВП и снизить уровень ЛПНП.
Кроме того, потребление клетчатки, особенно растворимой, также играет важную роль в поддержании здорового липидного профиля. Продукты, богатые клетчаткой, такие как овсянка, бобовые, фрукты и овощи, могут способствовать снижению уровня общего холестерина и ЛПНП. Клетчатка помогает связывать холестерин в кишечнике, что способствует его выведению из организма.
Важно отметить, что не только типы жиров, но и общее количество калорий, потребляемых в течение дня, также влияет на липидный профиль. Избыточное потребление калорий может привести к увеличению массы тела и, как следствие, к повышению уровня триглицеридов. Поэтому контроль за калорийностью рациона и поддержание здорового веса имеют решающее значение для поддержания нормального уровня липидов в крови.
В заключение, диета является одним из основных факторов, влияющих на липидный профиль. Сбалансированное питание, включающее полезные жиры, клетчатку и ограниченное количество насыщенных жиров и сахаров, может значительно улучшить липидный профиль и снизить риск сердечно-сосудистых заболеваний. Регулярный мониторинг липидного спектра и корректировка рациона питания помогут поддерживать здоровье и предотвратить развитие различных заболеваний.
Факторы, влияющие на уровень липидов в крови
Уровень липидов в крови может варьироваться под воздействием множества факторов, которые можно разделить на несколько категорий: генетические, диетические, физиологические и экологические.
Генетические факторы играют значительную роль в определении липидного профиля. Наследственные заболевания, такие как семейная гиперхолестеринемия, могут приводить к повышенному уровню холестерина и триглицеридов. Генетические мутации, влияющие на метаболизм липидов, могут также способствовать развитию атеросклероза и других сердечно-сосудистых заболеваний.
Диетические факторы оказывают непосредственное влияние на уровень липидов. Потребление насыщенных и трансжиров, содержащихся в красном мясе, молочных продуктах и фастфуде, может привести к повышению уровня LDL (липопротеинов низкой плотности), известного как «плохой» холестерин. Напротив, увеличение в рационе ненасыщенных жиров, таких как оливковое масло, рыба и орехи, может способствовать повышению уровня HDL (липопротеинов высокой плотности), или «хорошего» холестерина. Также важно учитывать общее количество калорий, так как избыточное потребление пищи может привести к ожирению, что, в свою очередь, негативно сказывается на липидном профиле.
Физиологические факторы включают возраст, пол и уровень физической активности. Уровень липидов в крови обычно увеличивается с возрастом, особенно у мужчин. У женщин уровень холестерина может изменяться в зависимости от менструального цикла, беременности и менопаузы. Регулярная физическая активность способствует снижению уровня триглицеридов и повышению уровня HDL, что делает её важным аспектом поддержания здорового липидного профиля.
Экологические факторы также могут оказывать влияние на уровень липидов. Стресс, курение и употребление алкоголя могут негативно сказываться на метаболизме липидов. Хронический стресс может приводить к повышению уровня кортизола, что, в свою очередь, может способствовать увеличению уровня триглицеридов. Курение и чрезмерное употребление алкоголя также ассоциируются с повышением уровня LDL и снижением уровня HDL.
Таким образом, уровень липидов в крови является результатом сложного взаимодействия различных факторов. Понимание этих факторов может помочь в разработке стратегий для поддержания здорового липидного профиля и снижения риска сердечно-сосудистых заболеваний.
Рекомендации по образу жизни для нормализации липидного обмена
Нормализация липидного обмена является важным аспектом поддержания здоровья и предотвращения сердечно-сосудистых заболеваний. Для достижения оптимальных уровней липидов в крови необходимо учитывать несколько ключевых факторов образа жизни.
1. Правильное питание: Основой нормализации липидного обмена является сбалансированное питание. Рекомендуется увеличить потребление продуктов, богатых клетчаткой, таких как фрукты, овощи, цельнозерновые продукты и бобовые. Эти продукты помогают снизить уровень холестерина в крови. Также стоит ограничить потребление насыщенных жиров, содержащихся в красном мясе, молочных продуктах и обработанных продуктах. Вместо этого следует отдавать предпочтение ненасыщенным жирам, которые можно найти в рыбе, орехах и растительных маслах, таких как оливковое и льняное.
2. Физическая активность: Регулярные физические нагрузки способствуют улучшению липидного профиля. Рекомендуется заниматься аэробными упражнениями, такими как ходьба, бег, плавание или велоспорт, не менее 150 минут в неделю. Физическая активность помогает повысить уровень HDL (липопротеинов высокой плотности), который считается «хорошим» холестерином, и снижает уровень LDL (липопротеинов низкой плотности), или «плохого» холестерина.
3. Поддержание здорового веса: Избыточный вес и ожирение могут негативно влиять на уровень липидов в крови. Снижение массы тела даже на 5-10% может привести к значительному улучшению липидного профиля. Для достижения и поддержания здорового веса важно сочетать правильное питание с физической активностью.
4. Отказ от курения: Курение является одним из факторов риска для сердечно-сосудистых заболеваний и может негативно влиять на уровень липидов. Отказ от курения помогает улучшить уровень HDL и снижает риск развития атеросклероза.
5. Ограничение потребления алкоголя: Умеренное потребление алкоголя может иметь некоторые положительные эффекты на уровень липидов, однако чрезмерное употребление алкоголя может привести к повышению уровня триглицеридов и другим проблемам со здоровьем. Рекомендуется придерживаться рекомендаций по умеренному потреблению: не более одного напитка в день для женщин и двух для мужчин.
6. Управление стрессом: Хронический стресс может негативно влиять на уровень липидов в крови. Практики, такие как медитация, йога, глубокое дыхание и другие методы релаксации, могут помочь в управлении стрессом и улучшении общего состояния здоровья.
Следуя этим рекомендациям, можно значительно улучшить липидный профиль и снизить риск сердечно-сосудистых заболеваний. Важно помнить, что любые изменения в образе жизни должны быть согласованы с врачом, особенно если у вас уже есть проблемы с липидным обменом или другие заболевания.