Рак мозга — серьезное заболевание, диагностика которого требует комплексного подхода. Анализы крови играют ключевую роль, предоставляя информацию о состоянии организма и помогая выявить злокачественные образования. В этой статье мы рассмотрим, как анализы крови способствуют раннему обнаружению рака мозга, какие изменения в составе крови настораживают врачей и какие дополнительные методы диагностики могут подтвердить диагноз. Эти аспекты важны для пациентов и их близких, стремящихся к своевременному выявлению и лечению заболевания.
Анализ крови при опухоли мозга
При возникновении злокачественной опухоли анализ крови не всегда дает однозначные результаты, однако именно он может помочь в выявлении этого серьезного заболевания на практике.
Изменения в составе крови, связанные с онкологическими заболеваниями, обычно проявляются на поздних стадиях болезни и зависят от места расположения опухоли.
Анализ крови для диагностики опухолей мозга редко используется в профилактических целях. Хотя с его помощью можно выявить опухоль, это возможно лишь на более поздних стадиях, когда болезнь уже успела распространиться в организме. Чаще всего такие опухоли обнаруживаются на средней или финальной стадии развития.
Первым заметным признаком появления опухоли является анемия, чаще всего связанная с дефицитом железа. Уровень эритроцитов, гемоглобина и цветового показателя значительно снижается. В эритроцитах наблюдается микросфероцитоз. Анемия возникает из-за того, что опухолевая ткань поглощает большое количество железа, что в первую очередь сказывается на эритроцитах, приводя к развитию железодефицитной анемии.
Также отмечается умеренный рост лейкоцитов в крови — лейкоцитоз, без значительных изменений в лейкоцитарной формуле. Тромбоцитоз и моноцитоз выявляются только на последних стадиях онкологического процесса. Все опухоли сопровождаются заметным увеличением скорости оседания эритроцитов (СОЭ).
Опухоль головного мозга называется глиомой.
Опухоли нервной системы (центральной, периферической и головного мозга) встречаются значительно реже, чем новообразования в других органах. Доля онкологических заболеваний нервной системы составляет всего около четырех процентов от общего числа заболеваний.
Классификация опухолей осуществляется по следующим критериям:
- степени зрелости;
- гистологической структуре;
- локализации.
Наибольшее количество случаев опухолей относится к нейроэктодермальным (почти 60% случаев) и оболочно-сосудистым (20%).
В онкологии часто используется анализ ликвора — лабораторный метод для диагностики опухолевых заболеваний головного мозга. При этом методе обычно фиксируется значительно повышенное содержание белка (почти в три раза) и умеренный цитоз, состоящий из лимфоцитов.
Пункция спинного мозга требует особой осторожности, так как возможны серьезные последствия, связанные с внутричерепной гипертензией (резким изменением давления, приводящим к смещению мозгового вещества). В таких случаях рекомендуется ограниченное использование ликвора.
Для точных прогнозов и оценки необходимости хирургического вмешательства крайне важна биопсия.
В диагностике онкологических заболеваний головного мозга применяются различные методы молекулярной биологии.
Врачи отмечают, что анализы крови могут предоставить важную информацию о состоянии здоровья пациента, однако они не являются надежным методом для диагностики рака мозга. На сегодняшний день нет специфических маркеров, которые могли бы однозначно указывать на наличие опухоли в головном мозге. Тем не менее, некоторые исследования показывают, что определенные биомаркеры могут быть связаны с онкологическими процессами, но их использование в клинической практике требует дальнейших исследований. Врачи подчеркивают, что для диагностики рака мозга необходимы более точные методы, такие как МРТ или КТ, которые позволяют визуализировать опухоли. Анализы крови могут быть полезны для мониторинга состояния пациента и оценки реакции на лечение, но не заменяют полноценное обследование.

База знаний: Рак мозга
Рак мозга – это злокачественная опухоль, которая формируется непосредственно в головном мозге, а не является метастазом из других органов.
Головной мозг представляет собой ключевой элемент центральной нервной системы, состоящий из множества взаимосвязанных нейронов и их отростков.
Злокачественные опухоли мозга встречаются довольно редко. Их симптомы обычно выражены достаточно ярко, а лечение зачастую оказывается невозможным, что приводит к быстрому летальному исходу.
Рак мозга, полиморфная глиобластома – это примеры злокачественных образований в мозге.
Симптомы рака мозга зависят от размеров опухоли и пораженных участков мозга. На начальных стадиях они могут быть слабо выражены, но со временем становятся более заметными. Проявления рака мозга могут напоминать признаки инсульта.
Наиболее распространенные симптомы рака мозга включают:
- головные боли, которые со временем становятся более интенсивными и частыми,
- тошноту и рвоту, особенно по утрам, что связано с повышением внутричерепного давления,
- проблемы с вниманием и памятью,
- нарушения координации движений и неуклюжесть,
- слабость и быструю утомляемость,
- расстройства речи,
- нарушения зрения, такие как двоение в глазах и потеря бокового зрения,
- проблемы со слухом,
- постепенную потерю чувствительности в конечностях,
- судороги,
- изменения в поведении.
Рак мозга представляет собой злокачественную опухоль, возникающую из клеток головного мозга (подразумевается, что опухоль формируется первично в мозге, а не метастазирует из других органов).
Головной мозг – это орган центральной нервной системы, состоящий из множества взаимосвязанных нейронов и их отростков.
Злокачественные опухоли мозга встречаются редко, в основном у людей старше 50 лет.
При раке мозга нормальные клетки мозга перерождаются в раковые. В здоровом организме клетки появляются в необходимом количестве и отмирают в установленное время, освобождая место для новых. Однако раковые клетки начинают бесконтрольно размножаться, не поддаваясь естественному процессу отмирания. Их скопления образуют опухоль.
На сегодняшний день причины возникновения рака мозга не установлены; предполагается, что они могут быть связаны с наследственной предрасположенностью, воздействием определенных производственных факторов и ионизирующим излучением.
Наиболее распространенные виды рака мозга:
-
Глиомы (полиморфная глиобластома, анапластические глиомы) – наиболее часто встречающийся тип. Они возникают из клеток глии, которые составляют структурный каркас головного мозга. Опухоль развивается быстро, что приводит к летальному исходу в течение примерно 12 месяцев.
-
Медуллобластома. Эта опухоль формируется в мозжечке и чаще всего встречается у детей, может метастазировать. Симптомы включают неустойчивую походку и дрожащие движения конечностей. Нарушение оттока спинномозговой жидкости может привести к гидроцефалии (избыточному накоплению спинномозговой жидкости в черепной полости). Прогноз в таких случаях неблагоприятный.
-
Первичная лимфома. Этот вид опухоли становится все более распространенным и чаще встречается у людей с ослабленным иммунитетом, включая пациентов с ВИЧ.
Факторы риска включают:
- возраст старше 50 лет,
- наличие генетических мутаций и наследственной предрасположенности,
- регулярное воздействие токсичных веществ, используемых в нефтеперерабатывающей, химической и резинотехнической промышленности,
- инфицирование ВИЧ,
- курение,
- воздействие ионизирующего излучения, например, при лучевой терапии или после ядерных катастроф.
При подозрении на рак мозга проводится комплексное неврологическое обследование, включая магнитно-резонансную томографию и компьютерную томографию. Биопсия позволяет подтвердить диагноз и определить тип опухоли.
Также выполняется стандартный набор лабораторных исследований для оценки общего состояния пациента и функционирования основных органов:
Инструментальные методы исследования:
- Компьютерная томография (КТ) и магнитно-резонансная томография (МРТ) помогают выявить опухоль, определить ее размеры и местоположение; МРТ обладает большей чувствительностью к опухолевой ткани.
- Биопсия – это процедура, при которой берутся клетки мозга для последующего анализа под микроскопом; только биопсия позволяет точно определить тип рака.
Лечение рака головного мозга зависит от типа, размера и локализации опухоли, а также от общего состояния пациента. Обычно оно включает хирургическое вмешательство, химиотерапию и лучевую терапию. Если удалить опухоль невозможно, применяется паллиативная терапия, направленная на облегчение симптомов.
- Хирургия. Если возможно, опухоль удаляют, однако чаще всего рак оказывается неоперабельным.
- Лучевая терапия – это метод, использующий излучение для уничтожения раковых клеток. Она может применяться как самостоятельный метод, так и в сочетании с хирургией. Также лучевая терапия может сочетаться с химиотерапией.
- Химиотерапия – это использование препаратов для уничтожения раковых клеток.
- Паллиативная терапия направлена на улучшение качества жизни пациента и облегчение симптомов, когда другие методы лечения уже неэффективны.
Способы предотвращения рака мозга не существуют, однако риск его развития можно снизить:
- избегать контактов с излучением (особенно направленным на голову) и токсичными химическими веществами, используемыми в нефтеперерабатывающей, химической и резинотехнической отраслях;
- отказаться от курения.
Опухоль головного мозга: основные симптомы и признаки
Опухоль головного мозга представляет собой образование онкологического характера, возникающее в пределах черепной коробки человека. Головные боли при наличии опухоли мозга являются одним из основных симптомов этого недуга. Давайте подробнее рассмотрим признаки, указывающие на развитие новообразования.

Первые симптомы
Многих людей волнует вопрос, как проявляется опухоль головного мозга, ведь зачастую ее обнаруживают на поздних стадиях. Первые симптомы, указывающие на наличие опухоли, включают головную боль, рвоту и головокружение. Головная боль является наиболее распространенным признаком, сигнализирующим о развитии онкологического процесса. При этом характер боли может варьироваться:
- резкая пульсирующая боль, возникающая после пробуждения;
- постоянная тупая боль в затылочной области, усиливающаяся после физической нагрузки;
- боль, сопровождающаяся головокружением и спутанностью сознания;
- распирающая головная боль, создающая ощущение давления внутри черепа;
- боль, усиливающаяся при кашле или изменении положения тела.
Важно отметить, что частая рвота без видимой причины является явным признаком нарушения функций мозга. Особенно тревожным является случай, когда рвота возникает по утрам (на голодный желудок).
Кроме того, этот симптом может проявляться даже при изменении положения тела. При несвоевременной диагностике опухоли у взрослых может наблюдаться постоянная тошнота и рвота с примесью крови.
Головокружение также может быть одним из первых признаков заболевания. Оно может возникать без видимых причин, таких как стресс или голод. Кроме того, на ранних стадиях опухоли головного мозга могут наблюдаться изменения в когнитивных функциях:
- ухудшение памяти;
- нарушения речи;
- изменения в поведении;
- снижение концентрации внимания;
- депрессивные состояния;
- неврозы;
- повышенная сонливость;
- ухудшение способности к логическому мышлению.
Как определить опухоль головного мозга
Перед тем как диагностировать опухоль головного мозга, важно ознакомиться с наиболее распространенными симптомами, которые могут указывать на это заболевание.
К психическим и неврологическим проявлениям рака относятся:
- апатия;
- ухудшение памяти;
- безразличие ко всему;
- изменения в характере;
- повышенная нервозность (особенно у детей);
- нарушения восприятия окружающего мира;
- вялость;
- слуховые и зрительные галлюцинации;
- бредовые идеи;
- агрессивное поведение.
Как же распознать опухоль головного мозга, если память человека остается в порядке и отсутствует рвота? В этом случае следует обратить внимание на дополнительные симптомы:
- Судороги. Они часто возникают при онкологических заболеваниях. В таком состоянии человек может испытывать спутанность сознания и непроизвольные мышечные сокращения. Во время приступов также может наблюдаться учащение пульса, а иногда судороги приводят к кратковременной потере сознания.
- Эпилепсия, развивающаяся на фоне онкологического процесса. При этом припадки становятся все более продолжительными и интенсивными, что негативно сказывается как на физическом, так и на психическом состоянии пациента.
- Нарушение слуха может возникнуть, если опухоль расположена в области мозга, отвечающей за слуховые функции.
- Повышение внутричерепного давления.
- Проблемы со зрением (появление темных пятен перед глазами).
- Ощущение сильной слабости и «ватности» в суставах часто наблюдается у людей на ранних стадиях заболевания.
- Потеря равновесия.
- Гормональные сбои.
- Изменения в пульсе.
- Бледность кожи.
- Частые носовые кровотечения.
- Увеличенное потоотделение.

Очаговые симптомы опухоли мозга
Помимо основных признаков онкологических заболеваний, важно понимать, какие симптомы могут указывать на наличие опухоли головного мозга в зависимости от ее расположения. При росте новообразования в лобной области у пациента могут наблюдаться следующие проявления:
- головные боли;
- психические расстройства;
- атрофия зрительного нерва;
- нарушения обоняния и речи.
Опухоли, расположенные в постцентральной извилине, могут вызывать судороги, проблемы с глотанием и ухудшение мелкой моторики. Если новообразование находится в височной области, это может проявляться следующими симптомами:
- слуховыми и зрительными галлюцинациями;
- нарушением вкусовых ощущений;
- эпилептическими припадками.
Опухоль в гипофизе может привести к сбоям в гормональной системе. Новообразование в мозжечке может вызывать:
- рвоту;
- тошноту;
- головные боли;
- мышечную гипотонию;
- проблемы со слухом;
- нарушения координации движений.
Скорость и выраженность появления указанных симптомов зависят от места расположения опухоли и ее характеристик. Важно помнить, что при наличии хотя бы двух из этих симптомов следует незамедлительно обратиться к врачу для диагностики, так как раннее начало лечения значительно увеличивает шансы на полное выздоровление.
После первичного осмотра врач может уточнить, какие именно симптомы проявлялись у пациента. Также он обязательно назначит ряд обследований:
Только на основе результатов комплексного обследования онкологи могут поставить диагноз и определить стратегию лечения. Установление диагноза только по симптомам не является достаточным. Следует отметить, что лечение должно начинаться незамедлительно, так как любое промедление может представлять угрозу для жизни пациента.
Диагностика раковых опухолей включает в себя комплексное обследование с применением специфических инструментальных и лабораторных методов. Она проводится по показаниям, среди которых могут быть выявленные в ходе стандартного клинического анализа крови отклонения.
Злокачественные новообразования растут очень быстро, потребляя витамины и микроэлементы, а также выделяя в кровь продукты своей жизнедеятельности, что приводит к значительной интоксикации организма. Питательные вещества поступают из крови, и именно туда попадают продукты их переработки, что влияет на состав крови. Поэтому часто именно в процессе плановых осмотров и лабораторных исследований удается выявить признаки опасного заболевания.
Какие анализы крови показывают онкологию
Заподозрить наличие рака можно на основании результатов как стандартных, так и специализированных исследований. При наличии патологий в организме изменения в составе и свойствах крови могут проявляться в следующих анализах:
- общем анализе крови;
- биохимическом анализе;
- исследовании на онкомаркеры.
Тем не менее, точно установить диагноз рак только по анализу крови невозможно. Отклонения в любых показателях могут быть вызваны другими заболеваниями, не имеющими отношения к онкологии. Даже самый специфичный и информативный анализ на онкомаркеры не предоставляет 100% уверенности в наличии или отсутствии болезни и требует дополнительного подтверждения.
Можно ли по общему анализу крови определить онкологию (рак)
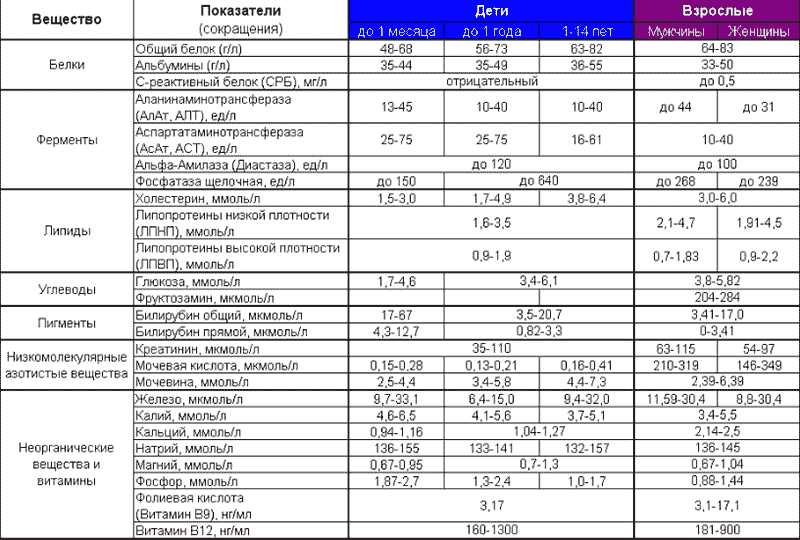
Данный тип лабораторного исследования позволяет оценить количество ключевых форменных элементов, отвечающих за функции крови. Изменение показателей, как в сторону уменьшения, так и увеличения, может указывать на наличие проблем, включая возможные новообразования. Забор крови осуществляется из пальца (иногда из вены) в утренние часы, натощак. В таблице ниже представлены основные категории общего или клинического анализа крови с их нормальными значениями.
При интерпретации результатов анализов важно учитывать, что показатели могут варьироваться в зависимости от пола и возраста, а также могут быть физиологические причины для изменения значений.
| Наименование, единица измерения | Описание | Нормальные значения |
| Гемоглобин (HGB), г/л | Компонент эритроцитов, ответственный за транспортировку кислорода | 120-140 |
| Эритроциты (RBC), кл/л | Количество красных кровяных телец | 4-5х10^12 |
| Цветовой показатель | Имеет значение для диагностики анемии | 0,85-1,05 |
| Ретикулоциты (RTC), % | Молодые эритроциты | 0,2-1,2% |
| Тромбоциты (PLT), кл/л | Участвуют в процессе гемостаза | 180-320х10^9 |
| СОЭ (ESR), мм/ч | Скорость оседания эритроцитов в плазме | 2-15 |
| Лейкоциты (WBC), кл/л | Обеспечивают защитные функции: поддержание иммунной системы, борьба с патогенами и удаление мертвых клеток | 4-9х10^9 |
| Лимфоциты (LYM), % | Составляющие лейкоцитов. Их количество и соотношение формируют лейкоцитарную формулу, важную для диагностики различных заболеваний | 25-40 |
| Эозинофилы, % | 0,5-5 | |
| Базофилы, % | 0-1 | |
| Моноциты, % | 3-9 | |
| Нейтрофилы: палочкоядерные | 1-6 | |
| сегментоядерные | 47-72 | |
| миелоциты | 0 | |
| метамиелоциты | 0 |
При онкологических заболеваниях большинство этих показателей крови претерпевает изменения в сторону увеличения или уменьшения. На что именно обращает внимание врач при анализе результатов:
- СОЭ. Если скорость оседания эритроцитов превышает норму, это может быть связано с физиологическими факторами, такими как менструация у женщин, физическая активность или стресс. Однако, если отклонение значительное и сопровождается общей слабостью и субфебрильной температурой, это может указывать на рак.
- Нейтрофилы. Увеличение их количества, особенно появление незрелых клеток (миелоцитов и метамиелоцитов) в периферической крови, может свидетельствовать о нейробластомах и других онкологических заболеваниях.
- Лимфоциты. При онкологии их уровень часто выше нормы, так как они играют ключевую роль в иммунной защите и борьбе с раковыми клетками.
- Гемоглобин. Снижение его уровня может указывать на опухолевые процессы в внутренних органах, так как продукты жизнедеятельности опухолевых клеток повреждают эритроциты, что приводит к их уменьшению.
- Лейкоциты. Число белых кровяных клеток обычно снижается при онкологии, если метастазы затрагивают костный мозг, что приводит к сдвигу лейкоцитарной формулы влево. В то же время новообразования в других областях могут вызывать повышение их уровня.
Важно помнить, что снижение уровня гемоглобина и количества эритроцитов может быть связано с обычной анемией, вызванной нехваткой железа. Повышение СОЭ также наблюдается при воспалительных процессах. Поэтому такие изменения в анализах крови считаются косвенными признаками онкологии и требуют дополнительного подтверждения.
Биохимическое исследование
Цель данного анализа, который проводится ежегодно, заключается в получении данных о метаболизме, функционировании различных внутренних органов, а также о балансе витаминов и микроэлементов. Биохимический анализ крови также играет важную роль в онкологии, так как изменения определенных показателей могут указывать на наличие раковых образований. Из таблицы можно узнать, какие значения считаются нормальными.
Подозрение на рак может возникнуть при отклонении следующих показателей от нормы:
- Альбумин и общий белок. Эти параметры отражают общее количество белков в сыворотке крови и содержание основного из них. Развивающаяся опухоль активно использует белок, что приводит к его значительному снижению. При поражении печени даже при достаточном питании может наблюдаться дефицит.
- Глюкоза. Онкологические заболевания репродуктивной системы (особенно у женщин), печени и легких могут влиять на выработку инсулина, замедляя его синтез. В результате этого могут возникнуть симптомы диабета, что отражается на биохимическом анализе крови (уровень сахара повышается).
- Щелочная фосфатаза. Этот показатель повышается, в первую очередь, при опухолях костей или метастазах в них. Также может указывать на онкологические заболевания желчного пузыря и печени.
- Мочевина. Этот показатель позволяет оценить функцию почек. Если уровень мочевины повышен, это может свидетельствовать о патологии органа или о интенсивном распаде белка в организме, что часто наблюдается при опухолевой интоксикации.
- Билирубин и аланинаминотрансфераза (АлАТ). Увеличение этих веществ указывает на поражение печени, в том числе и раковыми образованиями.
Важно отметить, что биохимический анализ крови не может служить окончательным подтверждением диагноза рака. Даже при совпадении всех показателей необходимо провести дополнительные лабораторные исследования. Кровь для анализа берется из вены утром, при этом нельзя есть и пить (разрешается только кипяченая вода) с вечера перед сдачей анализа.
Основной анализ
Хотя биохимический и общий анализ крови могут лишь дать общее представление о наличии онкологического процесса, исследование на онкомаркеры позволяет более точно определить местоположение злокачественного образования. Этот анализ крови на рак выявляет специфические вещества, которые вырабатываются как самой опухолью, так и организмом в ответ на ее присутствие.
Существует около 200 различных онкомаркеров, однако для диагностики используется чуть более двадцати из них. Некоторые из этих маркеров являются специфичными и указывают на поражение определенного органа, в то время как другие могут быть обнаружены при различных формах рака. Например, альфа-фетопротеин является общим онкомаркером, который встречается почти у 70% пациентов. Аналогично, раково-эмбриональный антиген (РЭА) также часто обнаруживается. Для более точного определения типа опухоли кровь анализируется на сочетания общих и специфических онкомаркеров:
- Белок S-100, НСЕ – мозг;
- СА-15-3, СА-72-4, РЭА – молочная железа;
- SCC, альфа-фетопротеин – шейка матки;
- АФП, СА-125, ХГЧ – яичники;
- CYFRA 21–1, РЭА, НСЕ, SCC – легкие;
- АФП, СА 19-9, СА-125 – печень;
- СА 19-9, РЭА, СА 242 – желудок и поджелудочная железа;
- СА-72-4, РЭА – кишечник;
- PSA – предстательная железа;
- ХГЧ, АФП – яички;
- Белок S-100 – кожа.
Тем не менее, несмотря на высокую точность и информативность, диагностика онкологических заболеваний с помощью анализа крови на онкомаркеры является предварительной. Наличие этих антигенов может указывать на воспалительные процессы или другие заболевания, а уровень РЭА часто повышен у курильщиков. Поэтому для подтверждения диагноза необходимы дополнительные инструментальные исследования.
Может ли при раке быть хороший анализ крови
Этот вопрос вполне оправдан. Если низкие показатели не служат доказательством наличия онкологии, возможно ли, что ситуация обстоит иначе? Да, это вполне реально. На результаты анализа могут влиять такие факторы, как небольшой размер опухоли или прием определенных медикаментов. Важно помнить, что для каждого онкомаркера существует список препаратов, которые могут вызвать ложноположительные или ложноотрицательные результаты. Поэтому лечащий врач и сотрудники лаборатории должны быть проинформированы о всех лекарствах, которые принимает пациент.
Даже если результаты анализов крови находятся в норме, а инструментальные исследования не выявили отклонений, но пациент испытывает субъективные жалобы на боли, это может указывать на наличие внеорганной опухоли. Например, забрюшинная форма такой опухоли часто диагностируется только на 4 стадии, не проявляя себя до этого момента. Также стоит учитывать возрастной фактор, поскольку с возрастом метаболизм замедляется, и антигены в кровь поступают медленнее.
Какие показатели крови показывают онкологию у женщин
Риск развития рака примерно одинаков для мужчин и женщин, однако у женщин есть особая уязвимость. Репродуктивная система женщин подвержена высокому риску онкологических заболеваний, особенно рак молочной железы занимает второе место по распространенности среди всех злокачественных опухолей. Эпителий шейки матки также может подвергаться злокачественному перерождению, поэтому женщинам важно серьезно относиться к регулярным обследованиям и обращать внимание на следующие результаты анализов:
- Общий анализ крови при онкологии может показать снижение уровня эритроцитов и гемоглобина, а также увеличение скорости оседания эритроцитов (СОЭ).
- Биохимический анализ крови – здесь стоит насторожиться при повышении уровня глюкозы. Такие изменения, характерные для сахарного диабета, особенно опасны для женщин, так как могут предвещать рак молочных желез и матки.
- При исследовании на онкомаркеры наличие антигенов SCC и альфа-фетопротеина одновременно может указывать на риск поражения шейки матки. Гликопротеин СА 125 сигнализирует о возможной угрозе рака эндометрия, а АФП, СА-125 и ХГЧ – о раке яичников. Комбинация маркеров СА-15-3, СА-72-4 и РЭА может свидетельствовать о наличии опухоли в молочных железах.
Если результаты анализов вызывают беспокойство и присутствуют характерные симптомы онкологии на ранних стадиях, не стоит откладывать визит к врачу. Также рекомендуется посещать гинеколога не реже одного раза в год и регулярно проводить самостоятельное обследование груди. Эти простые профилактические меры могут помочь выявить рак на ранних стадиях.
Когда необходим анализ на онкомаркеры?
Обследование необходимо пройти при длительном ухудшении состояния здоровья, которое проявляется в виде слабости, постоянной низкой температуры, повышенной утомляемости, потере веса, анемии неясного происхождения, увеличении лимфатических узлов, появлении уплотнений в молочных железах, изменении цвета и размера родинок, а также нарушениях работы желудочно-кишечного тракта, сопровождающихся выделением крови после дефекации, навязчивом кашле без признаков инфекции и других симптомах.
Дополнительные факторы, требующие внимания:
- возраст старше 40 лет;
- наличие онкологических заболеваний в семейной истории;
- отклонения в результатах биохимического анализа и общего анализа крови;
- боли или длительные нарушения функций органов или систем, даже если они незначительные.
Процедура анализа занимает немного времени и позволяет своевременно выявить потенциально опасное заболевание, что дает возможность лечить его с минимальным травматизмом. Кроме того, такие обследования должны проводиться регулярно (не реже одного раза в год) для людей, у которых есть родственники с онкологией или которые перешагнули возрастной рубеж в 40 лет.
Как подготовиться к сдаче анализа на онкомаркеры
Кровь для анализа на антигены берется из вены, предпочтительно утром. Результаты будут готовы в течение 1-3 дней, однако для получения точных данных необходимо соблюдать несколько рекомендаций:
- избегать завтрака;
- не принимать медикаменты и витамины накануне;
- за три дня до анализа исключить алкоголь;
- не употреблять жирную и жареную пищу накануне;
- за сутки до исследования избегать интенсивных физических нагрузок;
- в день сдачи анализа не курить с утра (курение может повысить уровень РЭА);
- для предотвращения искажения результатов сначала необходимо вылечить все инфекции.
После получения результатов не стоит самостоятельно делать выводы и ставить диагнозы. Этот анализ крови не дает стопроцентной уверенности в наличии рака и требует дополнительного инструментального подтверждения.
Рак крови, или гемобластоз, представляет собой онкологическое заболевание кроветворной системы, которое проявляется неконтролируемым делением раковых стволовых клеток. В норме красный костный мозг содержит предшественников клеток форменных элементов.
Гемобластозы являются распространенной и серьезной патологией, поэтому важно знать, как выявить рак крови с помощью общего анализа крови. Для этого применяется анализатор крови.
Классификация гемобластозов и диагностика
Онкогематология охватывает широкий спектр заболеваний, каждое из которых обладает своими уникальными признаками. На основе исследований специалистов в области гематологии выделяются следующие группы:
- Опухоли, возникающие из костного мозга:
- Острые лейкозы – лимфобластный и миелобластный
- Хронические лейкозы – лимфобластный, миелобластный, эритремия, тромбоцитемия
- Парапротеинемические гемобластозы – миеломная болезнь
- Опухоли, развивающиеся из кроветворной системы за пределами костного мозга:
- Лимфогранулематоз или Ходжкинская лимфома
- Неходжкинская лимфома
Для большинства онкологических заболеваний, связанных с кроветворной системой, клинический анализ крови является первым этапом диагностики. Даже при отсутствии явных симптомов, общий анализ крови может сигнализировать о начале патологического процесса, что позволяет своевременно начать лечение и достичь ремиссии.
Острые лейкозы
Опухолевые клетки при данном типе гемобластоза представляют собой клоны одной поврежденной стволовой клетки. В зависимости от предшественника, острые лейкозы классифицируются на:
- Острый лимфобластный лейкоз, который характеризуется нарушением дифференцировки клеток лимфоидного ряда. Это наиболее распространенный тип лейкозов среди детей, составляющий около 87%, в то время как среди взрослых этот показатель составляет 19%.
- Острый миелобластный лейкоз, предшественником которого является миелоидная клетка. Этот вид лейкоза чаще встречается у взрослых, составляя около 79%, в то время как среди детей заболеваемость составляет примерно 14%.
Лейкоз – это заболевание, диагностика которого осуществляется с использованием различных методов. Окончательный диагноз острого лейкоза устанавливается исключительно на основе цитологического исследования костного мозга. В морфологическом заключении биоптата, полученного после стернальной пункции, должно быть указано достаточное количество бластных клеток. В зависимости от преобладания миелобластов или лимфобластов определяется тип острого лейкоза.
Анализ крови позволяет легко выявить рак, поэтому общее исследование играет ключевую роль в диагностике острых лейкозов. Этот анализ отражает состояние периферической крови, и для острого лейкоза характерны нарушения во всех линиях кроветворной системы. Клинический анализ крови является обязательным исследованием, его следует сдавать даже при обычном обращении в поликлинику. Он выполняется в любой лаборатории, и даже врач общей практики может проанализировать результаты и заподозрить рак крови. Характерные изменения, касающиеся всех линий кроветворения, включают:
- Поражение эритроцитарной линии проявляется в виде анемии — снижения уровня гемоглобина и количества эритроцитов. Анемия может быть нормохромной или гиперхромной. В тяжелых случаях уровень гемоглобина может снижаться до 50 г/л и ниже, а количество эритроцитов — менее 1.0х10^12/л. Такая тяжелая анемия, особенно у детей, должна вызывать настороженность у врачей и родителей.
- Патология мегакариоцитарной линии проявляется в виде снижения количества тромбоцитов – тромбоцитопении. Во время обострения лейкоза уровень тромбоцитов может падать до критически низких значений, что проявляется типичными симптомами, такими как обширные гематомы и носовые кровотечения.
- Главный признак – увеличение количества лейкоцитов – лейкоцитоз. Однако в некоторых случаях при лейкозе может наблюдаться лейкопения. Общее количество белых клеток не имеет решающего значения. Важно провести подсчет лейкоцитарной формулы. Наличие бластных клеток, снижение количества нейтрофилов, «лейкемический провал» — отсутствие всех форм дифференцировки лейкоцитов и наличие только бластов и зрелых форм – все это указывает на острый лейкоз. В клиническом анализе крови могут быть указаны данные о том, какие бласты преобладают – миелоидного или лимфоидного ряда.
Более детальная дифференциация гемобластоза станет возможной после пункции грудины и исследования биоптата костного мозга.
Хронические лейкозы
Наиболее распространенным типом хронического лейкоза является миелолейкоз. Это заболевание связано с наличием так называемой филадельфийской хромосомы, которая образуется в результате переноса части 9-й хромосомы на 22-ю. Основные изменения, которые можно наблюдать в анализе крови:
- Лейкоцитоз может достигать 450 х 10^9/л. Характерен сдвиг лейкоцитарной формулы влево, что проявляется наличием миелоцитов, промиелоцитов и миелобластов, то есть всех форм клеточной дифференцировки. Примечательным признаком хронического лейкоза является отсутствие «провала», что отличает его от острого лейкоза.
- Увеличение количества базофилов и эозинофилов, возможно наличие незрелых форм этих клеток.
- Для форменных элементов характерен анизоцитоз – изменение размеров, формы и структуры клеток, что влияет на их функциональную активность.
- Анемия развивается на поздних стадиях заболевания. Снижение количества эритроцитов связано с увеличением размеров селезенки и повышенной утилизацией эритроцитов.
- Концентрация тромбоцитов может быть повышенной, однако при тяжелом течении лейкоза на финальной стадии возможно развитие тромбоцитопении.
- Хронический лейкоз может осложняться бластным кризом – состоянием, напоминающим острый лейкоз: наблюдается увеличение количества бластов, наличие «провала», тяжелая анемия и тромбоцитопения.
Сублейкемический миелоз – это один из видов хронического лейкоза, который можно выявить по клиническому анализу крови. Его характерные признаки:
- Заболевание возникает в результате поражения полипотентных клеток красного костного мозга, поэтому в общем анализе крови наблюдаются изменения всех показателей.
- Тромбоцитоз может достигать 2000 х 10^9/л, эритроцитоз и повышение уровня гемоглобина характерны для начальной стадии патологии.
- Лейкоцитоз может составлять 25-30 х 10^9/л, также наблюдается сдвиг лейкоцитарной формулы влево.
Истинная полицитемия или эритремия формируется из миелоидного ряда кроветворения. При этом гемобластозе происходит гиперплазия красного костного мозга, что означает увеличение количества клеток. Течение заболевания более благоприятное по сравнению с другими гемобластозами. Истинную полицитемию можно диагностировать по анализу крови:
- Увеличение уровня гемоглобина до 200 г/л.
- Повышение количества эритроцитов до 8-9 х 10^12/л.
- Лейкоцитоз до 14 х 10^9/л, тромбоцитоз более 1500 х 10^9/л.
- Увеличение гематокрита – соотношение форменных элементов крови к плазме. Уровень гематокрита помогает определить степень поражения костного мозга.
- Увеличение скорости оседания эритроцитов.
- На финальной стадии лейкоза может наблюдаться бластный криз.
Хронический лимфолейкоз – это рак крови, который чаще всего встречается среди взрослого населения. Опухоль состоит из лимфоцитов, которые из-за неправильной дифференцировки не могут выполнять свои функции. Анализ крови может помочь в диагностике этого рака:
- Лейкоцитоз варьируется от 10 до 160 х 10^9/л. Увеличение лейкоцитов происходит за счет лимфоцитов, их количество может достигать 89-90%.
- Наличие теней Боткина – Гумпрехта – остатков разрушенных лимфоцитов, которые циркулируют в крови в виде агрегатов хроматина и полуразрушенных ядер клеток.
- Морфологически измененные лимфоциты, имеющие почкообразное или двойное ядро.
- Формирование аутоиммунной анемии наблюдается при выработке патологическими лимфоцитами аутоантител против эритроцитов, что свидетельствует о запущенности процесса.
- Снижение количества тромбоцитов происходит из-за подавления мегакариоцитарного ростка лимфоидной тканью.
Парапротеинемические гемобластозы
Миеломная болезнь представляет собой заболевание красного костного мозга, возникающее из-за избыточного размножения и деления плазматических клеток. Диагностика миеломной болезни осуществляется с помощью общеклинических методов исследования, что делает ее достаточно простой. Плазматические клетки играют ключевую роль в производстве иммуноглобулинов в ходе иммунных реакций. При чрезмерном делении этих клеток наблюдается увеличение выработки иммунного белка – парапротеина. Это приводит к повышению уровня белков в крови, а избыточный белок выводится с мочой, что может негативно сказаться на работе почек. Анализы крови могут выявить следующие характерные изменения:
- Лейкопения – менее 3х10^9 /л.
- Нейтропения.
- Анемия.
- Существенное увеличение скорости оседания эритроцитов (СОЭ) до 100 мм/ч из-за повышения уровня белков в плазме.
Клинический анализ мочи может обнаружить белок Бенс-Джонса – парапротеин, который выделяется почками. Миеломная болезнь классифицируется как рак крови, и ее диагностика не вызывает затруднений.
Гемобластозы из лимфоидной ткани
Лимфогранулематоз – это онкологическое заболевание, затрагивающее лимфоидные клетки. При этом недуге в лимфоузлах образуются гранулемы, состоящие из уникального типа клеток, известных как клетки Березовского – Штернберга. Для постановки диагноза необходимо провести исследование удаленных увеличенных лимфоузлов. Может ли общий анализ крови выявить изменения? Да, в общем анализе крови присутствуют определенные специфические признаки:
- Уровень лейкоцитов варьируется от 9 до 13 х 10^9 /л.
- Наблюдается нейтрофилез и сдвиг лейкоцитарной формулы влево.
- В крови могут быть обнаружены метамиелоциты и миелоциты.
- Имеется лимфоцитопения и эозинофилия.
- Анемия – снижение уровня эритроцитов ниже 3 х 10^12 /л.
- Увеличение количества тромбоцитов до 500 х 10^9 /л.
- Скорость оседания эритроцитов повышается до 50 мм/ч.
Можно ли с помощью анализа крови диагностировать рак крови? На этот вопрос можно ответить подробно. Из вышеизложенного видно, что по результатам анализа крови можно заподозрить наличие онкологического процесса в системе кроветворения. Однако все гемобластозы имеют схожие проявления.
Начальная стадия острого лейкоза может проявляться так же, как и финальная стадия хронического лейкоза, известная как бластный криз. Истинная полицитемия также демонстрирует схожую картину периферической крови с хроническим лейкозом на ранних этапах.
Клинические проявления всех лейкозов имеют много общего, особенно на ранних и последних стадиях заболевания. Даже миелограмма иногда не дает четкой картины. Например, при остром лейкозе происходит подавление всех ростков кроветворения бластными клетками, а при бластном кризе хронического лейкоза истощаются запасы стволовых клеток, ответственных за кроветворение.
Только при комплексной оценке результатов стернальной пункции, клинического анализа крови, клинической картины и анамнеза можно точно установить диагноз и назначить адекватное лечение.
Общий анализ крови не только важен для диагностики онкологических заболеваний крови, но и для мониторинга эффективности лечения. Пункция грудины – это болезненная процедура, которая может ослабить и без того пораженный организм, увеличивая риск инфекции, особенно когда иммунная система ослаблена. Поэтому более простым, экономичным и безопасным вариантом является анализ периферической крови. Нормализация показателей лейкоцитов, гемоглобина, эритроцитов и тромбоцитов будет свидетельствовать о наступлении ремиссии. Основные показатели для анализа периферической крови:
- Полное отсутствие бластных клеток.
- Уровень лейкоцитов – 10 х 10^9 /л.
- Гранулоциты – более 1.5 х 10^9 /л.
- Тромбоциты – более 100 х 10^9 /л.
- Эритроциты – 3 х 10^9 /л.
- Гемоглобин – более 110 г/л.
Также при пересадке красного костного мозга общий анализ позволяет отслеживать состояние кроветворной системы пациента и контролировать возможные реакции отторжения.
Таким образом, можно сделать вывод, что клинический анализ крови является доступным и эффективным методом для выявления гемобластозов.
Роль генетических тестов в диагностике рака мозга
Генетические тесты играют важную роль в диагностике рака мозга, позволяя выявить специфические мутации и изменения в ДНК, которые могут указывать на наличие опухоли. Эти тесты могут быть выполнены на образцах крови, что делает их менее инвазивными по сравнению с традиционными методами диагностики, такими как биопсия.
Одним из ключевых аспектов генетических тестов является их способность выявлять маркеры, связанные с различными типами рака мозга. Например, мутации в генах IDH1 и IDH2 часто встречаются у пациентов с глиомами, а изменения в гене TP53 могут указывать на более агрессивные формы опухолей. Эти маркеры могут помочь врачам не только в диагностике, но и в выборе наиболее эффективного лечения.
Кроме того, генетические тесты могут использоваться для мониторинга прогрессирования заболевания и оценки ответа на терапию. Например, если у пациента была выявлена мутация, связанная с раком мозга, и после начала лечения уровень этой мутации в крови снижается, это может свидетельствовать о положительном ответе на терапию. В то же время, если уровень мутации остается высоким или увеличивается, это может указывать на необходимость изменения подхода к лечению.
Важно отметить, что генетические тесты не являются единственным методом диагностики рака мозга. Они должны использоваться в сочетании с другими методами, такими как магнитно-резонансная томография (МРТ) и компьютерная томография (КТ), для получения более полной картины состояния пациента. Однако, благодаря своей высокой чувствительности и специфичности, генетические тесты становятся все более популярными в клинической практике.
В заключение, генетические тесты представляют собой мощный инструмент в диагностике рака мозга, позволяя выявлять специфические мутации и отслеживать динамику заболевания. Их использование может значительно улучшить точность диагностики и эффективность лечения, что в конечном итоге способствует повышению выживаемости пациентов.
Современные методы визуализации и их связь с анализами крови
Современные методы визуализации, такие как магнитно-резонансная томография (МРТ) и компьютерная томография (КТ), играют ключевую роль в диагностике рака мозга. Однако, несмотря на их высокую точность, исследователи активно ищут дополнительные способы раннего выявления опухолей, включая анализы крови. В последние годы наблюдается значительный прогресс в области биомаркеров, которые могут указывать на наличие рака мозга, что открывает новые горизонты для диагностики.
Анализы крови могут выявлять специфические молекулы, называемые биомаркерами, которые вырабатываются опухолями или организмом в ответ на их присутствие. Например, некоторые исследования показывают, что уровень определенных белков, таких как GFAP (глиальный фибриллярный кислый белок) и UCH-L1 (убиквитин-специфическая протеаза), может быть повышен у пациентов с глиомами. Эти белки могут быть обнаружены в крови, что делает их потенциальными кандидатами для использования в качестве диагностических маркеров.
Кроме того, анализы крови могут помочь в мониторинге прогрессирования заболевания и оценки эффективности лечения. Например, снижение уровня биомаркеров после начала терапии может указывать на положительный ответ на лечение, в то время как их повышение может сигнализировать о рецидиве или прогрессировании заболевания. Это позволяет врачам более точно адаптировать терапию к индивидуальным потребностям пациента.
Однако стоит отметить, что анализы крови не могут полностью заменить визуализационные методы. Они могут служить дополнительным инструментом, который в сочетании с МРТ и КТ может повысить точность диагностики. Важно также учитывать, что не все биомаркеры специфичны для рака мозга и могут быть повышены при других заболеваниях, что требует осторожности в интерпретации результатов.
В заключение, современные методы визуализации и анализы крови представляют собой взаимодополняющие подходы в диагностике рака мозга. Исследования в области биомаркеров продолжаются, и с каждым годом появляются новые данные, которые могут улучшить раннее выявление и лечение этого серьезного заболевания. Важно, чтобы пациенты обсуждали все доступные методы диагностики со своими врачами, чтобы выбрать наиболее подходящий подход в каждом конкретном случае.
Психологические аспекты диагностики рака мозга и влияние на результаты анализов
Диагностика рака мозга представляет собой сложный и многогранный процесс, в котором важную роль играют не только медицинские технологии, но и психологические аспекты, влияющие на результаты анализов. Психологическое состояние пациента может оказывать значительное влияние на точность и интерпретацию результатов анализов крови, что в свою очередь может затруднить диагностику.
Во-первых, стресс и тревога, связанные с ожиданием результатов анализов, могут приводить к физиологическим изменениям в организме. Например, повышенный уровень кортизола, гормона стресса, может влиять на состав крови, изменяя уровень определенных маркеров, которые могут быть использованы для диагностики рака. Это может привести к ложноположительным или ложноотрицательным результатам, что затрудняет правильную интерпретацию данных.
Во-вторых, психологическое состояние пациента может влиять на его готовность проходить обследования и следовать рекомендациям врачей. Пациенты, испытывающие страх или отрицательные эмоции, могут избегать регулярных анализов или не сообщать врачу о своих симптомах, что может привести к запоздалой диагностике и ухудшению состояния. Таким образом, важно учитывать не только физическое, но и психологическое состояние пациента при интерпретации результатов анализов.
Кроме того, существует феномен, известный как «ноцебо-эффект», когда негативные ожидания пациента относительно своего здоровья могут приводить к ухудшению состояния. Например, если пациент уверен, что у него рак, это может повлиять на его общее самочувствие и даже на результаты анализов. Важно, чтобы медицинские работники были внимательны к психологическим аспектам и оказывали поддержку пациентам, чтобы минимизировать негативное влияние на результаты диагностики.
Наконец, необходимо отметить, что психологические аспекты диагностики рака мозга также касаются и врачей. Стресс и эмоциональное выгорание медицинских работников могут влиять на их способность правильно интерпретировать результаты анализов и принимать решения. Поэтому важно, чтобы медицинские учреждения обеспечивали поддержку своим сотрудникам, что в конечном итоге может привести к более качественной диагностике и лечению пациентов.
Таким образом, психологические аспекты играют важную роль в процессе диагностики рака мозга. Учет этих факторов может помочь улучшить точность анализов крови и повысить эффективность диагностики, что в свою очередь может привести к более раннему выявлению заболевания и лучшим результатам лечения.