Лейкопения — это снижение уровня лейкоцитов в крови, серьезное состояние, влияющее на здоровье взрослого человека. Низкое количество белых кровяных клеток ослабляет иммунную систему, увеличивая уязвимость к инфекциям и заболеваниям. В статье рассмотрим причины лейкопении, ее последствия и важность своевременной диагностики и лечения. Понимание этого состояния поможет читателям лучше ориентироваться в вопросах здоровья и принимать обоснованные решения о медицинской помощи.
Для чего нужны лейкоциты и когда понижаются
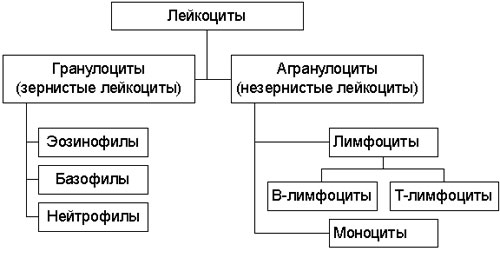
Белые кровяные клетки, или лейкоциты, имеют разнообразные формы, не окрашены и активно перемещаются по кровеносным сосудам. Их основная задача заключается в защите организма от чуждых клеток, способных вызывать инфекционные заболевания.
Лейкоциты делятся на несколько типов. Гранулоциты выделяются наличием сегментированного ядра, форма которого может быть различной. Они образуются в костном мозге.
В их числе можно выделить:
- нейтрофилы (активно поглощают и нейтрализуют патогенные микроорганизмы);
- эозинофилы (обладают свойствами, противодействующими аллергическим реакциям);
- базофилы (вырабатывают гепарин – вещество, которое предотвращает свертывание крови).
Агранулоциты, в отличие от гранулоцитов, не содержат гранул в своей цитоплазме. К ним относятся моноциты и макрофаги. Макрофаги играют важную роль в уничтожении бактерий и других частиц, и от их активности зависит иммунный ответ организма. Вместе с нейтрофилами они составляют основную защиту человеческого организма от инфекций.
В одном литре крови может содержаться от 4 до 8,8 миллиардов лейкоцитов. Значительное снижение этого показателя называется лейкопенией. Для его определения необходимо провести анализ крови, который берется только утром натощак.
Лейкопения часто является гематологическим признаком различных инфекционных заболеваний. Реже она может выступать как самостоятельная проблема.
Количество лейкоцитов у мужчин и женщин практически одинаково и не подвержено значительным изменениям с возрастом. Некоторые лаборатории используют так называемые референсные значения, где нормой считается 3,2–10,6 миллиарда клеток на литр крови.
Лейкоцитарная формула отражает стабильное соотношение различных типов белых кровяных клеток, и ее отклонения могут указывать на наличие заболеваний крови. У детей количество лейкоцитов может быть немного выше нормы.
Лейкопения у взрослых представляет собой состояние, характеризующееся снижением уровня лейкоцитов в крови. Врачи отмечают, что это может быть следствием различных факторов. Одной из основных причин является воздействие токсических веществ, таких как химикаты или радиация, которые могут подавлять костный мозг. Инфекционные заболевания, такие как ВИЧ или гепатит, также могут приводить к снижению количества белых кровяных клеток. Кроме того, некоторые медикаменты, особенно химиотерапевтические препараты, могут вызывать лейкопению как побочный эффект. Важно отметить, что данное состояние может увеличивать риск инфекций, поэтому врачи рекомендуют регулярные обследования и мониторинг уровня лейкоцитов для своевременного выявления и лечения возможных осложнений.
Причины заболевания
Существуют различные факторы, способствующие развитию лейкопении:
- Генетические нарушения, которые могут передаваться по аутосомно-рецессивному или аутосомно-доминантному типу.
- Онкологические заболевания. Наибольшую угрозу представляют злокачественные опухоли крови, где лейкопения возникает в результате химиотерапии и других агрессивных методов лечения.
- Миелофиброз.
- Метастазы злокачественных образований в костный мозг, что приводит к нарушению нормального кроветворения.
- Дефицит витамина В12, фолиевой кислоты и некоторых микроэлементов.
- Квашиоркор.
- Инфекционные болезни, такие как сепсис, вирус Эпштейна-Барра, цитомегаловирус, ВИЧ, краснуха, лейшманиоз, малярия, гистоплазмоз и туберкулез.
У взрослых лейкопения может возникнуть из-за приема:
- препаратов, содержащих тяжелые металлы;
- Ацетилсалициловой кислоты, Парацетамола, Диклофенака, Индометацина, Пироксикама и других;
- противосудорожных средств;
- антитиреоидных препаратов;
- Колхицина;
- Ранитидина;
- Леводопы;
- Флутамида;
- сахароснижающих средств;
- множества медикаментов, используемых для лечения сердечно-сосудистых заболеваний, таких как Каптоприл, Фуросемид, Прокаинамид, Пропранолол, тиазидные диуретики, Тинидазол, Линкомицин;
- антибиотиков, включая Рифампицин, Ванкомицин и другие.
У детей снижение уровня эритроцитов в крови может быть вызвано ионизирующим облучением, системными заболеваниями соединительной ткани, анафилактическим шоком, увеличением селезенки, метастазами опухолей в костный мозг, а также приемом определенных лекарств.
| Причина лейкопении | Механизм развития | Примеры заболеваний/состояний |
|---|---|---|
| Снижение продукции лейкоцитов в костном мозге | Подавление кроветворения, нарушение созревания клеток | Апластическая анемия, миелодиспластический синдром, химиотерапия, лучевая терапия, некоторые лекарства (например, тиамазол, хлорамфеникол), вирусные инфекции (ВИЧ, гепатит), дефицит витамина B12 или фолиевой кислоты, тяжелые инфекции (сепсис) |
| Ускоренное разрушение или потребление лейкоцитов | Иммунные реакции, секвестрация, повышенное использование | Аутоиммунные заболевания (системная красная волчанка, ревматоидный артрит), гиперспленизм (увеличение селезенки), тяжелые бактериальные или грибковые инфекции, анафилактический шок |
| Перераспределение лейкоцитов | Перемещение клеток из циркулирующей крови в другие ткани | Эндотоксемия, некоторые виды шока, гемодиализ |
| Псевдолейкопения | Ошибки лабораторного анализа, агрегация лейкоцитов in vitro | Агрегация нейтрофилов в пробирке (например, при наличии ЭДТА-зависимых антител), неправильный забор крови |
Симптомы
Низкий уровень лейкоцитов обычно не проявляется ярко выраженной симптоматикой, поэтому в большинстве случаев его недостаток проходит незаметно. Практически все проявления связаны с возникновением инфекционных осложнений.
Лихорадка является первым и зачастую единственным признаком, указывающим на низкое содержание лейкоцитов в крови. В редких случаях она может быть следствием негативной реакции на принимаемые лекарства.
Если пациент получает глюкокортикостероиды, то у него может не наблюдаться лихорадки. У некоторых людей она может возникать при наличии недифференцированного инфекционного очага.
Важно различать лейкопению, вызванную химиотерапией. В этом случае у пациента развивается цитостатическая болезнь, которая возникает из-за поражения костного мозга, эпителия пищеварительного тракта и кожи.
Другие заболевания при лейкопении
Помимо инфекционных заболеваний, низкий уровень лейкоцитов может сопровождаться следующими симптомами:
- анемия;
- тромбоцитопения;
- геморрагический синдром;
- отек слизистой оболочки рта, язвенный стоматит;
- некротическая энтеропатия (острое воспалительное заболевание, характеризующееся разрушением клеток эпителиальной ткани кишечника, проявляющееся метеоризмом и частым жидким стулом);
- сепсис и септический шок.
Снижение количества лейкоцитов в крови может приводить к миоклостридиальному синдрому, который проявляется резкими болями в мышцах и септическим шоком. Также часто выявляются вирусные инфекции, включая заболевание Эпштейна-Барра.
Диагностика лейкопении
Для диагностики заболевания необходимо установить количество нейтрофилов в крови, так как общего подсчета лейкоцитов недостаточно. Нейтропения ставится в случае, если уровень нейтрофилов составляет менее 1,5 миллиарда на литр крови.
Для подтверждения нейтропении требуется провести дополнительные диагностические процедуры:
- измерение уровня тромбоцитов и эритроцитов в крови;
- исследование на наличие бластных клеток в костном мозге и периферической крови;
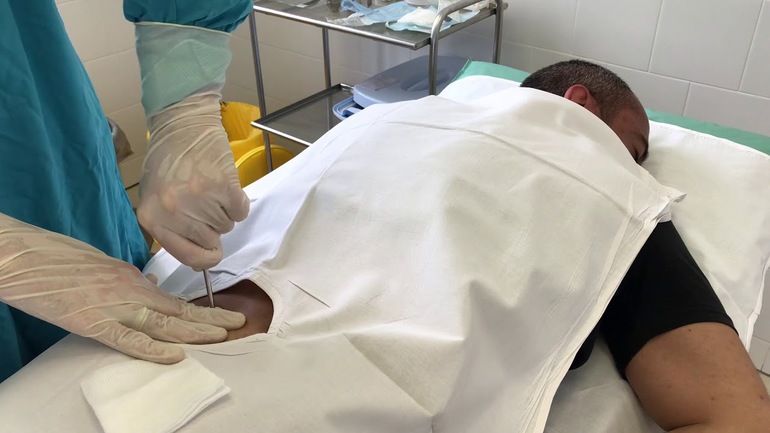
- пункция костного мозга;
- анализ крови на антинуклеарные антитела;
- тест на ревматоидный фактор;
- определение количества антигранулоцитарных антител;
- печеночные пробы (на трансаминазу, билирубин, маркеры гепатита);
- анализ на уровень витамина В12 и фолиевой кислоты.
Полученные результаты анализов служат основой для дальнейших действий врача.
Лечение заболевания
Терапия лейкопении направлена на нормализацию уровня лейкоцитов и устранение сопутствующих симптомов. Основные методы лечения включают:
- Устранение факторов, негативно влияющих на количество лейкоцитов. Часто достаточно прекратить прием некоторых антибиотиков и противовирусных средств.
- Соблюдение правил асептики.
- Назначение препаратов для профилактики возможных инфекционных осложнений.
- Переливание лейкоцитарной массы.
- Применение глюкокортикостероидов для стимуляции выработки необходимых организму антител.
- Лекарственная стимуляция процесса образования лейкоцитов.
- Выведение токсинов, образуемых микроорганизмами.
- Обеспечение полноценного питания.
Медикаментозная терапия
В рамках медикаментозного лечения могут быть рекомендованы следующие препараты:
- Средства, способствующие увеличению количества лейкоцитов: Лейкоген, Метилурацил, Пентоксил, Сарграмостим. Их назначение особенно актуально после проведения химиотерапии.
- Антибиотики с широким спектром действия.
- Антигистаминные медикаменты.
- Кортикостероиды.
- Препараты для поддержки функции печени.
- Цианокобаламин.
- Фолиевая кислота.
Нетрадиционные способы лечения
Существуют народные рецепты, которые способствуют восстановлению нормального уровня лейкоцитов в организме. Рекомендуется использовать настои и отвары следующих компонентов:
- неочищенный овес;
- крапива;
- донник;
- хвощ;
- льняное семя.
Также полезна смесь меда и пыльцы. Для ее приготовления необходимо взять одну часть меда и две части цветочной или сосновой пыльцы. Принимать эту смесь следует по чайной ложке в день, запивая молоком.
Мумие считается одним из самых действенных средств для быстрого укрепления организма. В течение первых 10 дней рекомендуется принимать 0,2 г мумие за один раз, затем в следующие 10 дней – 0,3 г, а после этого – 0,4 г. Препарат следует растворять в стакане воды, принимая его три раза в день.
Диета и питание
Правильное питание и соблюдение диеты играют ключевую роль в восстановлении уровня лейкоцитов. Ваше ежедневное меню должно быть разнообразным и включать:
- морепродукты, такие как устрицы и мидии;
- зелень, особенно такие виды, как сельдерей, спаржа и шпинат;
- капусту, в частности брюссельскую и брокколи;
- все сорта бобовых;
- тыкву;
- свеклу;
- молочные продукты, особенно твердые сыры;
- яйца;
- печень трески.
Необходимо избегать употребления субпродуктов, а также говядины и свинины.
Почему важно нормализовать этот показатель
Уровень лейкоцитов в крови является ключевым показателем состояния здоровья человека. Эти клетки играют важную роль в иммунной системе, защищая организм от инфекций и заболеваний.
Снижение числа лейкоцитов может свидетельствовать о том, что организм теряет способность эффективно бороться с опасными инфекциями. Уменьшение количества белых кровяных клеток является тревожным сигналом. Это может указывать на нехватку необходимых веществ для производства новых лейкоцитов или на их ускоренное разрушение.
В таких ситуациях организм становится уязвимым к токсинам, выделяемым бактериями, что может привести к повреждению клеток и тканей. Поэтому крайне важно как можно скорее восстановить нормальный уровень лейкоцитов в крови.
Возможные осложнения
Наиболее распространенные последствия данного заболевания – это ослабление иммунной системы. Оно далеко не так безобидно, как может показаться на первый взгляд, так как организм становится уязвимым перед различными вирусами и бактериями.
При длительной лейкопении значительно увеличивается вероятность развития онкологических заболеваний и СПИДа.
Затяжное течение болезни может привести к алейкии – стойкому поражению костного мозга. Это состояние вызывает серьезные и опасные изменения в составе крови.
Одним из самых серьезных осложнений лейкопении является сепсис. Он возникает, когда патогенные микроорганизмы проникают в кровь. Снижение иммунной защиты делает течение заболевания тяжелым, что увеличивает риск летального исхода.
Профилактика лейкопении
Снизить риск возникновения данного заболевания помогут следующие рекомендации.
- Избегайте воздействия ионизирующей радиации.
- Если требуется пройти рентгенологическое обследование, выбирайте медицинские учреждения, которые используют современное оборудование.
- Категорически не рекомендуется заниматься самолечением с использованием гормональных, психотропных препаратов и антибиотиков.
- Не следует придерживаться строгих «голодных» диет, ограничиваться одним или несколькими продуктами, а также есть наспех.
- Соблюдайте правила гигиены, чтобы избежать заражения опасными инфекциями в повседневной жизни.
Лейкопения – это серьезное заболевание, которое может угрожать здоровью и жизни, так как приводит к значительному снижению защитных функций организма.
Ослабленный иммунитет усложняет течение всех инфекционных и вирусных заболеваний. Своевременное лечение лейкопении является залогом успешного выздоровления.
Лейкопения, или leucopenia, в переводе с латинского языка обозначает патологию, вызванную нарушением процесса образования лейкоцитов в крови. Это заболевание может развиваться из-за чрезмерного употребления некоторых лекарств или после химиотерапии. Для установления диагноза проводятся лабораторные и инструментальные исследования. Лечение осуществляется в стационарных условиях.
Функции белых клеток
Чтобы понять, почему возникает лейкопения, важно изучить функции и структуру лейкоцитов. Эти белые клетки, обладающие разнообразной формой, быстро перемещаются по кровеносным сосудам. Их основная задача заключается в защите организма от чуждых клеток, способных вызвать инфекцию.
Существует несколько типов белых клеток. Гранулоциты с сегментированным ядром формируются в костном мозге. Макрофаги играют ключевую роль в уничтожении бактерий и повышении иммунной защиты организма. В нормальных условиях в одном литре крови содержится от 4 до 8,8 миллиарда лейкоцитов.
У взрослых людей количество лейкоцитов остается стабильным на протяжении жизни. У новорожденных нормальный уровень лейкоцитов составляет от 6,5 до 13,8 миллиарда. Когда иммунная система ребенка начинает эффективно справляться с инфекциями, уровень лейкоцитов начинает приближаться к норме, характерной для взрослых.
При значительном снижении числа белых клеток ставится диагноз лейкопения. Это состояние может быть вызвано инфекционными заболеваниями. В редких случаях лейкопения может выступать как самостоятельное заболевание.
https://youtube.com/watch?v=1zFMpZ8SwSc
Классификация болезни
Современные специалисты в области медицины рассматривают лейкопению как синдром, который является одной из ключевых составляющих серьезного заболевания кровеносной системы — агранулоцитоза, обозначаемого по МКБ кодом D 70. Наиболее подвержены этому состоянию люди старше 60 лет. Причины возникновения синдрома остаются неясными, однако известно, что наблюдается снижение уровня гранулоцитов. Это приводит к развитию гранулоцитопении и уменьшению количества нейтрофилов. Такие изменения способствуют ухудшению нейтропении и снижению иммунной защиты организма.
Многие пациенты часто путают лейкопению с нейтропенией, иногда называя их лейконейтропенией. На самом деле, нейтропения является одной из форм лейкопении, которая увеличивает восприимчивость к инфекциям и грибковым заболеваниям. Симптомы и методы лечения обоих синдромов имеют много общего. Лейкопения и нейтропения могут привести к возникновению онкологических заболеваний, вирусного гепатита и СПИДа. Эти синдромы особенно опасны для детей, так как могут спровоцировать развитие лейкоза.
Причины и признаки патологии
К основным причинам, способствующим развитию заболевания, можно отнести: наследственные факторы, острый недостаток витаминов, неправильное питание, опухоли с метастазами, поражение костного мозга после радиационного воздействия, а также бесконтрольный прием цитостатиков. Признаки болезни не являются специфичными, так как они могут совпадать с симптомами инфекционных заболеваний.
В зависимости от степени тяжести лейкопении инфекция может быть обнаружена в 25% случаев уже в течение первой недели. Первичная активность чаще всего наблюдается при грибковых инфекциях, вирусе герпеса и цитомегаловирусе. Ключевые симптомы заболевания:
- высокая температура;
- лихорадка;
- озноб;
- общая слабость;
- учащенное сердцебиение.
Внешние проявления синдрома включают истощение, отек лимфатических узлов и увеличение миндалин. Особенность течения лейкопении заключается в возможности присоединения вторичной инфекции, что увеличивает риск развития сепсиса. Этот процесс может сопровождаться пневмонией.
Лейкопения, вызванная радиацией и химиотерапией, имеет следующие характерные симптомы:
- отек слизистой оболочки рта;
- язвенно-некротические стоматиты;
- диарея.
https://youtube.com/watch?v=fs_GoTZ-Dyg
Виды и степени синдрома
Лейкопения может проявляться в двух формах: острой и хронической. Острая форма длится до трех месяцев, в то время как хроническая продолжается более трех месяцев. Типы синдрома:
- Относительная. Эта форма характеризуется накоплением белых кровяных клеток в сосудах, что можно наблюдать при анафилактическом шоке.
- Иммунная. Данная форма возникает в результате бесконтрольного использования антибиотиков, противовоспалительных и антибактериальных препаратов. Если иммунная лейкопения является вторичной, это увеличивает риск развития серьезных заболеваний.
- Идиопатическая или невинная. Эта форма протекает бессимптомно и стабильно, без нарушений в костном мозге и изменений в составе крови.
Для постановки диагноза важно учитывать стадии заболевания. На первой стадии наблюдается нарушение синтеза нейтрофилов в костном мозге. Вторичная стадия связана с факторами, которые угнетают процесс кроветворения.
Симптоматика лейкопении и подходы к лечению зависят от степени тяжести синдрома:
- Легкая. Протекает без осложнений.
- Средняя. Существует низкий риск развития инфекционных процессов.
- Тяжелая. Проявляются серьезные последствия синдрома.
Отдельно стоит упомянуть транзиторную лейкопению, которая чаще всего встречается у новорожденных. Причиной ее возникновения может быть воздействие антител матери, которые проникают в организм ребенка во время внутриутробного развития. Обычно это заболевание проходит самостоятельно.
https://youtube.com/watch?v=dQXdm8TORy4
Диагностика и лечение
Для диагностики лейкоцитопении различных форм и степеней проводится всестороннее обследование. Явная форма заболевания часто сопровождается тромбоцитопенией и анемией, поэтому для подтверждения диагноза назначаются лабораторные тесты. Для выявления незрелых бластных клеток выполняется анализ крови. Дополнительные методы:
- трепанобиопсия;
- пункция;
- биохимический анализ крови.
Для дифференциальной диагностики проводится пункция костного мозга. Чтобы выяснить механизм развития заболевания, используется трепанобиопсия. В случае подтверждения диагноза пациента помещают в стационар. Все контакты с окружающими ограничиваются, чтобы избежать риска инфицирования.
Основная цель лечения заключается в нормализации уровня лейкоцитов и устранении существующих симптомов. Методы лечения могут включать:
- Устранение факторов, негативно влияющих на уровень лейкоцитов. Если симптомы вызваны антибиотиками или противовирусными препаратами, их отмена становится необходимой.
- Применение медикаментов для профилактики инфекционных осложнений.
- Переливание лейкоцитарной массы.
- Приём глюкокортикостероидов.
- Медикаментозная стимуляция образования белых кровяных клеток.
- Выведение токсинов из организма.
- Соблюдение специальной диеты.
Особое внимание следует уделять методам обработки продуктов питания. Не рекомендуется употреблять сырые овощи и фрукты. В случае, если заболевание сопровождается стоматитом, пища должна готовиться из протёртых продуктов. При некротическом поражении кишечника следует избегать продуктов, содержащих клетчатку.
Устранение симптомов
В случае, если пациент находится в критическом состоянии, питание осуществляется с помощью зонда, который вводится через нос. При инфекционном заболевании необходимо принимать лекарства, которые не оказывают негативного влияния на костный мозг. Параллельно рекомендуется употребление витаминов и средств, способствующих укреплению иммунной системы.
При нарушении функций селезёнки может потребоваться её хирургическое удаление. Если синдром сопровождается нежелательными реакциями иммунной системы, врач может назначить иммуносупрессивные препараты:
По рекомендации специалиста возможно применение мумие. Для приготовления отвара потребуется 0,2 г мумие и один литр воды. Курс лечения составляет 10 дней.
https://youtube.com/watch?v=1mv4_Ra2aFU
Осложнения и профилактика
Продолжительная лейкоцитопения увеличивает риск развития онкологических заболеваний и СПИДа. В таких случаях может быть выявлена алейкия — стойкое поражение мозга, что приводит к серьезным изменениям в составе крови. На фоне лейкопении может развиться сепсис, а ослабленный иммунитет усугубляет течение болезни.
Это также повышает вероятность летального исхода. Прогноз в случае сепсиса обычно неблагоприятный. Смертность при осложнениях, возникающих в процессе лечения онкологических заболеваний, варьируется от 4 до 30%. Чтобы снизить риск развития болезни, рекомендуется придерживаться следующих профилактических мер:
- Избегать воздействия ионизирующей радиации.
- Не заниматься самолечением с использованием психотропных и гормональных препаратов, антибиотиков, а также не следовать строгим диетам.
- Соблюдать правила личной гигиены для предотвращения опасных инфекционных заболеваний.
Лейкопения представляет собой серьезную угрозу для здоровья и жизни, так как приводит к значительному снижению иммунной защиты. Это также усложняет течение сопутствующих заболеваний.
Лейкопения, или нейтропения, характеризуется снижением уровня лейкоцитов в крови до 1,5×10^9/л и ниже. У детей диагноз лейкопения ставится при уровне лейкоцитов 4,5×10^9/л и ниже. Крайняя форма этого состояния, когда количество лейкоцитов приближается к нулю, называется агранулоцитоз.
Лейкопения не является самостоятельным заболеванием, но служит тревожным сигналом о возможных нарушениях в организме. Человек может даже не подозревать о наличии у себя этого состояния. Знание причин, симптомов и методов лечения лейкопении важно для всех, независимо от возраста и пола.
https://youtube.com/watch?v=BcB2mElFWwA
Причины возникновения лейкопении
Лейкопения может развиваться по трем основным механизмам:
- недостаточная продукция лейкоцитов в костном мозге;
- повышенное разрушение лейкоцитов;
- неправильное распределение лейкоцитов в кровотоке.
По своему происхождению это заболевание может быть как врожденным (например, циклическая нейтропения), так и приобретенным.
Снижение выработки лейкоцитов может происходить в следующих случаях:
- при генетических расстройствах (врожденная лейкопения);
- при злокачественных опухолях, затрагивающих органы кроветворения;
- при апластической анемии и миелофиброзе;
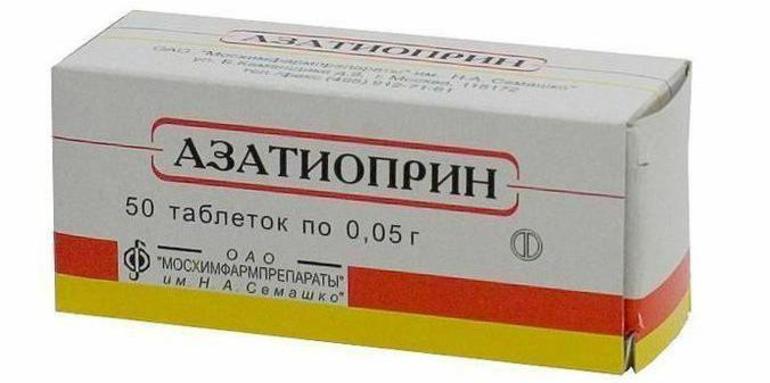
- при использовании некоторых антидепрессантов, противоаллергических, противовоспалительных средств, антибиотиков, анальгетиков и диуретиков;
- при длительном контакте с химическими веществами (пестициды, бензол);
- при продолжительной лучевой терапии;
- при нехватке фолиевой кислоты, меди или витамина В12, а также при неправильном отложении гликогена 2b типа.
Повышенное разрушение нейтрофилов может происходить:
- в результате химиотерапии у пациентов с онкологическими заболеваниями (миелотоксическая лейкопения);
- при аутоиммунных заболеваниях (например, тиреоидит, системная красная волчанка);
- при ВИЧ-инфекции и СПИДе.
Неправильное распределение лейкоцитов в крови может быть вызвано инфекционными процессами:
- вирусами (краснуха, гепатит, цитомегаловирус, вирус Эпштейна-Барра, парвовирус В12);
- бактериями (туберкулез, бруцеллез, тяжелый сепсис);
- грибками (гистоплазмоз);
- простейшими (малярия, лейшманиоз).
Определить точную причину лейкопении может только врач-гематолог на основе анализов и обследования пациента.
У детей может возникать особая форма лейкопении – транзиторная. Это состояние не требует лечения и считается нормальным вариантом. Транзиторная лейкопения возникает у новорожденных под воздействием антител матери, которые попадают в кровоток ребенка во время беременности.
У ребенка наблюдается снижение уровня гранулоцитов в крови (до 15%) на протяжении длительного времени, при этом общее количество лейкоцитов остается в пределах нормы. Транзиторная лейкопения проходит самостоятельно без медикаментозного вмешательства к четырем годам жизни ребенка.
Возможные симптомы лейкопении
Это заболевание не имеет четко определенного набора симптомов, позволяющего установить его с полной уверенностью. Симптоматика лейкопении индивидуальна для каждого пациента.
Лейкопения может долгое время не проявляться явно. Пациенты ощущают лишь легкое недомогание и не спешат обратиться к врачу, списывая свое состояние на усталость. Значительное ухудшение здоровья становится заметным только после присоединения инфекции.
Чем дольше организм испытывает нехватку лейкоцитов, тем выше риск возникновения инфекции в этом состоянии. Вероятность присоединения инфекции также зависит от скорости, с которой развивается лейкопения.
При быстром снижении уровня лейкоцитов в крови риск инфекционных осложнений возрастает. В то время как медленное снижение (например, при апластической анемии, хронической или нейтропении) связано с меньшей вероятностью возникновения инфекции.
Инфекции при лейкопении часто вызваны микроорганизмами, которые ранее не проявляли себя. К таким инфекциям относятся герпесвирусные и цитомегаловирусные инфекции, а также грибковые поражения кожи и слизистых оболочек. Поэтому при появлении симптомов этих заболеваний важно незамедлительно обратиться к врачу, который назначит анализ крови на уровень лейкоцитов.
https://youtube.com/watch?v=D3_SOfQFD94
Главные симптомы лейкопении
Основным признаком возникновения инфекционного осложнения является фебрильная лихорадка. В 90% случаев резкое повышение температуры указывает на наличие инфекции, однако 10% случаев могут быть связаны с неинфекционными осложнениями, такими как опухолевая лихорадка или индивидуальная реакция на медикаменты.
Иногда температура может не подниматься сразу, а оставаться на субфебрильном уровне с периодическими скачками до высоких значений. У пациентов с лейкопенией, которые принимают глюкокортикостероиды, температура, как правило, не повышается.
Основными воротами инфекции при лейкопении является ротовая полость. Поэтому важными признаками возможной лейкопении являются:
- болезненные язвы в полости рта;
- кровоточащие десны;
- болезненное глотание из-за увеличенных миндалин;
- осипший голос в сочетании с лихорадкой.
Инфекционные заболевания при лейкопении протекают значительно тяжелее, и у таких пациентов часто наблюдается стёртая клиническая картина из-за отсутствия характерных признаков воспаления, таких как покраснение, отёк и боль. Существует высокий риск развития молниеносного сепсиса, когда первое проявление инфекции может быстро перейти в генерализованное септическое поражение за считанные часы.
Смертность от септического шока среди людей с лейкопенией в два раза выше, чем среди тех, у кого система крови функционирует нормально. Кроме типичных бактериальных возбудителей, при лейкопении инфекцию могут вызывать микроорганизмы, которые не встречаются у людей с нормальным уровнем лейкоцитов (атипичные возбудители).
Лейкопению, возникающую на фоне химиотерапии, следует рассматривать отдельно. В этом случае она является проявлением цитостатической болезни, при которой поражается вся система кроветворения. В крови снижается не только уровень лейкоцитов, но и эритроцитов (эритропения), а также тромбоцитов (тромбоцитопения).
Сначала возникает лихорадка, затем из-за тромбоцитопении развивается геморрагический синдром, проявляющийся кровотечениями и кровоизлияниями. Вследствие эритропении присоединяется анемический синдром, проявляющийся бледностью кожи и общей слабостью. Такое состояние крайне опасно и требует немедленной госпитализации, где для стабилизации состояния пациенту будет проведено переливание крови.
К другим признакам цитостатической болезни можно отнести:
- поражение печени;
- оральный синдром (отёк слизистой рта, некротически-язвенный стоматит);
- кишечный синдром (нейтропенический энтероколит или некротическая энтеропатия).
Нейтропенический энтероколит – это острое воспаление кишечника, возникающее в результате гибели эпителиальных клеток. Это состояние проявляется болями в животе без четкой локализации, метеоризмом и диареей. Почти у половины пациентов с лейкопенией нейтропенический энтероколит предшествует сепсису, который может перейти в септический шок.
Лечение лейкопении
Лечение лейкопении зависит от степени тяжести данного состояния. При незначительном отклонении уровня лейкоцитов от нормы терапия включает в себя устранение причин лейкопении и комплекс мероприятий по профилактике инфекций.
В случае тяжёлой формы лейкопении пациенту требуются специальные условия – изолированное помещение с ограниченным доступом, куда допускаются только медицинские работники в стерильной одежде и с обработанными антисептиком руками.
Помещение обрабатывается дезинфицирующими растворами, используются бактерицидные ультрафиолетовые лампы. Лечение должно быть комплексным:
- устранение факторов, вызвавших лейкопению (прекращение приема определённых медикаментов, восполнение дефицита макро- и микроэлементов, лечение первичной инфекции, прекращение воздействия химических веществ или регулярного облучения);
- соблюдение постельного режима и обеспечение максимальной стерильности в помещении;
-
профилактика возможных инфекционных осложнений с помощью антибиотиков и антимикотиков;
-
гормональная терапия с использованием глюкокортикостероидов (в малых дозах гидрокортизона);
- переливание лейкоцитарной массы (при отсутствии антител к антигенам лейкоцитов);
- стимуляция лейкопоэза с помощью медикаментов;
- устранение интоксикации организма;
- применение народных средств – например, использование алтайского мумиё, настойки на пиве из листьев и цветов шандры, спиртового настоя корней барбариса и пустырника, отвара овса, настойки донника, настоя прополиса с полынью, травы полевого хвоща;
- особое питание.
Рекомендации по питанию
Диете для пациентов с лейкопенией следует уделять особое внимание. Необходимо избегать употребления сырых овощей, а молочные продукты должны обязательно проходить пастеризацию. Все продукты должны подвергаться тщательной термической обработке, такой как варка или кипячение.
Животные жиры рекомендуется заменять оливковым или подсолнечным маслом. Консервированные продукты находятся под строгим запретом. С осторожностью следует употреблять продукты, содержащие кобальт, свинец и алюминий, так как эти вещества могут негативно влиять на процесс кроветворения.
Питание при лейкопении должно обеспечивать поступление в организм максимального количества натуральных витаминов, особенно группы B. Это необходимо для созревания и формирования лейкоцитов. Для восстановления сил организму требуется значительное количество белка.
Продукты, такие как печень трески, молочные изделия (включая сыры), зелень, индейка и капуста, полностью соответствуют этим требованиям. Также рекомендуется употребление супов на овощном и рыбном бульоне, так как жидкая пища легче усваивается ослабленным организмом.
Если к лейкопении добавился стоматит, пациентам показано питание полужидкой консистенции. При наличии некротической энтеропатии или клостридиального энтероколита противопоказаны продукты, содержащие клетчатку. В таких случаях пациентов переводят на парентеральное питание.
В дополнение к основному лечению и диете применяется вспомогательная терапия. Это препараты, которые улучшают метаболизм на клеточном уровне в тканях организма, что способствует ускорению образования лейкоцитов. Также происходит ускорение регенерации тканей и повышение клеточного и общего иммунитета.
Если к лейкопении присоединилась острая дыхательная недостаточность, рассматривается возможность неинвазивной искусственной вентиляции легких. Если состояние пациента не позволяет использовать этот метод, проводится ранняя трахеостомия (на 3–4 день) с подключением к аппарату искусственной вентиляции легких.
В лечении лейкопении важную роль играют колониестимулирующие факторы. Эти препараты способны снижать глубину и продолжительность лейкопении. Колониестимулирующие факторы также применяются для профилактики развития лейкопении у онкологических пациентов, проходящих химиотерапию.
https://youtube.com/watch?v=fs_GoTZ-Dyg
Роль генетических факторов в развитии лейкопении
Генетические факторы играют значительную роль в развитии лейкопении, что связано с наследственными заболеваниями, а также с индивидуальными особенностями организма. Некоторые генетические мутации могут влиять на продукцию и функциональность лейкоцитов, что в свою очередь может приводить к снижению их уровня в крови.
Одним из примеров генетических заболеваний, связанных с лейкопенией, является синдром Костмана. Это редкое наследственное заболевание, которое характеризуется отсутствием нейтрофилов — одного из типов белых кровяных клеток, отвечающих за защиту организма от инфекций. У пациентов с синдромом Костмана наблюдается высокая предрасположенность к инфекциям, что связано с недостатком лейкоцитов.
Другим примером является синдром Дауна, при котором также может наблюдаться лейкопения. У людей с этим синдромом могут быть нарушения в кроветворении, что приводит к снижению уровня лейкоцитов. Генетические аномалии, такие как делеции или дупликации хромосом, могут влиять на работу костного мозга, что также может приводить к лейкопении.
Кроме того, генетические факторы могут определять индивидуальную реакцию организма на внешние воздействия, такие как инфекции или токсические вещества. Например, некоторые люди могут иметь генетическую предрасположенность к более выраженной реакции на определенные лекарства, что может вызывать лейкопению как побочный эффект. Это подчеркивает важность генетического тестирования для определения риска развития лейкопении у отдельных пациентов.
Также стоит отметить, что генетические факторы могут взаимодействовать с окружающей средой, что может усугублять или, наоборот, смягчать проявления лейкопении. Например, воздействие токсичных веществ или радиации на людей с определенными генетическими предрасположенностями может приводить к более выраженному снижению уровня лейкоцитов.
Таким образом, генетические факторы играют важную роль в развитии лейкопении у взрослых, и понимание этих аспектов может помочь в диагностике и лечении данного состояния. Исследования в области генетики продолжают развиваться, что открывает новые горизонты для понимания механизмов, лежащих в основе лейкопении, и разработки более эффективных методов лечения.
Влияние окружающей среды на уровень лейкоцитов
Уровень лейкоцитов в крови может значительно варьироваться под воздействием различных факторов окружающей среды. Эти факторы могут оказывать как прямое, так и косвенное влияние на иммунную систему человека, что, в свою очередь, может привести к развитию лейкопении — состояния, характеризующегося снижением количества лейкоцитов ниже нормальных значений.
Одним из основных факторов является загрязнение воздуха. Исследования показывают, что длительное воздействие токсичных веществ, таких как тяжелые металлы и химические соединения, может негативно сказываться на кроветворении. Например, вдыхание частиц пыли и выхлопных газов может привести к воспалительным процессам в организме, что, в свою очередь, может снизить уровень лейкоцитов.
Климатические условия также играют важную роль. В регионах с высокой влажностью и температурой, особенно в тропических и субтропических зонах, увеличивается риск инфекционных заболеваний, что может привести к временной лейкопении. В таких условиях организм может расходовать больше лейкоцитов для борьбы с инфекцией, что снижает их общее количество в крови.
Питание и доступ к чистой воде также являются важными аспектами. Нехватка необходимых витаминов и минералов, таких как витамин B12, фолиевая кислота и железо, может привести к нарушению кроветворения. В условиях недостаточного питания или при наличии пищевых дефицитов уровень лейкоцитов может снижаться, что делает организм более уязвимым к инфекциям.
Стресс и психоэмоциональное состояние человека также могут оказывать влияние на уровень лейкоцитов. Хронический стресс приводит к выработке кортизола, который может угнетать иммунный ответ и снижать количество лейкоцитов. В условиях постоянного стресса организм может не успевать восстанавливать нормальный уровень лейкоцитов, что может привести к развитию лейкопении.
Наконец, воздействие радиации и химических веществ, таких как пестициды и растворители, также может привести к снижению уровня лейкоцитов. Работники в определенных отраслях, таких как сельское хозяйство или химическая промышленность, подвержены риску развития лейкопении из-за постоянного контакта с токсичными веществами.
Таким образом, влияние окружающей среды на уровень лейкоцитов является многогранным и комплексным процессом, который требует внимательного изучения и учета при диагностике и лечении лейкопении у взрослых.
Психологические аспекты и влияние стресса на лейкопению
Лейкопения, характеризующаяся снижением уровня лейкоцитов в крови, может быть связана не только с физическими, но и с психологическими факторами. Психологическое состояние человека, его эмоциональное здоровье и уровень стресса могут оказывать значительное влияние на иммунную систему, что в свою очередь может привести к развитию лейкопении.
Стресс является одной из основных причин, способствующих снижению количества лейкоцитов. В условиях хронического стресса организм вырабатывает повышенное количество кортизола — гормона, который, хотя и необходим для адаптации к стрессовым ситуациям, в больших количествах может подавлять иммунный ответ. Это приводит к уменьшению продукции лейкоцитов в костном мозге и их более быстрому разрушению в периферической крови.
Кроме того, эмоциональные расстройства, такие как депрессия и тревожные состояния, могут влиять на общее состояние здоровья. Люди, страдающие от этих состояний, часто имеют сниженный аппетит, что может привести к недостатку необходимых витаминов и минералов, необходимых для нормального функционирования иммунной системы. Например, недостаток витамина B12 и фолиевой кислоты может способствовать развитию лейкопении.
Также стоит отметить, что стресс может приводить к ухудшению сна, что негативно сказывается на восстановительных процессах в организме. Хроническое недосыпание может ослабить иммунный ответ и способствовать снижению уровня лейкоцитов. Исследования показывают, что люди, испытывающие постоянный стресс, чаще подвержены инфекциям, что также может быть связано с низким уровнем лейкоцитов.
Важно понимать, что психосоматические реакции организма могут проявляться по-разному. У некоторых людей стресс может вызывать обострение хронических заболеваний, что также может способствовать развитию лейкопении. Например, у пациентов с аутоиммунными заболеваниями стресс может усугубить течение болезни и привести к снижению уровня лейкоцитов.
Таким образом, для предотвращения и лечения лейкопении важно учитывать не только физические, но и психологические аспекты. Управление стрессом, психотерапия, занятия спортом и медитация могут оказать положительное влияние на общее состояние здоровья и способствовать нормализации уровня лейкоцитов. Важно также поддерживать здоровый образ жизни, включая сбалансированное питание и достаточный сон, что поможет укрепить иммунную систему и снизить риск развития лейкопении.