Пароксизмальная тахикардия — состояние, характеризующееся внезапными приступами учащенного сердечного ритма, что может привести к серьезным последствиям для здоровья. В статье рассмотрим основные препараты для лечения этого заболевания, их механизмы действия и эффективность. Понимание методов терапии пароксизмальной тахикардии важно для пациентов и врачей, так как своевременное лечение может улучшить качество жизни и предотвратить осложнения, связанные с нарушениями сердечного ритма.
Общие рекомендации
Когда острый период пароксизмальной тахикардии завершится, важно поддерживать здоровье своего организма. Следует строго следовать рекомендациям врача и придерживаться предписанной диеты.
Если у человека наблюдается избыточный вес, необходимо принять меры для его снижения. В рацион должны входить белковые продукты и источники сложных углеводов. Соблюдение диеты и прием медикаментов помогут предотвратить повторные эпизоды.
Образование: Диплом по специальности «Кардиология» был получен в ПМГМУ им. И. М. Сеченова в 2015 году. Здесь же прошла аспирантура, в результате которой был получен диплом «Кардиолог».
20 причин, почему стоит есть тыквенные семечки — самые полезные семена в мире — каждый день!
Семена льна — что они лечат и почему их так любят?
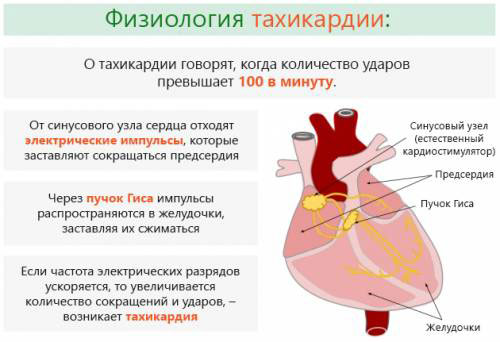
Синусовая тахикардия представляет собой учащенное сердцебиение. У здорового человека с нормальной температурой в положении лежа частота сердечных сокращений составляет около 60-80 ударов в минуту, а в положении стоя — примерно 100 ударов. Если количество ударов превышает эти значения, это уже считается тахикардией.
Аритмия — это нарушение последовательности сокращений сердечной мышцы. Сердце человека сокращается в определенном ритме, который формируется проводящей системой сердца. Эта система включает узлы, пучки нервной ткани и скопления нервных клеток.
Частота сердечных сокращений может варьироваться в зависимости от возраста. У новорожденных детей сердце бьется 125-140 раз в минуту, а к 5-7 годам этот показатель снижается до 90 ударов в минуту. У взрослых, не имеющих сердечно-сосудистых заболеваний и находящихся в состоянии покоя, частота сокращений также отличается.
Врачи отмечают, что лечение пароксизмальной тахикардии требует индивидуального подхода и тщательной диагностики. Основными препаратами, используемыми для купирования приступов, являются антиаритмические средства, такие как аденозин, бета-блокаторы и блокаторы кальциевых каналов. Эти медикаменты помогают нормализовать сердечный ритм и снизить частоту сердечных сокращений. Однако специалисты подчеркивают важность оценки состояния пациента и возможных противопоказаний перед началом терапии. В некоторых случаях может потребоваться комбинированное лечение или применение более инвазивных методов, таких как радиочастотная абляция. Врачи также акцентируют внимание на необходимости регулярного мониторинга состояния пациента для предотвращения рецидивов и оценки эффективности терапии.
https://youtube.com/watch?v=dU1iBvzhpw4
Медикаментозное лечение пароксизмальной тахикардии
Перед началом лечения пароксизмальной тахикардии необходимо выполнить ряд последовательных шагов.
- Анализируется характер протекания заболевания.
- Уточняется тип пароксизмальной тахикардии.
- Определяется продолжительность болезни.
- Исследуется наличие и характер осложнений.
Госпитализация пациента с пароксизмальной тахикардией осуществляется только в тех ситуациях, когда наблюдается ухудшение состояния сердечной недостаточности. Это часто происходит при осложненных формах узловой и суправентрикулярной пароксизмальной тахикардии. В случае выявления желудочковой пароксизмальной тахикардии госпитализация является обязательной. Также предусмотрена плановая госпитализация, которая применяется при частых приступах, то есть более двух раз в месяц. В таких случаях пациенты поступают на лечение в период между приступами.
| Класс препарата | Пример препарата | Механизм действия |
|---|---|---|
| Бета-адреноблокаторы | Метопролол | Замедляют частоту сердечных сокращений, уменьшают возбудимость миокарда |
| Блокаторы кальциевых каналов | Верапамил | Замедляют проведение импульсов через АВ-узел, снижают сократимость миокарда |
| Антиаритмические препараты класса I | Прокаинамид | Блокируют натриевые каналы, замедляют проведение импульсов в предсердиях и желудочках |
| Антиаритмические препараты класса III | Амиодарон | Блокируют калиевые каналы, удлиняют рефрактерный период |
| Сердечные гликозиды | Дигоксин | Увеличивают силу сокращений сердца, замедляют проведение через АВ-узел |
Купирование приступа пароксизмальной тахикардии
Оказание первой помощи осуществляется на этапе доврачебной помощи. Для экстренного вмешательства применяются следующие методы:
- Пациента усаживают и открывают окно или дверь для обеспечения притока свежего воздуха.
- В случае сердечных болей рекомендуется принять нитроглицерин.
- Выполняются вагусные пробы, которые включают натуживание, вызов рвоты, прикладывание холодного полотенца к лицу, а также пробы Ашнера, Вальсальвы и Чермака-Геринга.
Вагусные пробы способствуют активации блуждающего нерва, что, в свою очередь, замедляет сердечный ритм. Эти процедуры продолжаются до тех пор, пока ритм не нормализуется. Они могут быть полезны как для самих пациентов, так и для их близких, хотя и не всегда дают гарантированный результат.
В сложных ситуациях бригада скорой помощи может провести электрическую кардиоверсию с использованием низких энергий в 50 и 75 Дж. Для снятия болевого синдрома может быть использован седуксен. Наличие реципрокной пароксизмальной тахикардии служит показанием для проведения чреспищеводной стимуляции сердца.
Медикаментозное купирование пароксизма осуществляется с учетом типа аритмии. При нарушениях ритма с узкожелудочковыми комплексами внутривенно вводят прокаинамид и аденозин фосфат. Также могут быть использованы таблетки верапамил и атенолол. Желудочковые и суправентрикулярные пароксизмы эффективно устраняются с помощью амиодарона и прокаинамида.
Долговременное лечение пароксизмальной тахикардии
Применение противорецидивной терапии включает в себя использование сердечных гликозидов и антиаритмических препаратов.
- Сердечные гликозиды, такие как целанид и дигоксин, должны назначаться исключительно врачом, так как они могут привести к остановке сердца.
- Антиаритмические препараты, включая этацизин, кордарон и верапамил, могут вызывать различные побочные эффекты, поэтому их назначают при наличии гемодинамических нарушений, возникающих на фоне пароксизмов.
При наджелудочковой (суправентрикулярной) пароксизмальной тахикардии применяются различные антиаритмические средства, среди которых верапамил и АТФ являются наиболее эффективными, так как они восстанавливают синусовый ритм у большинства пациентов. В лечении этой формы пароксизмальной тахикардии также используется новокаинамид, который положительно влияет на 50% пациентов, и кордарон, который оказывается эффективным в 80% случаев.
Если у пациента имеется предрасположенность к мерцательной аритмии, это является основанием для назначения бета-блокаторов. Их применение может помочь снизить дозировку антиаритмических препаратов.
Желудочковая пароксизмальная тахикардия в первую очередь лечится лидокаином, после чего назначаются новокаинамид и кордарон. В некоторых ситуациях может быть сложно точно определить местоположение эктопического очага, в таких случаях после лидокаина назначается АТФ, а затем новокаинамид с кордароном.
Хирургическое лечение пароксизмальной тахикардии
Хирургическое вмешательство рассматривается в тех случаях, когда медикаментозная терапия оказывается неэффективной. Сначала пациента подвергают тщательному обследованию, после чего ему предлагается один из методов хирургического лечения пароксизмальной тахикардии:
-
Уничтожение проводящих путей и очагов, связанных с гетеротропным автоматизмом. Для выполнения таких процедур применяются различные технологии: криогенные, лазерные, химические, электрические и механические. Доступ к сердцу осуществляется через лечебные и диагностические катетеры. Первый катетер помогает выявить патологический очаг, а второй — осуществить его разрушение.
-
На сегодняшний день наиболее распространенным методом деструкции является радиочастотная абляция. Этот способ позволяет прижигать патологические участки, что значительно увеличивает шансы на полное выздоровление от пароксизмальной тахикардии.
-
Имплантация кардиостимулятора. Искусственное сердце может быть двух типов — кардиовертер-дефибриллятор и электрокардиостимулятор. Эти устройства минимизируют риск возникновения приступов. Классическая операция проводится на открытом сердце, если по каким-либо причинам невозможно выполнить малоинвазивное вмешательство. Главная цель такой операции — удалить проблемные участки проводящей системы.
Показания для проведения хирургического вмешательства:
- Использование этих устройств значительно снижает вероятность возникновения приступов.
- Появление желудочковой фибрилляции, даже в единичных случаях.
- Устойчивые приступы пароксизмов, которые не поддаются медикаментозному лечению.
- Наличие органических поражений сердца, таких как клапанные пороки и аномалии строения органа.
- Явное невосприятие антиаритмических препаратов или наличие противопоказаний к их применению.
- Развитие пароксизмов у детей и подростков, что существенно нарушает нормальный рост и развитие организма.
Лечение пароксизмальной тахикардии народными средствами
Фитотерапия широко применяется в профилактике рецидивов пароксизмальной тахикардии. Для этого используются настои, отвары и настойки из растений, способствующих нормализации сердечной деятельности.
- Для снятия стресса и нервного напряжения подходят различные травяные сборы. Один из них включает пустырник, валериану, тысячелистник и анис. Другой состав состоит из ромашки, тмина, фенхеля, валерианы и мяты. Рекомендуется принимать такие настои перед сном.
- Мелисса используется как в составе сборов, так и в качестве самостоятельного народного средства для борьбы с пароксизмами. Травяной чай из мелиссы следует пить небольшими порциями в течение дня.
- Пароксизмальная тахикардия часто возникает на фоне гипертензии. В таких случаях к седативным растениям добавляют компоненты, способствующие снижению артериального давления. В результате получаются сборы из мелиссы, календулы, перечной мяты, руты душистой и сушеницы топяной.
- Отвары из боярышника оказывают положительное влияние на сердечно-сосудистую систему. Эта полезная ягода в сочетании с цикорием, календулой и любистком входит в состав укрепляющих травяных сборов.
Лечение пароксизмальной тахикардии у детей
У детей в 95% случаев с нарушениями ритма сердца диагностируется пароксизмальная тахикардия (ПТ). В подростковом возрасте это заболевание может привести к аритмогенному коллапсу, поэтому крайне важно своевременно оказать помощь при появлении пароксизмальной тахикардии.
Методы лечения пароксизмальной тахикардии у детей включают следующие подходы:
- Проведение вагусных маневров.
- Влияние на центральную нервную систему с помощью соответствующих медикаментов.
- Применение антиаритмических препаратов в дозировке, соответствующей возрасту.
Для восстановления нормальных взаимоотношений между корой и подкоркой назначаются карбамазепин, фенибут, а также настойки растений, таких как пион, боярышник и валериана. Также рекомендуется использование препаратов, содержащих магний и калий.
Антиаритмические средства применяются в случае неэффективности вагусных маневров и психотропных медикаментов. В возрастной дозировке используется трифосаденин. При узком желудочковом комплексе, выявляемом на ЭКГ, назначается верапамил, который противопоказан при блокаде атриовентрикулярного узла. Если после верапамила наблюдается суправентрикулярная тахикардия, вводится дигоксин.
Бета-адреноблокаторы для лечения пароксизмальной тахикардии у детей назначаются довольно редко. Вместо этого часто применяются иглотерапия, лечебная физкультура, психотерапия и вегетотропные препараты.
Лечение пароксизмальной тахикардии при беременности
Возникновение рефлекторной или компенсаторной пароксизмальной тахикардии не является основанием для назначения антиаритмических средств. Эти препараты применяются только в случае явной угрозы здоровью женщины. В таких ситуациях лучше следовать общим рекомендациям, что позволит избавиться от аритмии.
Если у женщины имеется органическая патология сердца, используются группы медикаментов, способствующих укреплению сердечно-сосудистой системы.
- Успокаивающие препараты — магне В6, этазицин, ново-пасит.
- Средства, снижающие частоту сердечных сокращений — пропранолол, флеканил, верапамил.
- Лекарства, применяемые при желудочковой тахикардии — валидол в домашних условиях, новокаинамид и хинидин в стационаре.
Лечение должно проводиться под контролем кардиолога и с использованием ЭКГ. Самостоятельное применение указанных препаратов строго запрещено, так как это может угрожать жизни как матери, так и ребенка.
В большинстве случаев прогноз при пароксизмальной тахикардии является благоприятным. Своевременное лечение позволяет быстро остановить приступ, а использование соответствующих препаратов помогает предотвратить рецидивы заболевания. Также важно следовать общим рекомендациям, которые в легких случаях могут позволить обойтись без противоаритмических средств.
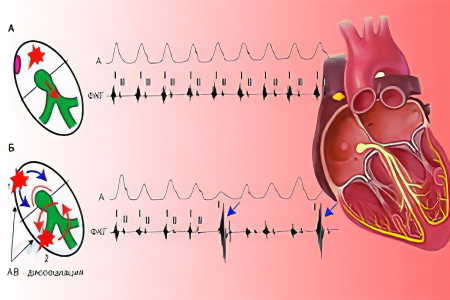
Пароксизмальная тахикардия представляет собой нарушение, при котором частота сердечных сокращений увеличивается до 140-250 ударов в минуту. У пациента наблюдаются три последовательных узких комплекса QRS (менее 100 мсек), возникающих из верхних отделов проводящей системы миокарда. Это состояние развивается из-за повышения автоматизма клеток проводящей системы сердца. К таким системам относятся эктопические центры II и III порядка. Волна возбуждения совершает повторный круг, что приводит к аритмии по механизму re-entry, при котором отсутствует диастолический интервал между многократными возбуждениями тканей.
Пароксизмальная тахикардия требует неотложной медицинской помощи. Важно сосредоточить усилия на купировании приступа. После этого пациенту необходимо будет получать лечение на протяжении всей жизни. Если медицинская помощь не будет оказана вовремя, это может привести к летальному исходу или инвалидности с серьезными последствиями. Поэтому каждый человек должен знать основные симптомы пароксизмальной тахикардии и своевременно обращаться за медицинской помощью.
https://youtube.com/watch?v=Y1uV0Xo71BY
Причины пароксизмальной тахикардии
Пароксизмальная тахикардия может возникать как у молодых людей, так и у пожилых. Однако у пациентов старшего возраста это нарушение встречается значительно чаще. Основной причиной развития данной патологии являются органические изменения в сердечной мышце, тогда как у молодежи заболевание чаще носит функциональный характер.
Наджелудочковая пароксизмальная тахикардия, как правило, связана с повышенной активностью симпатической нервной системы, при этом в самом сердце не наблюдается структурных изменений.
Желудочковая пароксизмальная тахикардия возникает в результате органических повреждений сердца.
Среди факторов, способствующих развитию заболевания, можно выделить:
- Эмоциональные потрясения. При стрессе в кровь выделяется большое количество адреналина и норадреналина, что приводит к усилению сердечных сокращений и повышению чувствительности проводящей системы сердца, что может стать причиной приступа.
- Чрезмерные физические нагрузки.
- Быстрая ходьба.
Стресс часто становится основной причиной пароксизмальной тахикардии у людей, перенесших травмы или страдающих вегетативно-сосудистой дистонией. Исследования показывают, что у 30% пациентов с ВСД наблюдаются пароксизмальные приступы, которые имеют функциональный характер.
Если сердце не имеет повреждений, способствующих пароксизмальной тахикардии, но приступ все же возникает, причины могут заключаться в патологиях других органов, таких как желудок, кишечник, желчевыводящие пути, почки или диафрагма. В этом случае тахикардия будет носить рефлекторный характер.
Наиболее часто пароксизмальная тахикардия диагностируется у мужчин с воспалением сердечной мышцы или перенесшим инфаркт миокарда.
Заболевания, повышающие риск развития приступа:
- Инфаркт миокарда. Пароксизмальная тахикардия возникает у каждого пятого пациента.
- Реже к патологиям, способным вызвать тахикардию, относятся тиреотоксикоз, аллергические реакции, операции на сердце и установка катетера.
Важно отметить, что некоторые медикаменты могут способствовать развитию пароксизмальной тахикардии. В этом контексте опасны сердечные гликозиды и антиаритмические препараты, такие как новокаинамид. Эти лекарства часто назначаются пациентам с сердечными заболеваниями, поэтому дозировку должен определять врач индивидуально.
У детей и подростков иногда наблюдается идиопатическая пароксизмальная тахикардия, причина которой остается неясной. Специалисты связывают такие приступы с эмоциональными факторами и повышенной симпатоадреналовой активностью в этом возрасте.
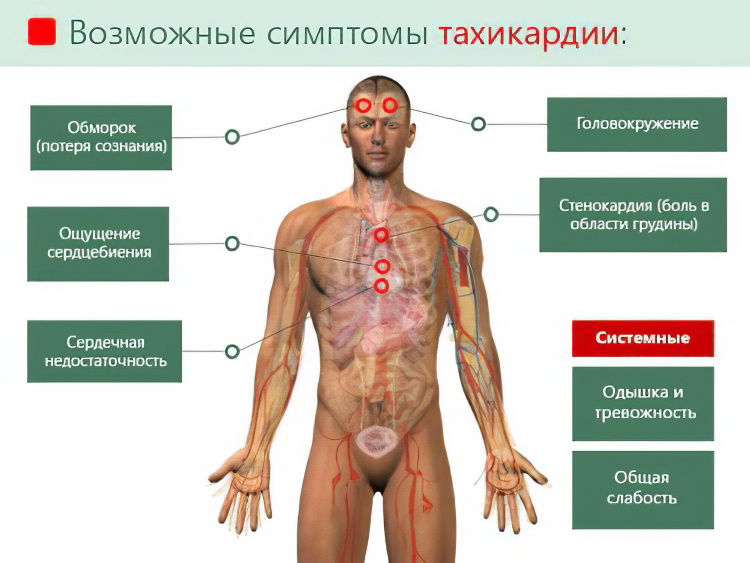
Симптомы пароксизмальной тахикардии
Пароксизмальная тахикардия характеризуется следующими симптомами:
Резкое увеличение частоты сердечных сокращений. Темп сердцебиения может быстро возрасти до 140 ударов в минуту, а затем внезапно прекратиться.
Боль в области сердца.
Усиление чувства слабости. В некоторых случаях пациент может потерять сознание.
Также может наблюдаться ухудшение речи, а с одной стороны тела мышцы могут утратить свою нормальную функцию (гемипарез). Эти неврологические симптомы при пароксизмальной тахикардии встречаются довольно редко.
После прекращения приступа тахикардии у пациента выделяется значительное количество прозрачной мочи.
Приступ пароксизмальной тахикардии начинается внезапно и так же неожиданно заканчивается. Его продолжительность может варьироваться от нескольких секунд до нескольких дней.
Симптомы при осложнении заболевания
При длительном приступе пациенты часто теряют сознание, и у них наблюдается резкое снижение артериального давления. Особенно опасно, если частота сердечных сокращений превышает 180 ударов в минуту, так как это может привести к развитию мерцательной аритмии.
У человека может развиться отек легких, кардиогенный шок, стенокардия, а также инфаркт миокарда.
Люди, страдающие пароксизмальной тахикардией и имеющие сопутствующие сердечные заболевания, нуждаются в срочной медицинской помощи. В таких случаях сердечный приступ обычно протекает с осложнениями и может привести к мгновенной смерти.
Первая помощь при приступе пароксизмальной тахикардии
Существуют вагусные техники, которые включают в себя определенные действия, способствующие облегчению приступа тахикардии.
К ним относятся:
Проба Вальсавы. Для выполнения этой техники необходимо закрыть рот и нос ладонями, ограничив поступление воздуха. В это время следует попытаться резко выдохнуть. Натуживание с задержкой дыхания должно продолжаться около 30 секунд. В некоторых случаях глубокое дыхание также может помочь.
Проба Ашнера. В этом случае нужно аккуратно надавить на глаза кончиками пальцев. Это нажатие следует удерживать в течение 5 секунд.
Снизить частоту сердечных сокращений и сузить сосуды можно, погрузив лицо в холодную воду.
Можно попробовать вызвать рвоту, надавливая на корень языка.
Также можно присесть на корточки.
Проба Геринга-Чермака. Эта техника заключается в оказании давления на сонную артерию.
Все перечисленные методы могут помочь облегчить состояние, однако они не заменяют профессиональную медицинскую помощь. Даже если приступ удалось остановить, необходимо вызвать медицинскую бригаду, так как пароксизмальная тахикардия может повториться уже через несколько часов.
Лечение пароксизмальной тахикардии
Лечение пароксизмальной тахикардии включает использование медикаментов из различных фармакологических категорий.
Антиаритмические препараты
АТФ (аденозинтрифосфат натрия). АТФ способствует расслаблению гладкой мускулатуры, улучшает проводимость нервных сигналов в вегетативных узлах и восстанавливает передачу импульсов от блуждающего нерва к сердечной мышце. В то же время происходит угнетение волокон Пуркинье и синусно-предсердного узла. Применение данного препарата противопоказано при остром инфаркте миокарда.
Новокаинамид(150 рублей). Новокаинамид представлен в виде раствора, который используется для внутримышечных инъекций или вводится внутривенно. Способ применения определяется врачом в зависимости от тяжести приступа. Дозировка для внутримышечного введения рассчитывается на основе массы тела пациента: на каждый килограмм веса назначают 50 мг раствора. При внутривенном введении препарат используется в дозе 100 мг. Если требуется капельное введение, пациенту необходимо ввести 500 мг препарата. Суточная доза назначается индивидуально для каждого пациента.
Изоптин(500 рублей). Для лечения острой пароксизмальной тахикардии пациенту обычно назначают 240-360 мг препарата. После успешного купирования приступа больного переводят на пероральный прием. Рекомендуется принимать его утром в дозе 240 мг, которая в некоторых случаях может быть удвоена. Такая корректировка необходима при тяжелом течении заболевания, когда пациенту назначают 240 мг утром и 240 мг вечером. Продолжительность курса лечения определяется врачом.
Антиаритмические препараты чаще всего применяются для быстрого устранения приступов пароксизмальной тахикардии и предотвращения развития таких серьезных состояний, как инфаркт миокарда и стенокардия.
Сердечные гликозиды
Строфантин(500 рублей). Это мощное лекарственное средство, которое вводится внутривенно. Его использование возможно только в стационарных условиях, так как требуется постоянное наблюдение за состоянием пациента. Дозировка и частота введения определяются врачом в зависимости от индивидуальных особенностей заболевания. Раствор вводится в течение 7 минут. Если сделать это быстрее, у пациента может возникнуть шок. В случае, если невозможно сразу провести внутривенную инъекцию, сначала вводят Новокаин в объеме 5 мл, а затем переходят к введению Строфантина, который предварительно разбавляют с обезболивающим средством.
Коргликон(200 рублей). Коргликон – это препарат для внутривенного введения. Обычно его назначают в дозировке 10-20 мл в сутки (раствор 20-40%). Если концентрация раствора выше, то вводят только одну дозу препарата. Продолжительность курса лечения определяется врачом. Препарат применяется исключительно в условиях стационара.
Дигоксин(50 рублей). На начальном этапе лечения пациенту назначают 2-4 таблетки этого препарата. Затем ему дают по 1 таблетке каждые 6 часов. Лечение продолжается до достижения желаемого терапевтического эффекта. После этого пациента переводят на поддерживающие дозы.
Гликозиды применяются для снижения риска повторного возникновения пароксизмальной тахикардии. Дозировка назначается индивидуально врачом. Препараты вводятся под контролем электрокардиограммы (ЭКГ).
Бета-адреноблокаторы
Метопролол(20-100 рублей). Этот медикамент помогает нормализовать сердечный ритм и артериальное давление. Обычно пациентам назначают по 100 мг Метопролола, который следует принимать утром. При необходимости дозу можно разделить на два приема. Если ожидаемый терапевтический эффект не наблюдается, дозировку можно увеличить вдвое. Метопролол также может вводиться внутривенно в дозе 5 мг. Конкретные рекомендации по лечению предоставляет врач.
Анаприлин(20-100 рублей). Начальная доза этого препарата составляет 0,02 г трижды в день. Если пациент хорошо переносит лечение, дозу можно увеличить до 120 мг (максимально 240 мг), принимая ее 2-3 раза в день. Увеличение дозы выше указанных значений не рекомендуется, так как это может привести к брадикардии и другим нежелательным эффектам.
Беталок(500 рублей). Этот препарат способствует нормализации артериального давления и частоты сердечных сокращений. Рекомендуемая доза составляет 0,1-0,2 г, которую принимают 1-2 раза в день. Беталок можно использовать в рамках комплексной терапии, так как он хорошо переносится пациентами. Рекомендуется принимать его утром, перед едой.
Бета-адреноблокаторы могут применяться для амбулаторного лечения пациентов, при этом предпочтительно использовать таблетки.
iserdce
Лечение пароксизмальной тахикардии включает в себя не только основное лечение, направленное на устранение причин, вызвавших данное состояние, но и меры по предотвращению приступов. Эти приступы возникают внезапно, при этом частота сердечных сокращений может резко превышать 250 ударов в минуту, однако сердечный ритм остается стабильным. Это является одним из ключевых признаков пароксизмальной аритмии.
Методы лечения пароксизмальной тахикардии
Лечение пароксизмальной тахикардии является важной задачей, так как это состояние существенно снижает качество жизни пациента. Поскольку множество факторов могут спровоцировать приступ, врач обязательно назначает определенные методы и медикаменты, которые помогут быстро устранить симптомы. Это могут быть не только серьезные препараты, но и так называемые вагусные пробы, включающие в себя массаж определенных зон на шее, умывание холодной водой и другие процедуры. На ранних стадиях такие меры могут нормализовать сердечный ритм.
Следует отметить, что пароксизмальная тахикардия относится к наиболее серьезным формам данного заболевания, поэтому ее лечение должно быть комплексным.
На первом этапе важно определить причину, вызвавшую нарушение работы сердца и увеличение частоты сердечных сокращений. Именно от этого зависит, насколько серьезной будет необходимая терапия. Например, если причиной является длительный стресс, то достаточно будет применения успокаивающих средств и изменения обстановки, чтобы вернуть пароксизм в норму. В случаях, когда аритмия вызвана органическими изменениями в сердечной мышце, потребуется более серьезный подход к лечению. Устранение симптомов в таких ситуациях недостаточно; необходимо также устранить первопричину и предотвратить дальнейшее развитие подобных проблем.
Виды лекарственных средств
Сердечные гликозиды, применяемые для терапии пароксизмальной тахикардии, в форме таблеток подходят для легких случаев, в то время как более серьезные формы требуют внутривенного введения для быстрого эффекта. Эти препараты наиболее эффективно действуют на пароксизмы, имеющие наджелудочковую природу. Их использование нецелесообразно при желудочковых аритмиях, так как они не оказывают значительного влияния на электрофизиологические параметры.
Важно! Выбор противоаритмического средства должен осуществляться только врачом. Самостоятельный подбор и прием по совету недопустимы!
Сердечные гликозиды могут быть использованы в исключительных случаях при наличии сопутствующей сердечной недостаточности, так как это может угрожать жизни пациента. В моменты приступов с высокой частотой сердечных сокращений наилучший эффект демонстрируют:
- строфанин;
- дигоксин;
- цедиланид;
- изоланид;
- лантозид C.
Повторные инъекции этих препаратов допустимы, если в течение 1-3 часов не наблюдается улучшения состояния. Однако в большинстве случаев эффект проявляется уже через 5 минут после введения.
Новокаинамид является одним из лучших заменителей сердечных гликозидов. Он подходит практически для всех типов пароксизмальной тахикардии, особенно заметно его действие при желудочковой форме. Препарат принимается в дозировке до 1 г каждые 2 часа до прекращения приступа, также возможны инъекции, как внутривенные, так и внутримышечные. Для этого используются ампулы с 10% раствором. Дозировку назначает врач, учитывая все факторы и особенности аритмии пациента.
Обратите внимание! Применение новокаинамида должно быть согласовано с врачом, так как в некоторых случаях он может быть противопоказан из-за риска развития гемодинамических нарушений и коллаптоидного состояния.
Аймалин и группа препаратов, к которым он относится (гилуритал, аритмал, тахмалин), также оказывают положительное воздействие на данный вид тахикардии. Эффективность этих средств составляет 85% случаев, когда наблюдается улучшение состояния и снятие симптомов пароксизмальной аритмии.
Аймалин назначается при непереносимости других медикаментов, особенно хорошо он подходит для тяжелобольных, так как может действовать даже при сниженной функции миокарда и малом гипотензивном эффекте.
Если пароксизмальная тахикардия не представляет серьезной угрозы, спектр средств для нормализации пульса значительно расширяется. В частности, можно использовать:
- Верапамил или группу бета-адреноблокаторов при низкой эффективности первого.
- Амиодарон, который действует как альфа- и бета-адреноблокатор.
- Лидокаин. При эктопических очагах пароксизма он может быть даже более эффективным, чем новокаинамид. Преимуществом этого препарата является то, что он не снижает сердечного выброса и может применяться при тяжелых органических патологиях, так как не понижает артериальное давление. Он также предотвращает фибрилляцию желудочков.
- Адрено-миметические препараты, среди которых наиболее известны мезатон и гидротартрат норадреналина.
- Хлорид калия положительно влияет на состояние даже при единоразовом применении. Обычно полное восстановление сердечного ритма происходит уже через несколько часов.
Важно! Хинидин, ранее использовавшийся для лечения данной патологии, не следует применять без консультации врача, так как в определенных дозах он может стать ядом и вызвать сердечную недостаточность.
Электрокардиостимуляция
Лечение данной патологии может осуществляться с помощью электростимуляции сердечной мышцы. Этот метод применяется в тех ситуациях, когда приступы становятся частыми, приводят к серьезным нарушениям в работе сердца, а также когда другие способы лечения оказываются неэффективными.
В зависимости от того, какая часть сердечной мышцы требует электростимуляции, зонд-катетер вводится либо в предсердие, либо в желудочек. В процессе процедуры устанавливается частота импульсов, которая не должна превышать норму сокращений сердца более чем на 5-10%. Как только пароксизм будет купирован, частота сердечных сокращений постепенно снижается до нормального уровня.
Стимулятор отключается, когда частота сердцебиения достигает оптимальных значений.
Профилактика пароксизмальной тахикардии довольно разнообразна и зависит от ее причин. Например, при экстракардиальных факторах рекомендуется избегать чрезмерных физических нагрузок и организовать режим дня. Необходимо исключить из рациона все продукты, способные вызвать резкое увеличение сердцебиения, а также те, которые перегружают организм ненужными добавками (например, фаст-фуд). Также важно избегать стрессовых ситуаций, а в случае длительных эмоциональных потрясений стоит рассмотреть возможность приема успокаивающих средств.
https://youtube.com/watch?v=PzNFmrhKYzI
Профилактика пароксизмальной тахикардии
Профилактика пароксизмальной тахикардии является важным аспектом лечения данного состояния, так как позволяет снизить частоту и тяжесть приступов, а также улучшить качество жизни пациентов. Основные подходы к профилактике включают как медикаментозные, так и немедикаментозные методы.
Медикаментозная профилактика пароксизмальной тахикардии может включать использование различных классов антиаритмических препаратов. К ним относятся:
- Бета-адреноблокаторы: Эти препараты помогают снизить частоту сердечных сокращений и уменьшают возбудимость миокарда. Примеры включают метопролол, атенолол и бисопролол. Они особенно эффективны при тахикардии, связанной с повышенной симпатической активностью.
- Кальциевые антагонисты: Дилтиазем и верапамил могут использоваться для контроля сердечного ритма, особенно при пароксизмальной тахикардии, вызванной предсердными аритмиями.
- Антиаритмические препараты: Препараты класса I (например, флекаинид, пропафенон) и класса III (например, амиодарон, соталол) могут быть назначены для предотвращения повторных эпизодов тахикардии. Эти препараты действуют на электрическую активность сердца, стабилизируя его ритм.
Немедикаментозные методы профилактики также играют важную роль. К ним относятся:
- Изменение образа жизни: Устранение факторов риска, таких как курение, избыточное потребление алкоголя и кофеина, может существенно снизить вероятность возникновения пароксизмальной тахикардии.
- Физическая активность: Регулярные физические нагрузки способствуют улучшению сердечно-сосудистой функции и могут помочь в профилактике аритмий.
- Стресс-менеджмент: Психологические факторы, такие как стресс и тревога, могут провоцировать приступы тахикардии. Методы релаксации, медитация и йога могут быть полезны для снижения уровня стресса.
- Контроль сопутствующих заболеваний: Лечение гипертонии, диабета и других заболеваний, способствующих развитию тахикардии, также является важным аспектом профилактики.
Важно отметить, что выбор метода профилактики должен осуществляться индивидуально для каждого пациента с учетом его состояния, наличия сопутствующих заболеваний и переносимости препаратов. Регулярные консультации с кардиологом помогут оптимизировать лечение и снизить риск возникновения пароксизмальной тахикардии.
Мониторинг и контроль состояния пациента
Мониторинг и контроль состояния пациента с пароксизмальной тахикардией являются важными аспектами лечения, так как они позволяют своевременно выявлять изменения в состоянии здоровья и корректировать терапию. Основные цели мониторинга включают оценку частоты сердечных сокращений, артериального давления, а также общего состояния пациента.
Первым шагом в мониторинге является регулярное измерение пульса и артериального давления. Это можно делать как в стационарных условиях, так и в амбулаторной практике. При пароксизмальной тахикардии частота сердечных сокращений может значительно увеличиваться, что требует постоянного контроля. Важно также следить за изменениями в артериальном давлении, так как тахикардия может приводить к его колебаниям.
Кроме того, необходимо проводить электрокардиографическое (ЭКГ) исследование для оценки ритма сердца и выявления возможных нарушений. ЭКГ позволяет не только подтвердить диагноз пароксизмальной тахикардии, но и определить ее тип (например, наджелудочковая или желудочковая тахикардия), что имеет значение для выбора дальнейшей терапии.
В некоторых случаях может потребоваться мониторинг с помощью холтеровского мониторинга, который позволяет регистрировать ЭКГ в течение 24-48 часов. Это особенно полезно для выявления эпизодов тахикардии, которые могут не проявляться в момент обследования. Холтеровский мониторинг также помогает оценить связь между физической активностью, стрессом и возникновением пароксизмов.
Важно также учитывать субъективные ощущения пациента. Пациенты могут сообщать о таких симптомах, как головокружение, одышка, боль в груди или обмороки, которые могут указывать на ухудшение состояния. Эти данные необходимо фиксировать и анализировать в контексте общего клинического состояния.
Контроль состояния пациента также включает оценку эффективности назначенной терапии. При использовании антиаритмических препаратов необходимо следить за возможными побочными эффектами и корректировать дозировку в зависимости от реакции организма. Регулярные лабораторные исследования, такие как анализы крови на электролиты, могут помочь в оценке состояния пациента и предотвращении осложнений.
Наконец, важно обеспечить пациенту доступ к информации о его состоянии и методах самоконтроля. Обучение пациента основам мониторинга своего состояния, таким как измерение пульса и артериального давления, может повысить его вовлеченность в процесс лечения и улучшить результаты терапии.
Обсуждение с пациентом возможных побочных эффектов лечения
При назначении лечения пароксизмальной тахикардии важно обсудить с пациентом возможные побочные эффекты, которые могут возникнуть в результате применения различных медикаментов. Это необходимо для того, чтобы пациент был осведомлён о рисках и мог принимать обоснованные решения о своём лечении.
Существует несколько классов препаратов, используемых для лечения пароксизмальной тахикардии, и каждый из них имеет свои особенности побочных эффектов. Например, антиаритмические препараты, такие как бета-блокаторы, могут вызывать усталость, головокружение, замедление сердечного ритма и в некоторых случаях — депрессию. Важно объяснить пациенту, что эти эффекты могут быть временными и исчезнуть по мере адаптации организма к препарату.
Другие антиаритмические средства, такие как блокаторы кальциевых каналов, могут вызывать побочные эффекты, включая отёки, головные боли и запоры. Пациентам следует сообщить о любых необычных симптомах, чтобы врач мог скорректировать лечение при необходимости.
Кроме того, препараты, такие как дигоксин, могут вызывать токсические эффекты, особенно при превышении терапевтической дозы. Симптомы дигоксиновой токсичности включают тошноту, рвоту, изменения в зрении и аритмии. Обсуждение этих рисков с пациентом поможет ему быть более внимательным к своему состоянию и своевременно обращаться за медицинской помощью.
Важно также упомянуть о взаимодействии лекарств. Некоторые препараты могут усиливать или ослаблять действие других, что может привести к нежелательным последствиям. Пациент должен быть проинформирован о необходимости сообщать врачу обо всех принимаемых им лекарствах, включая безрецептурные препараты и добавки.
Не менее важным аспектом является обсуждение возможных аллергических реакций на препараты. Пациенты должны быть осведомлены о симптомах аллергии, таких как сыпь, зуд, отёк и затруднённое дыхание, и знать, что в случае их появления необходимо немедленно обратиться за медицинской помощью.
В заключение, обсуждение побочных эффектов лечения пароксизмальной тахикардии с пациентом является важной частью процесса принятия решений о лечении. Это не только помогает установить доверительные отношения между врачом и пациентом, но и способствует более эффективному и безопасному лечению. Пациенты, осведомлённые о возможных рисках, могут более активно участвовать в своём лечении и лучше справляться с возникающими проблемами.