Внутреннее кровотечение желудка — серьезное состояние, требующее немедленного лечения. Оно может возникнуть из-за язв, травм или заболеваний, и последствия могут быть от незначительных до угрожающих жизни. В статье рассмотрим основные причины, симптомы и методы остановки внутреннего кровотечения, а также важность своевременной медицинской помощи. Эти знания помогут читателям лучше ориентироваться в ситуации и предпринять необходимые шаги для сохранения здоровья.
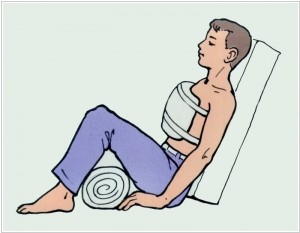
Оказание первой помощи человеку при подозрении на внутреннее кровотечение
Каждому важно понимать, какие шаги предпринимать при внутреннем кровотечении. Правильные действия по оказанию первой помощи в такой ситуации могут спасти жизнь пострадавшему и существенно сократить объем потерянной крови.
Врачи подчеркивают, что остановка внутреннего кровотечения желудка требует немедленного медицинского вмешательства. Первым шагом является диагностика, которая может включать эндоскопию для выявления источника кровотечения. Важно также оценить общее состояние пациента, чтобы определить необходимость в переливании крови или других мерах. В некоторых случаях может потребоваться хирургическое вмешательство для устранения поврежденных сосудов или язв. Врачи рекомендуют избегать самолечения и немедленно обращаться за помощью при появлении симптомов, таких как рвота с кровью или черный стул. Своевременное обращение к специалистам значительно повышает шансы на успешное лечение и восстановление.

До этого момента нужно выполнить следующие действия:
- При серьезных травмах грудной клетки пострадавшего следует разместить в полусидячем положении, под ноги подложив небольшой валик.
- Если наблюдается кровотечение в брюшную полость, больного укладывают на ровную и твердую поверхность без каких-либо подъемов. В случае рвоты его необходимо перевернуть на бок.
- Полезно приложить холодный компресс к предполагаемому месту кровотечения. Это может замедлить патологический процесс и снизить болевые ощущения.
- В помещении, где находится пострадавший, следует обеспечить приток свежего воздуха. Шея и грудная клетка должны быть освобождены от сдавливающей одежды.
- Не следует делать очистительные клизмы или давать слабительные препараты.
- Не рекомендуется прикладывать теплую грелку к поврежденной области.
- Не стоит массировать болезненную зону.
- Не следует вводить медикаменты, влияющие на работу сердца.
- Не рекомендуется давать пищу или питье. Если пострадавший испытывает сильную жажду, ему можно предложить полоскать рот холодной водой.
| Признак | Описание | Действия |
|---|---|---|
| Рвота с кровью (гематемезис) | Рвотные массы ярко-красного цвета или цвета «кофейной гущи». | Немедленно вызвать скорую помощь (103/112). Уложить человека на бок, чтобы предотвратить аспирацию рвотных масс. Не давать пить или есть. |
| Черный, дегтеобразный стул (мелена) | Стул очень темного, почти черного цвета, липкий, с характерным запахом. | Немедленно вызвать скорую помощь (103/112). Не давать слабительные или другие препараты, которые могут повлиять на стул. |
| Бледность кожных покровов и слизистых | Кожа и слизистые оболочки (например, под веками) становятся заметно бледными. | Уложить человека, приподняв ноги. Укрыть, чтобы предотвратить переохлаждение. |
| Слабость, головокружение, обморок | Ощущение сильной усталости, помутнение сознания, потеря сознания. | Уложить человека на спину, приподняв ноги. Обеспечить приток свежего воздуха. Расстегнуть тесную одежду. |
| Учащенное сердцебиение (тахикардия) | Пульс становится частым и слабым. | Проверить пульс. Сообщить о частоте пульса медицинским работникам. |
| Снижение артериального давления (гипотензия) | Давление падает ниже нормы. | Если есть тонометр, измерить давление. Сообщить показания скорой помощи. |
| Боль в животе | Может быть острой, жгучей или тупой, локализованной или разлитой. | Не давать обезболивающие препараты, так как они могут смазать картину и затруднить диагностику. |
| Холодный пот | Кожа становится влажной и холодной на ощупь. | Укрыть человека, чтобы предотвратить переохлаждение. |
| Одышка | Затрудненное дыхание, ощущение нехватки воздуха. | Обеспечить приток свежего воздуха. |
Специализированная неотложная помощь при внутреннем кровотечении – все методы лечения внутренних кровотечений
По прибытии в медицинское учреждение врач, проводя необходимые диагностические процедуры, устанавливает уровень внутреннего кровотечения и принимает следующие меры:
1. Прекращение кровотечения
В случае небольших кровопотерь организм способен самостоятельно справиться с ситуацией благодаря активации своих защитных механизмов.

«Помочь» организму выполнить подобную функцию без хирургического вмешательства могут следующие лекарственные средства:
- Ингибиторы фибринолиза: апротинин, аминокапроновая кислота, тромбин и другие. При повреждении органов желудочно-кишечного тракта пострадавшему промывают желудок холодной водой, в которой растворяют указанные препараты и адреналин.
- Этамзилат. Способствует улучшению проницаемости сосудистой стенки и микроциркуляции.
- Искусственный аналог витамина К: менадиона натрия бисульфит.
Если внутреннее кровотечение сопровождается значительными кровопотерями, в процессе реанимации выполняются следующие действия:
- Тампонада бронха, которая включает плевральную пункцию. При наличии сильного кровотечения в плевральную полость выполняется разрез грудной клетки с последующим ушиванием раневой поверхности легкого. В случае повреждения сосуда хирург проводит его перевязку. Также обязательно назначается антибактериальная терапия.
- Экстренная лапаротомия при внутреннем кровотечении в брюшной полости. Во время этой процедуры хирург ушивает рану на внутреннем органе (печень, селезенка и т.д.).
- Трепанация черепа при наличии кровоизлияния в мозг.
- Остановка кровотечения в органах желудочно-кишечного тракта может осуществляться хирургическим путем, в ходе которого ушиваются трещины, или эндоскопически. В последнем случае назначается медикаментозная терапия с постоянным эндоскопическим контролем состояния ЖКТ.
- При маточных кровотечениях используются специальные препараты для остановки кровотечения. Если эффект отсутствует, проводится операция (гистероскопия). Послеродовые кровотечения и кровопотери после абортов требуют хирургического вмешательства.
2. Профилактика рефлекторной остановки сердца:
- Переливание донорской крови. Для этих целей используется кровь родственников с совпадающей группой и резус-фактором.
- Раствор глюкозы (5-процентный). Этот метод применяется, если не удается найти необходимую донорскую кровь.
При значительных кровопотерях данную процедуру проводят сразу по прибытии в медицинское учреждение. Только после этого врач может принять решение о необходимости операции.
3. Восстановление уровня циркулирующей жидкости
Эта манипуляция может проводиться до, во время и после хирургического вмешательства.
Количество и тип препаратов для инфузионной терапии определяет врач:
- Препараты с гемодинамическим эффектом. В их состав входят декстран: полиглюкин, реополиглюкин.
- Солевые растворы: рефортан.
- Гидрооксиэтилкрахмал: инфукол, рефортан.
- Препараты крови для устранения анемии: плазма, эритроцитарная масса. Также может использоваться альбумин, но он быстро выводится из организма.
- Разнообразные желатиновые растворы: желатиноль.
- Сахарные растворы: глюкоза.
Данная терапия проводится с регулярным контролем артериального давления, центрального венозного давления, измерением сердечного выброса и диуреза (каждый час).
Если вводимые препараты не обеспечивают нормализацию артериального давления, пациенту дополнительно вводят допамин/адреналин.
Терапия после остановки внутреннего кровотечения в стационаре – процесс восстановления и рекомендации пациентам
Время нахождения пациента в стационаре будет зависеть от объема кровопотери и сложности проведенной операции.
- Кислородная терапия и дыхательная гимнастика: начинаются на 2-3 сутки после хирургического вмешательства.
- Применение ректальных свечей с слабительным эффектом; установка газоотводной трубки; микроклизмы с раствором хлорида натрия после лапаротомии. Это способствует уменьшению метеоризма и облегчению болей при мочеиспускании.
- Введение глюкозы, хлорида калия и других растворов в первые 2-3 дня для пациентов, перенесших операции на органах ЖКТ с целью остановки внутреннего кровотечения. В первые 24 часа после операции указанные препараты полностью заменяют воду. На второй день разрешается пить негазированную воду по глотку каждые полчаса. На третий день, при нормальном восстановлении, вводится жидкая пища.
- Профилактика тромбоэмболических осложнений.
- Антибиотикотерапия. Инъекции витамина К способствуют улучшению свертываемости крови. Витамин С ускоряет заживление ран и восстановление тканей. Витамин В12 в сочетании с фолиевой кислотой регулирует процессы кроветворения.
- Повторное внутреннее кровотечение. Это явление чаще наблюдается у пациентов, перенесших операции на крупных сосудах.
- Непроходимость кишечника и диарея. Эти осложнения могут возникнуть после лапаротомии.
- Инфицирование внутренних органов брюшной полости. Устраняется с помощью антибиотиков, стимуляции перистальтики прозерином и специальной диеты.
- Регулярно контролировать температуру тела и артериальное давление.
- Соблюдать постельный режим.
- Избегать физических нагрузок в течение 5-6 месяцев.
- Проводить динамическое наблюдение за количеством выделяемой мочи.
- Немедленно сообщать врачу о любых изменениях в работе внутренних органов и о появлении болей в области операции.
- Соблюдать диету. Длительность и состав диеты будут зависеть от типа хирургического вмешательства. Например, после резекции желудка необходимо придерживаться строгой диеты не менее полугода. В течение этого времени не рекомендуется посещать санатории и профилактории.
Загрузка.
Желудочно-кишечное кровотечение – это выделение крови в полость желудка и кишечника, которое может проявляться как с калом, так и с рвотой. Это состояние не является самостоятельным заболеванием, а представляет собой осложнение более ста различных патологий.
Желудочно-кишечное кровотечение (ЖКК) – это серьезный симптом, который требует срочного выявления и устранения причины. Даже небольшое количество крови (в некоторых случаях кровь может быть незаметна без специальных исследований) может указывать на наличие небольшой, но быстро растущей и крайне злокачественной опухоли.
Важно отметить! ЖКК и внутреннее кровотечение – это разные состояния. В обоих случаях источником может быть желудок или различные отделы кишечника, но при ЖКК кровь попадает в полость кишечной трубки, тогда как при внутреннем кровотечении – в брюшную полость. ЖКК иногда можно лечить консервативно, в то время как внутреннее кровотечение (в результате травмы, тупой травмы и т.д.) требует оперативного вмешательства.
Что происходит при потере более 300 мл крови
Массированные кровотечения из желудочно-кишечного тракта приводят к следующим изменениям в организме:
- объем крови уменьшается, при этом диаметр сосудов остается прежним;
- давление крови на стенки сосудов снижается, что затрудняет артериям эффективное обеспечение кровотока – скорость циркуляции крови падает;
- замедление кровотока в центральных частях тела означает, что кровь движется медленно в капиллярах и мелких сосудах (микроциркуляторное русло), которые отвечают за доставку кислорода и питательных веществ к тканям, а также за выведение продуктов обмена;
- замедление кровотока в микроциркуляторном русле приводит к застою, так как в этих сосудах всегда наблюдается низкая скорость движения крови;
- при застое в микроциркуляторном русле происходит агрегация эритроцитов. Если начать лечение на этой стадии, помимо переливания крови и использования кровезаменителей, необходимо вводить солевые растворы и препараты, разжижающие кровь (например, гепарин). В противном случае сгустки, образовавшиеся в капиллярах, могут попасть в общий кровоток и закупорить более крупные артерии;
- обмен веществ между закупоренными склеенными клетками крови в капиллярах и тканями становится крайне затруднительным и может полностью прекратиться. Это состояние наблюдается практически во всех тканях. В первую очередь страдает микроциркуляция в коже и подкожной клетчатке, затем постепенно «отключаются» внутренние органы. Сердце и головной мозг могут долго функционировать в «экономном режиме», но если кровь теряется быстро или общий объем потери превышает 2,5 литра, они также могут «отключиться»;
- нарушение микроциркуляции в печени приводит к тому, что она теряет способность обезвреживать токсины из крови и плохо вырабатывает факторы свертывания. В результате кровь становится жидкой и не сворачивается, что представляет собой крайне опасное состояние. На этой стадии одного переливания крови недостаточно – необходимо вводить факторы свертывания, которые содержатся в плазме крови (ее можно заказать на станции переливания) и в специализированных препаратах.
Причины желудочно-кишечного состояния
Причины, приводящие к острым желудочно-кишечным кровотечениям, разнообразны, и их можно классифицировать по двум основным критериям. Первая классификация основывается на типе причин, в то время как вторая – на локализации в желудочно-кишечном тракте.
Таким образом, по типу причин, ЖКК может быть вызвано:
- Воспалительными, эрозивными и язвенными процессами в желудочно-кишечном тракте, которые приводят к повреждению сосудов, питающих определенные участки. Не все эти заболевания возникают из-за неправильного питания или инфекции Хеликобактер пилори. Эрозивно-язвенные поражения могут развиваться на фоне серьезных заболеваний (так называемые стресс-язвы). Они также могут быть вызваны ожогами, полученными от употребления крепких алкогольных напитков, кислот или щелочей, как случайно, так и намеренно. Часто эрозии и язвы появляются в результате приема обезболивающих средств и глюкокортикоидов.
- Опухолями желудочно-кишечного тракта, независимо от их злокачественности.
- Травмами и повреждениями желудочно-кишечного тракта.
- Заболеваниями, связанными с нарушением свертываемости крови.
- Повышением давления в сосудах желудочно-кишечного тракта, что чаще всего наблюдается при портальной гипертензии, вызванной циррозом, тромбообразованием в воротной вене или сдавлением ее извне.
Что касается локализации, выделяют кровотечения из верхних отделов (до конца 12-перстной кишки) и из нижних отделов (начиная с тонкого кишечника) желудочно-кишечного тракта. Верхние отделы страдают значительно чаще: на них приходится около 90% случаев ЖКК, в то время как на нижние – чуть более 10%.
Если рассмотреть частоту поражения отдельных органов, то кровотечения из желудка составляют каждое второе ЖКК, из 12-перстной кишки – каждое третье. Кровотечения из толстой и прямой кишки составляют каждое десятое, а из пищевода – каждое двадцатое. Тонкий кишечник у взрослых кровоточит редко – в 1% случаев.
Причины ЖКК из верхних отделов желудочно-кишечного тракта включают:
- эрозивный эзофагит, основной причиной которого является прием кислот или щелочей;
- эрозивные и геморрагические гастриты, в том числе возникающие при использовании обезболивающих средств;
- язвенная болезнь желудка или 12-перстной кишки;
- повышенное венозное давление в пищеводе (портальная гипертензия), развивающаяся при циррозе печени, тромбообразовании в печеночных или других венах, связанных с воротной веной, а также при сдавлении воротной вены на уровне сердца или в других местах из-за опухолей и рубцов;
- проникающие ранения грудной клетки или верхней части живота;
- синдром Мэллори-Вэйса;
- полипы желудка;
- травмы пищевода или желудка инородными предметами или медицинским оборудованием во время обследования;
- кровотечения из дивертикулов и опухолей пищевода, желудка или 12-перстной кишки;
- грыжа пищеводного отверстия диафрагмы;
- аорто-кишечные свищи;
- повреждения желчных путей (чаще всего во время операций), при которых кровь смешивается с желчью и попадает в 12-перстную кишку.
Причины желудочно-кишечного кровотечения из нижних отделов включают:
- тупые травмы живота;
- ранения живота;
- опухоли;
- тромбоз мезентериальных сосудов;
- глистные инвазии;
- повышенное венозное давление в прямой кишке, вызванное портальной гипертензией, имеющей те же причины, что и в случае с пищеводом;
- неспецифический язвенный колит;
- болезнь Крона;
- анальные трещины;
- геморрой;
- дивертикулы;
- инфекционные колиты;
- кишечный туберкулез.
Причины желудочно-кишечного кровотечения, которые могут привести к истечению крови из любого отдела желудочно-кишечного тракта, включают поражение сосудов при:
- системной красной волчанке;
- авитаминозе C;
- узелковом периартериите;
- атеросклерозе;
- болезни Рандю-Ослера;
- ревматизме;
-
врожденных аномалиях, телеангиэктазиях и других сосудистых патологиях;
-
нарушениях свертываемости крови (например, гемофилии);
- снижении уровня тромбоцитов или нарушении их структуры (тромбоцитопатиях).
Кроме острых кровотечений, существуют также хронические ЖКК. Это означает, что в определенной области имеются поврежденные сосуды небольшого диаметра, из которых периодически выделяются небольшие объемы крови, не угрожающие жизни. Основные причины хронических кровотечений – это язвы желудка и 12-перстной кишки, полипы и опухоли.
Как распознать желудочно-кишечное кровотечение
Первые признаки кровотечения могут проявляться в виде нарастающей слабости, которая зависит от темпа потери крови, головокружения, потливости и учащенного сердцебиения. При значительной утрате крови человек может стать неадекватным, а затем постепенно теряет сознание, бледнея. Если кровь уходит быстро, возникает сильное чувство страха, бледность и потеря сознания.
Эти симптомы характерны для любого острого кровотечения с потерей более 300 мл крови, а также для состояний, которые могут привести к шоку, таких как интоксикация, прием антибиотиков при серьезной бактериальной инфекции или употребление аллергенов.
Следует обратить внимание на возможные заболевания ЖКТ, если наблюдаются указанные симптомы:
- цирроз или тромбоз печеночных вен. Признаки включают желтушность кожи, похудение конечностей при увеличении живота, накопление жидкости, покраснение ладоней и стоп, а также кровоточивость;
- нарушения свертываемости крови. Это может проявляться в виде кровоточивости при чистке зубов или из мест инъекций;
- гастриты, дуодениты и язвенная болезнь. Симптомы включают боли в верхней части живота сразу после еды (характерно для желудка) или через 2-4 часа после (характерно для 12-перстной кишки), тошноту и отрыжку;
- инфекционные заболевания кишечника. Они могут проявляться повышением температуры, тошнотой, рвотой, ознобом и слабостью. Человек может вспомнить, что употреблял что-то потенциально опасное, например, сырую воду или просроченные продукты. Однако инфекционные гастроэнтероколиты обычно не вызывают обильного кровотечения, за исключением случаев дизентерии, когда в нижних отделах кишечника могут образовываться язвы.
Большинство опухолей, дивертикулов или полипов ЖКТ не проявляют себя. Поэтому, если желудочно-кишечное кровотечение возникло остро на фоне полного здоровья (или если есть лишь чередование запоров и поносов, необъяснимая потеря веса), стоит обратить на это внимание.
Почему мы не начинаем с описания появления крови, ведь ЖКК всегда сопровождаются ею? Действительно, кровь обладает слабительным эффектом и не задерживается в просвете ЖКТ. Она не всасывается обратно и не застаивается, за исключением случаев, когда ЖКК совпадает с острой кишечной непроходимостью (например, при перекрытии кишечника опухолью), что происходит крайне редко.
Однако для того, чтобы кровь появилась наружу, требуется время, чтобы она преодолела расстояние от поврежденного сосуда до прямой кишки или рта. Первые симптомы можно наблюдать только при кровотечении из сигмовидной или прямой кишки, когда в кале обнаруживается алая кровь (чаще всего это геморрой или анальная трещина, что делает дефекацию болезненной).
Дальнейшие симптомы желудочно-кишечного кровотечения зависят от того, какой отдел сосуда поврежден.
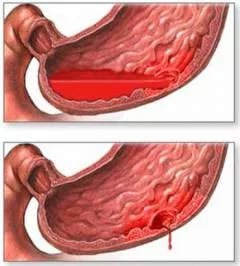
Если источник кровотечения находится в верхних отделах желудка и объем потерянной крови превышает 500 мл, то может возникнуть рвота с кровью:
- алая кровь – если источник находится в артерии пищевода;
- кровь, напоминающая кофейную гущу (бурую) – если источник расположен в желудке или 12-перстной кишке, и кровь успела смешаться с желудочным соком и окислиться;
- темная (венозная) кровь – если источник – расширенная вена пищевода.
Кроме того, при любой потере крови из верхнего отдела стул также будет окрашен кровью: он станет темнее. Чем больше крови потеряно, тем чернее и жидче будет стул. Чем больше объем кровотечения, тем быстрее появится этот симптом.
ЖКК из верхних отделов ЖКТ необходимо отличать от состояний, когда кровь попадает из дыхательных путей. Важно помнить: кровь из дыхательных путей выделяется с кашлем и содержит много пены. При этом стул практически не темнеет.
Также бывают случаи, когда источник кровотечения находится во рту, носу или верхних дыхательных путях, и кровь проглатывается, что может привести к рвоте. В таких ситуациях пострадавшему следует вспомнить, были ли травмы носа, губ или зубов, проглатывал ли он инородные тела, или страдал ли от частого кашля.
Для кровотечений из тонкого и толстого кишечника рвота с кровью не характерна. Они проявляются только потемнением и разжижением стула. Если кровотечение:
- из прямой кишки или анального сфинктера – на поверхности кала появится алая кровь;
- из слепой кишки или восходящей ободочной – кал может быть как темным, так и коричневым, перемешанным с темно-красной кровью;
- из нисходящей ободочной, сигмовидной или прямой кишки – кал будет обычного цвета, с видимыми прожилками или сгустками крови.
Степени тяжести ЖКК
Для того чтобы правильно оказать помощь при желудочно-кишечном кровотечении, была разработана классификация, учитывающая несколько факторов, которые делятся на четыре степени. Для оценки состояния пациента необходимо измерить пульс и артериальное давление, а также провести анализы крови для определения уровня гемоглобина и гематокрита (соотношение плазмы и клеток крови). На основе этих данных рассчитывается дефицит циркулирующей крови (ДЦК):
- Сердечный ритм составляет до 100 ударов в минуту, артериальное давление в норме, уровень гемоглобина превышает 100 г/л, ДЦК составляет 5% от нормы. Пациент в сознании, испытывает страх, но адекватен.
- Сердечный ритм находится в диапазоне 100-120 ударов в минуту, «верхнее» давление 90 мм рт.ст., уровень гемоглобина колеблется от 100 до 80 г/л, ДЦК составляет 15%. Пациент в сознании, но вялый, с бледной кожей, отмечается головокружение.
- Пульс превышает 120 ударов в минуту, его трудно прощупать. «Верхнее» давление составляет 60 мм рт.ст. Сознание спутано, пациент постоянно просит пить. Кожа бледная и покрыта холодным потом.
- Пульс не прощупывается, артериальное давление не определяется или фиксируется лишь одноразово в пределах 20-30 мм рт.ст. ДЦК составляет 30% или более.
Кровотечение у детей
Кровотечение у детей – это серьезная причина для обращения в медицинское учреждение. Оно не исчезнет само по себе, даже если ребенок вырвал с кровью, а затем ведет себя обычно, играет и просит поесть. Прежде чем обратиться за помощью, вспомните, не ел ли он шоколад, гематоген или продукты, окрашенные в красный цвет (например, свеклу или пирожные с красителем). Также стоит исключить травмы в области рта и носа, которые можно заметить невооруженным глазом.
Существует множество причин желудочно-кишечных кровотечений (ЖКК) у детей. В процессе диагностики врачи в первую очередь учитывают возраст ребенка, так как некоторые заболевания более характерны для определенных возрастных групп:
| Возраст | Заболевания |
|---|---|
| 2-5 суток жизни | Геморрагическая болезнь новорожденных – дефицит витамина K. Характеризуется темным обильным стулом 3-4 раза в день. |
| До 28 суток жизни | Язвы желудка (чаще), 12-перстной кишки (реже), язвенно-некротический колит новорожденных. |
| С 14 суток до 1 года жизни | Язвы 12-перстной кишки (чаще), язвы желудка (реже). |
| 1,5-4 месяца | Инвагинация кишечника. |
| 1-3 года | Ювенильные полипы кишечника, дивертикул Меккеля, болезнь Дьелафуа, семейный полипоз толстой кишки (у 5% нелеченных детей он может трансформироваться в рак к 5 годам). |
| Старше 3 лет | Варикозное расширение вен пищевода. |
| 5-10 лет | Синдром портальной гипертензии, неспецифический язвенный колит. |
| 10-15 лет | Синдром Пейтца-Егерса, при котором в кишечнике обнаруживается множество мелких полипов. Кожа, губы и веки имеют характерные коричневые пятна. |
В любом возрасте, начиная с новорожденности, могут возникнуть следующие состояния:
- гастрит: может быть вызван тяжелыми заболеваниями или гипоксией (например, у новорожденных);
- эзофагит. Чаще всего встречается у детей с укорочением пищевода, ахалазией кардии или грыжей пищеводного отверстия диафрагмы;
- удвоение желудка;
- удвоение тонкой кишки;
- синдром Меллори-Вэйса;
- грыжи пищеводного отверстия диафрагмы;
- эозинофильная гастроэнтеропатия;
- пороки развития сосудов ЖКТ: гемангиомы и сосудистые мальформации.
Диагностика и неотложная помощь детям осуществляется по тем же принципам, что и у взрослых.
Первая помощь
При желудочно-кишечном кровотечении следует действовать по следующему алгоритму:
- Необходимо вызвать «Скорую помощь».
- Уложите пациента на горизонтальную поверхность, приподняв ноги, чтобы вернуть как можно больше крови из вен в общий кровоток.
- Обеспечьте доступ свежего воздуха.
- Приложите холодный компресс к животу. Обязательно используйте ткань, чтобы избежать обморожения. Держите компресс 15-20 минут, затем снимите на 10 минут и повторите.
- Из медикаментов можно дать внутрь 50 мл раствора аминокапроновой кислоты и/или 1-2 чайные ложки хлористого кальция.
- Не разрешайте пациенту пить или есть, так как это может усугубить кровотечение.
- Для посещения туалета используйте судно, памперс или другую емкость, чтобы пациенту не пришлось вставать. При этом не допускайте, чтобы он тужился.
Что делают в больнице
С момента поступления пациента ему оказывается неотложная помощь: вводятся коллоидные растворы и кровезаменители (например, растворы желатины или крахмала), а также определяется группа крови для возможного переливания крови и плазмы, если это необходимо. Это связано с тем, что в случае необходимости операции, даже в экстренной ситуации, требуется подготовленный пациент. У таких больных значительно выше шансы на выживание.
Обязательно вводятся препараты для остановки кровотечения, такие как «Транексам», «Тугина», «Викасол» и «Этамзилат» внутривенно, а также «Аминокапроновая кислота» перорально. Если обнаруживаются эрозивные или язвенные поражения, в вену вводят препараты, снижающие кислотность, такие как «Контралок», «Квамател» или «Ранитидин».
В течение этого времени пациента обследуют в приемном отделении или в реанимации (второй вариант применяется, если больной поступает в крайне тяжелом состоянии с 3-4 степенью кровотечения):
- берется общий анализ крови из пальца или анализ на «красную кровь» (эритроциты и гемоглобин);
- из вены берется кровь на гематокрит, чтобы определить процентное соотношение жидкой части крови и форменных элементов, а также на коагулограмму (для оценки состояния свертывающей системы). По этим показателям оценивается степень ЖКК и разрабатывается дальнейшая тактика;
- выполняется ФЭГДС – осмотр желудка и 12-перстной кишки с использованием оптоволоконной техники для выявления источника кровотечения. Если источник обнаруживается в пищеводе, желудке или 12-перстной кишке, его стараются прижечь во время процедуры. Если это удается, оперативное вмешательство не требуется;
- при необходимости и если состояние пациента позволяет, при неинформативном ФЭГДС может быть выполнена ангиография.
Далее, исходя из результатов обследования, пациента максимально готовят к операции, которая может быть выполнена одним из методов: открытой операцией, введением закупоривающего фрагмента сосуда с помощью внутрисосудистого метода или клипированием (наложением клипс) под контролем эндоскопа или лапароскопа.
При синдроме портальной гипертензии стараются остановить кровотечение консервативным методом: с помощью специального зонда Блэкмора и интенсивной медикаментозной терапии для остановки кровотечения. Если это не дает результата, проводят шунтирующие операции, направляя кровь из вен с высоким давлением в вены с более низким.
Сегодня различные заболевания органов пищеварения, к сожалению, становятся все более распространенными. В условиях постоянной занятости и активного образа жизни мы стали меньше обращать внимание на качество питания.
Кроме того, многие люди часто едят на ходу, а перерывы между приемами пищи бывают нерегулярными. Все это, а также другие факторы, приводят к сбоям в работе желудка. Болезни желудочно-кишечного тракта прогрессируют, что может в конечном итоге привести к желудочному кровотечению.
О чем говорит кровотечение в желудке?
Желудочные кровотечения представляют собой серьезное состояние, указывающее на наличие различных опасных заболеваний.
Часто это может быть признаком следующих недугов:
- язва желудка;
- язва двенадцатиперстной кишки;
- гастрит;
- хронический гепатит и цирроз печени;
- повреждение сосудов;
- заболевания системы кровообращения и другие.
Данное состояние классифицируется как острое и требует срочной медицинской интервенции.
Причины кровотечений в желудке
Как уже было отмечено, наиболее частыми причинами кровотечения являются язвы желудка и двенадцатиперстной кишки, а также стрессовые язвы и эрозивный гастрит. В некоторых случаях заболевание может быть связано с синдромом Маллори-Вейсса, который характеризуется продольным разрывом слизистой оболочки желудка, возникающим из-за частой рвоты.
Существуют редкие случаи, когда желудочно-кишечное кровотечение вызывается язвой Дьелафуа, возникающей в результате эрозии крупного сосуда в стенке желудка.
В таких ситуациях пациенту требуется экстренная операция для остановки кровотечения.
Согласно статистике, до десяти процентов случаев данного заболевания связано с портальной гипертензией, вызванной варикозным расширением вен пищевода.
К другим причинам возникновения заболевания можно отнести как злокачественные, так и доброкачественные опухоли желудка, дивертикулы двенадцатиперстной кишки и желудка, полипы, энтериты, дуоденит, колит, болезнь Крона и ряд других заболеваний.
Симптомы
Опасные состояния могут проявляться следующими симптомами:
- резкая усталость;
- головокружение;
- учащенное сердцебиение;
- низкое артериальное давление;
- дискомфорт в области груди;
- снижение артериального давления;
- холодные и влажные ладони и стопы;
- потеря ориентации;
- помутнение сознания или его полная утрата.
Когда желудок заполняется кровью, это может привести к появлению рвоты с примесью крови, а затем и к дегтеобразному черному стулу (мелена). Обильное желудочное кровотечение обычно сопровождается многократной рвотой, которая возникает с короткими интервалами. В стуле может быть заметна кровь в неизмененном виде. Следует отметить, что появление мелены может указывать на более благоприятный прогноз по сравнению с рвотой с кровью.
Если данное состояние вызвано язвой желудка, то перед приступом обычно возникает сильная боль. Однако во время кровотечения болевые ощущения могут уменьшаться, так как кровь частично нейтрализует соляную кислоту.
Кроме перечисленных симптомов, пациент может испытывать тревогу или страх, а его кожа может приобретать синюшный, холодный, влажный или бледный оттенок. Дыхание и пульс становятся более частыми. Если человек потерял значительное количество крови, он может испытывать сильную жажду.
Внутреннее кровотечение у ребенка
Если у вашего ребенка наблюдаются такие симптомы, как кровянистый стул, мелена или рвота с примесью крови, необходимо срочно вызвать «скорую помощь». До ее прибытия родителям следует воздержаться от дачи ребенку пищи или жидкости. Также не рекомендуется проводить клизму или промывать желудок.
Наилучшее, что могут сделать родители в домашних условиях, – это обеспечить ребенку полный покой и приложить лед к месту, где предполагается кровотечение. Если у малыша начинается рвота, следует приподнять его и повернуть голову на бок.
Причинами появления крови в желудке у детей младше трех лет могут быть:
- аномалии развития желудочно-кишечного тракта;
- опухолевые образования;
- диафрагмальная грыжа.
Для детей старше трех лет одной из возможных причин может быть полип толстой кишки.
Тем не менее, не стоит исключать и другие заболевания, такие как:
- болезнь Крона;
- геморрагический васкулит;
- геморрагическая болезнь новорожденных;
- заворот кишок;
- наличие инородных тел;
- инфекционный колит и другие.
Точную причину возникновения симптомов сможет определить врач в ходе обследования, анализа симптомов и на основе результатов лабораторных исследований.
Лечение внутренних кровотечений
Как только вы заподозрили наличие описываемого состояния по приведённым симптомам, первым делом следует доставить пациента в хирургическое отделение для оказания неотложной помощи.
Пока вы ожидаете прибытия «скорой помощи», уложите больного на ровную поверхность без подушки. Если есть возможность, приподнимите ноги пациента немного выше уровня тела. Это всё, что можно сделать в рамках первой помощи в домашних условиях; дальнейшее лечение будет осуществлено врачами.
Часто специалисты вводят внутримышечно двухпроцентный раствор димедрола и пятипроцентный раствор новокаина, что помогает подавить рвотный рефлекс.
Основная задача медицинских работников – остановить кровотечение, восполнить потерю крови, стабилизировать работу сердца, устранить гипоксию и нормализовать общее состояние пациента.
Лечение данного недуга массивного типа проводится с использованием инфузионной, гемотрансфузионной и гемостатической терапии.
Если причиной кровотечения стало варикозное расширение вен пищевода, врачи проведут операцию по эндоскопической остановке кровотечения с помощью склерозирования или легирования сосудов. В случае, если состояние пациента вызвано язвой желудка, во время хирургического вмешательства специалисты могут прошить кровоточащую область или удалить часть желудка.
Лечение недуга народными средствами
Важно отметить, что народные методы не могут полностью заменить традиционное лечение в случае серьезных заболеваний. Они могут служить лишь вспомогательным средством для облегчения симптомов наряду с медикаментозной терапией.
Не игнорируйте советы и рекомендации медицинских специалистов.
- Лечение соком крапивы. Для приготовления этого средства выжмите сок из свежих листьев крапивы и принимайте его по 20-30 капель. Дозировку следует употреблять до шести раз в день. Перед приемом разбавьте сок столовой ложкой теплой кипяченой воды;
- Лечение отваром коры калины. Измельчите кору калины, отмерьте двадцать граммов и залейте стаканом воды. Поставьте на огонь и доведите до кипения. Варите на медленном огне около тридцати минут, затем процедите отвар. Принимайте по одной столовой ложке каждый час;
- Лечение настоем ежевики. Возьмите три грамма листьев ежевики и залейте их 0,5 литра кипятка. Доведите до кипения и варите на слабом огне около пятнадцати минут. После этого снимите с плиты и дайте настояться полчаса. Процеженный настой употребляйте по 100 г дважды в день;
- Лечение настойкой из льна и змеевика. Измельчите корень змеевика, отмерьте пять граммов и добавьте три грамма семян льна. Перемешайте и залейте стаканом воды. Варите на огне пятнадцать минут, затем дайте настояться еще полчаса. Процеженный отвар принимайте по одной столовой ложке каждые два часа;
- Лечение травяным сбором. Эффективным способом борьбы с различными недугами является сбор из нескольких лекарственных растений, так как в нем сосредоточены полезные свойства разных трав. Для данного случая можно смешать листья крапивы, подорожника, семена льна и траву тысячелистника. Смешайте травы в равных пропорциях, отберите десять граммов и залейте стаканом кипятка. Дайте настояться полчаса, после чего лекарство готово. Употребляйте по одной столовой ложке каждые полчаса, отвар следует принимать в охлажденном виде.
Чтобы избежать развития внутреннего кровотечения, не игнорируйте заболевания желудочно-кишечного тракта, так как они могут быстро прогрессировать. Своевременное обращение к врачу при появлении упомянутых симптомов является лучшей профилактикой описываемых недугов.
https://youtube.com/watch?v=zHe6Esn2JXw
Профилактика внутренних кровотечений: как избежать риска
Профилактика внутренних кровотечений желудка является важной задачей для поддержания здоровья и предотвращения серьезных осложнений. Существует несколько факторов, которые могут способствовать развитию этого состояния, и знание о них поможет снизить риск возникновения кровотечений.
1. Правильное питание
Сбалансированное питание играет ключевую роль в поддержании здоровья желудочно-кишечного тракта. Важно избегать продуктов, которые могут раздражать слизистую оболочку желудка, таких как острые, жареные и кислые блюда. Употребление достаточного количества клетчатки, витаминов и минералов способствует нормализации пищеварения и укреплению стенок желудка.
2. Избегание алкоголя и курения
Алкоголь и табак оказывают негативное влияние на слизистую оболочку желудка, увеличивая риск развития гастрита и язвенной болезни, что, в свою очередь, может привести к внутреннему кровотечению. Ограничение или полный отказ от этих веществ значительно снизит вероятность возникновения проблем с желудком.
3. Контроль за приемом медикаментов
Некоторые лекарства, особенно нестероидные противовоспалительные препараты (НПВП), могут вызывать раздражение желудка и способствовать образованию язв. Важно обсуждать с врачом необходимость их применения и возможные альтернативы. Если прием НПВП неизбежен, следует использовать их в сочетании с защитными средствами, такими как ингибиторы протонной помпы.
4. Регулярные медицинские осмотры
Регулярные визиты к врачу и прохождение обследований помогут выявить потенциальные проблемы на ранних стадиях. Особенно важно проходить гастроскопию и другие исследования для людей с предрасположенностью к заболеваниям желудка или с наличием хронических заболеваний.
5. Управление стрессом
Стресс может негативно влиять на здоровье желудка, способствуя развитию гастрита и язв. Практики релаксации, такие как медитация, йога и физическая активность, могут помочь снизить уровень стресса и улучшить общее состояние организма.
6. Образ жизни и физическая активность
Поддержание активного образа жизни и регулярная физическая активность способствуют улучшению кровообращения и обмена веществ, что положительно сказывается на здоровье желудка. Умеренные физические нагрузки, такие как прогулки, плавание или занятия спортом, помогут укрепить организм и снизить риск заболеваний.
Следуя этим рекомендациям, можно значительно снизить риск возникновения внутренних кровотечений желудка и других заболеваний желудочно-кишечного тракта. Однако при появлении первых симптомов, таких как боль в животе, рвота с кровью или черный стул, необходимо немедленно обратиться за медицинской помощью.
Диагностика внутренних кровотечений: методы и технологии
Введение в диагностику
Диагностика внутренних кровотечений, особенно в желудке, представляет собой сложный и многогранный процесс, который требует применения различных методов и технологий. Правильная и своевременная диагностика является ключевым фактором для успешного лечения и предотвращения серьезных осложнений.
Клинические проявления
Первым шагом в диагностике является оценка клинических проявлений. Симптомы, такие как рвота с примесью крови (гематемезис), черный стул (мелена), слабость, головокружение и обмороки, могут указывать на наличие внутреннего кровотечения. Важно учитывать анамнез пациента, включая наличие заболеваний желудка, таких как язвы или гастрит, а также прием антикоагулянтов и нестероидных противовоспалительных препаратов.
Физикальное обследование
Физикальное обследование включает в себя оценку общего состояния пациента, измерение артериального давления и частоты сердечных сокращений. При наличии внутреннего кровотечения может наблюдаться гипотензия и тахикардия. Также важно провести пальпацию живота для выявления болезненности или наличия свободной жидкости в брюшной полости.
Лабораторные исследования
Лабораторные исследования играют важную роль в диагностике. Общий анализ крови позволяет выявить анемию, что может указывать на потерю крови. Коагулограмма помогает оценить свертываемость крови, а биохимические анализы могут дать информацию о состоянии печени и почек, что также важно для оценки общего состояния пациента.
Инструментальные методы
Современные инструментальные методы диагностики включают в себя:
- Эндоскопия: Гастроскопия позволяет визуально оценить состояние слизистой оболочки желудка и выявить источники кровотечения, такие как язвы или опухоли. Это метод выбора для диагностики и, в некоторых случаях, для немедленного лечения.
- Ультразвуковое исследование (УЗИ): УЗИ органов брюшной полости может помочь выявить свободную жидкость, что может указывать на внутреннее кровотечение.
- Компьютерная томография (КТ): КТ с контрастированием позволяет более детально визуализировать органы и сосуды, что может помочь в выявлении источника кровотечения.
- Ангиография: Этот метод используется для визуализации кровеносных сосудов и может быть применен для выявления сосудистых аномалий или источников кровотечения.
Заключение
Диагностика внутренних кровотечений в желудке требует комплексного подхода, включающего клиническую оценку, лабораторные и инструментальные исследования. Своевременная и точная диагностика позволяет не только выявить источник кровотечения, но и выбрать оптимальную тактику лечения, что в конечном итоге может спасти жизнь пациента.
Психологические аспекты: поддержка пациентов и их семей
Внутреннее кровотечение желудка является серьезным медицинским состоянием, которое не только угрожает физическому здоровью пациента, но и оказывает значительное влияние на его психологическое состояние. Понимание и поддержка со стороны медицинского персонала, а также близких людей играют ключевую роль в процессе восстановления.
Пациенты, столкнувшиеся с внутренним кровотечением, могут испытывать широкий спектр эмоций, включая страх, тревогу и депрессию. Эти чувства могут быть вызваны не только физическими симптомами, такими как боль и слабость, но и неопределенностью относительно диагноза, лечения и последствий для здоровья. Важно, чтобы медицинские работники были внимательны к эмоциональному состоянию пациента и предоставляли ему необходимую информацию о его состоянии, что может помочь снизить уровень тревожности.
Поддержка со стороны семьи и друзей также имеет огромное значение. Близкие люди могут помочь пациенту справиться с эмоциональными трудностями, предоставляя моральную поддержку и создавая атмосферу заботы и понимания. Важно, чтобы семья была вовлечена в процесс лечения, так как это может помочь пациенту чувствовать себя менее изолированным и более уверенным в своем выздоровлении.
Кроме того, важно учитывать, что пациенты могут испытывать чувство вины или стыда из-за своего состояния, особенно если они считают, что могли бы предотвратить его. В таких случаях психологическая поддержка может включать в себя работу с психотерапевтом или консультантом, который поможет пациенту разобраться в своих чувствах и научиться справляться с ними.
Также стоит отметить, что восстановление после внутреннего кровотечения может занять время, и в этот период пациенту может понадобиться дополнительная поддержка. Это может включать в себя помощь в повседневных делах, а также эмоциональную поддержку, чтобы помочь справиться с возможными изменениями в образе жизни и привычках.
В заключение, психологические аспекты, связанные с внутренним кровотечением желудка, являются важной частью процесса лечения и восстановления. Поддержка со стороны медицинских работников, семьи и друзей может значительно улучшить качество жизни пациента и способствовать его быстрейшему выздоровлению.